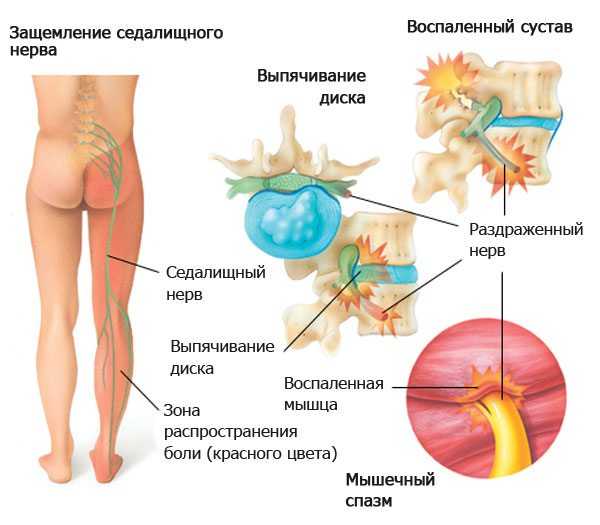
Что такое радикулит пояснично крестцового отдела позвоночника
Пояснично-крестцовый радикулит: симптомы, лечение, причины
Содержание статьи:
Пояснично-крестцовый радикулит представляет собой группу неврологических симптомов, возникновение которых связано с воспалением или зажатием корешка спинного мозга поясничного отдела позвоночника.
 Пояснично-крестцовый радикулит является достаточно распространенным заболеванием
Пояснично-крестцовый радикулит является достаточно распространенным заболеванием Чаще всего патология встречается у лиц старше 30 лет. Поскольку поясничный сегмент, состоящий из пяти позвонков, является самым подвижным и испытывает наибольшие нагрузки, то заболевание является достаточно распространенным.
Для того чтобы уменьшить боль при радикулите, пациент часто принимает защитную позу. Он может лежать, подложив подушку под живот, или сидеть, подогнув одну ногу. Также может меняться походка: человек старается уменьшить нагрузку на конечность, в которую отдает боль, поэтому он прихрамывает.
Причины
Спровоцировать возникновение радикулита могут пороки развития, дегенеративные заболевания опорно-двигательного аппарата или серьезные физические нагрузки.
 Одна из частых причин развития патологии – межпозвоночные грыжи
Одна из частых причин развития патологии – межпозвоночные грыжи К наиболее частым причинам развития пояснично-крестцового радикулита относят:
- межпозвоночные грыжи. Они становятся причиной смещения пульпозного ядра и разрыва фиброзного кольца, что приводит сдавливанию спинномозговых корешков и появлению воспалительного процесса, сопровождающегося симптомами радикулита;
- остеохондроз. Дегенерация межпозвоночных дисков способствует изменению размеров отверстий, через которые проходят корешки спинного мозга. При длительном течении болезни на позвонках образуются костные наросты (остеофиты), сдавливающие корешки, а присоединившийся воспалительный процесс приводит к развитию отека, что усиливает болевые ощущения;
- травмы позвоночника. Ушибы и переломы способствуют появлению деформации и рубцов, которые в свою очередь становятся причиной сдавливания спинномозговых корешков;
- новообразования в области позвоночного столба . Причиной появления симптомов радикулита могут стать доброкачественные и злокачественные опухоли, происходящие из межпозвоночных дисков, позвонков, спинного мозга и его оболочек, невриномы, гемангиомы или метастазы. Разрастаясь, новообразования сдавливают спинномозговые корешки, вызывая болевые ощущения;
- врожденные пороки развития позвоночного столба. По статистике они наблюдаются у 50% детей. В 30% случаев патологии сохраняются на всю жизнь. Причиной боли в пояснице может стать спондилолистез, а также деформация или расщепление тела позвонка, когда одна его сторона становится выше другой;
- инфекционные заболевания. Причиной радикулита могут стать абсцессы в области позвоночника или остеомиелит;
- болезни межпозвоночных суставов. Часто радикулит связан с такими заболеваниями, как ревматизм, спондилоартрит, спондилоартроз или болезнь Бехтерева;
- внешние причины. Симптомы радикулита могут возникнуть после поднятия тяжести, неловкого движения либо длительного нахождения в одном и том же положении или переохлаждения.
Симптомы пояснично-крестцового радикулита
Болевой синдром
Основным симптомом заболевания является боль в области поясницы. Она может иметь разный характер: быть невыраженной или настолько острой и жгучей, что пациент не может подняться с кровати и ходить. Часто при радикулите поясничного отдела боль отдает в бедро, голень или стопу.
 Основное проявление радикулита – болевой синдром в области поясницы
Основное проявление радикулита – болевой синдром в области поясницы Болевой синдром может возникнуть внезапно, после поднятия тяжести или переохлаждения. В ответ на раздражение нервных окончаний, местом расположения которых становится фиброзное кольцо межпозвоночного диска, возникает рефлекторный спазм мышц. Приступ боли может парализовать человека, он на несколько минут застывает в одном положении (может даже упасть).
На начальной стадии заболевания боль нестерпимая, простреливающая, пульсирующая. Продолжительность приступа может быть от нескольких минут до двух часов. Поясница скована, а мышцы напряжены, при этом пациент не может согнуться. Человек боится пошевелиться, чтобы неловким движением не вызвать новый приступ.
В некоторых случаях при хронической форме радикулита боль носит подострый характер. Она тупая, ноющая, усиливающаяся при любых движения или кашле. Болевые ощущения могут отдавать в одну или обе ноги. Довольно часто наблюдается повышенный тонус поясничных мышц.
Нарушение чувствительности
Еще одним признаком пояснично-крестцового радикулита может стать нарушение чувствительности. Сдавливание нервного корешка приводит к тому, что в зоне его иннервации возникает онемение.
Также может пропасть тактильная, болевая или температурная чувствительность кожи. Иногда при поражении периферических нервов в этой области появляется ощущение мурашек, холода или покалывания.
Нарушение мышечного тонуса
При сильном повреждении нервных корешков, которое наблюдается у пациента в течение длительного времени, нарушается мышечный тонус. В тяжелых случаях может возникать атрофия мышц.
Нарушение чувствительности и движений, в отличие от болевых ощущений, возникает только со стороны поврежденного нервного корешка. Оно не бывает двухсторонним.
Диагностика
При радикулите у пациента наблюдаются определенные симптомы, которые указывают на наличие болезни. Условно их подразделяют на две группы:
Для того чтобы выявить травмы позвоночника, пороки развития или смещение позвонков относительно друг друга, проводят рентгенографию. Наличие грыж межпозвоночного диска можно определить с помощью компьютерной томографии.
Читайте также:Продуло спину: как вылечить миозит в домашних условиях?
5 важных причин заняться исправлением осанки
Дежавю: 6 разновидностей распространенного феномена
Медикаментозное лечение пояснично-крестцового радикулита
До снятия приступа боли пациенту необходим постельный режим. Поясницу нужно согревать с помощью грелки, мешочка с солью или шерстяного платка. Когда боль немного утихнет и человек начнет подниматься с кровати, необходимо проводить лечебную гимнастику.
Для медикаментозного лечения пояснично-крестцового радикулита чаще всего используются нестероидные противовоспалительные препараты в виде таблеток, мазей, свечей, пластырей или инъекций.
Также в комплексной терапии заболевания применяются лекарства из группы миорелаксантов и витамины группы В.
Диклофенак
Диклофенак натрия является действующим веществом таких препаратов, как Диклоберл, Олфен, Диклак, Алмирал, Вольтарен, Наклофен. Вещество обладает выраженным противовоспалительным и обезболивающим действием. Его чаще других назначают для лечения радикулита.
 Диклофенак натрия – один из часто применяемых препаратов для лечения радикулита
Диклофенак натрия – один из часто применяемых препаратов для лечения радикулита Для того чтобы снять воспаление, назначают диклофенак в виде раствора для инъекций. Препарат вводят глубоко в ягодичную мышцу. При сильных болях разрешается повторное применение не ранее чем через 12 часов. Инъекции проводят на протяжении 3–5 дней, в дальнейшем применяют средства в виде таблеток или свечей.
В одной таблетке или капсуле Диклофенака может содержаться от 25 до 150 мг действующего вещества. Препарат принимают после еды, согласно с инструкцией. Не рекомендуется использовать средство людям с язвой желудка, поскольку это может привести к обострению заболевания.
Для того чтобы уменьшить нагрузку на пищеварительную систему, можно применять Диклофенак в виде суппозиториев.
Наружно используются мази и гели на основе диклофенака. Их применяют 2–4 раза в сутки, в зависимости от дозировки. Поскольку действующее вещество попадает в кровь в небольших количествах, средства для наружного применения не оказывают негативного воздействия на желудочно-кишечный тракт.
Мелоксикам
Мелоксикам (Ревмоксикам, Мелбек, Мовалис) относят к группе нестероидных противовоспалительных средств. Препарат обладает противовоспалительным, жаропонижающим и обезболивающим действием. Его применяют для кратковременного симптоматического лечения заболевания.
 Мелоксикам применяется для непродолжительного симптоматического лечения
Мелоксикам применяется для непродолжительного симптоматического лечения Препараты с таким действующим веществом выпускают в виде инъекций, таблеток и суппозиториев. При острой форме заболевания в большинстве случаев назначают Мелоксикам в виде инъекций. Препарат вводят внутримышечно один раз в сутки. Курс лечения составляет 3–5 дней.
При хронической форме патологии применяют препарат в форме таблеток или суппозиториев курсом 5 дней.
Читайте также:Продуло спину: как вылечить миозит в домашних условиях?
Здоровое расслабление: как принимать фитованны?
9 симптомов, которые опасно игнорировать
Мидокалм
Мидокалм (Мидостад, Толперил) представляет собой миорелаксант с центральным механизмом действия. Препарат понижает тонус мышц и улучшает кровообращение в зоне воспаления. Это дает возможность уменьшить болевые ощущения и ускорить выздоровление.
 Мидокалм способствует понижению мышечного тонуса и улучшению кровообращения в области воспаления
Мидокалм способствует понижению мышечного тонуса и улучшению кровообращения в области воспаления Мидокалм применяют в виде таблеток или инъекций, в зависимости от выраженности симптомов.
Витамины группы В
В комплексном лечении радикулита используют витамины группы В (В1, В6, В12). В большинстве случаев применяют комбинированные средства, в состав которых входят тиамина и пиридоксина гидрохлорид, а также цианокобаламин, такие как Мильгамма, Витаксон, Нейрорубин.
 Витамины группы В, назначаемые в составе комплексной терапии, нормализуют работу нервной системы и улучшают кровообращение
Витамины группы В, назначаемые в составе комплексной терапии, нормализуют работу нервной системы и улучшают кровообращение Нейротропные витамины оказывают противовоспалительное действие, обезболивают, улучшают кровообращение и нормализуют работу нервной системы.
Согревающие мази
Хороший эффект при радикулите дают гели и мази с согревающим эффектом. Они усиливают кровообращение в пораженной области, устраняют отек и обезболивают на короткое время.
 Для усиления кровообращения в зоне воспаления применяются согревающие мази
Для усиления кровообращения в зоне воспаления применяются согревающие мази В комплексном лечении заболевания используют такие средства, как Финалгон, Дип Хит, Эспол, Капсикам. Их наносят на кожные покровы тонким слоем 2–3 раза в сутки. Если жжение очень сильное, смывают такие средства подсолнечным маслом.
Гомеопатические средства
В комплексном лечении заболевания применяют гомеопатические препараты, такие как таблетки и мазь Траумель С, инъекции Коэнзим композитум, Цель-Т или Убихинон композитум. Такие лекарства обладают противовоспалительным и обезболивающим эффектом, улучшают кровообращение и помогают восстановить хрящевую ткань.
 Мазь Траумель С оказывает противовоспалительное действие и способствует восстановлению хрящевой ткани
Мазь Траумель С оказывает противовоспалительное действие и способствует восстановлению хрящевой ткани Гомеопатические препараты необходимо применять на протяжении длительного периода, так как они имеют накопительный эффект. Длительность лечения может составлять 3–4 недели.
Лечебная гимнастика
Лечебная гимнастика является универсальным средством, позволяющим справиться с пояснично-крестцовым радикулитом дома. Для того чтобы достичь положительного результата, упражнения нужно выполнять регулярно.
 Для достижения наилучших результатов лечебной гимнастикой необходимо заниматься регулярно
Для достижения наилучших результатов лечебной гимнастикой необходимо заниматься регулярно Комплекс упражнений при радикулите поясничного отдела:
- упражнение №1: исходное положение – стоя, ноги на ширине плеч, руки на поясе. Медленно наклониться вправо и задержаться на 4 секунды, затем вернуться в исходное положение. Повторить движение в другом направлении. Максимально количество наклонов – 12. Если человек не испытывает дискомфорт при наклонах, темп можно ускорить;
- упражнение №2: в таком же положении выполнять наклоны вперед и назад. При максимальном наклоне задерживаться 2–3 секунды. Упражнение нужно выполнять очень медленно, без рывков. Повторяют его не более 8 раз. Если возникает сильный дискомфорт, от выполнения упражнения нужно отказаться;
- упражнение №3: стоя в исходном положении поворачиваться влево и вправо, задерживаясь на 3–4 секунды. Упражнение выполняют 8–10 раз;
- упражнение №4: выполняют вращательные движения туловищем, сначала слева направо, затем справа налево. Максимальное количество таких упражнений – 10 раз. Вращения должны быть плавными, без рывков;
- упражнение №5: из исходного положения делают полуприседания. В виде опоры можно использовать спинку стула. Упражнение следует повторить 8 раз. При полуприседании нужно сделать вдох, при возвращении в исходное положение – выдох;
- упражнение №6: исходное положение – лежа на спине, подложив под шею небольшой валик. Ногу сгибают в колене, обхватывают ее руками и осторожно притягивают бедро к груди. Упражнение выполняют плавно, повторяют 4 раза одной ногой, затем другой.
Народные средства
Уменьшить болевые ощущения в области поясницы при радикулите помогут методы народной медицины:
- рецепт №1: черную редьку измельчают на терке, готовую кашицу заворачивают в марлю и прикладывают к пораженному участку. Сверху накрывают пленкой и обвязывают теплым шарфом. Компресс можно оставить на ночь. Применяют средство ежедневно до облечения симптомов;
- рецепт №2: 3 стручка красного жгучего перца необходимо измельчить и залить 100 мг 96% спирта, добавить 20 мл нашатырного спирта и оставить средство на ночь. Поясницу растирают настойкой дважды в сутки;
- рецепт №3: 1 кг побегов сосны нужно залить 5 литрами воды и кипятить на медленном огне четверть часа. Средство настаивают под крышкой не менее трех часов. В ванну с теплой водой добавляют стакан морской соли и литр отвара. Принимают ее в течение 10–15 минут. Затем поясницу обвязывают шерстяным платком;
- рецепт №4: 3 крупные картофелины отваривают вместе с кожурой и разминают в кашицу, добавляют одну чайную ложку соды. Полученную кашицу прикладывают к пояснице. Сверху накрывают компрессной бумагой и обвязывают шарфом. Такой компресс оставляют на ночь;
- рецепт №5: листы капусты из середины кочана отбивают ножом и на поверхность наносят эфирное масло сосны или розмарина. Прикладывают к пояснице, накрывают полиэтиленом и полотенцем.
Профилактика радикулита
Для того чтобы предотвратить развитие заболевания, необходимо:
- заниматься гимнастикой и укреплять мышцы спины. Физические упражнения начинают с минимальных нагрузок, затем их увеличивают;
- заниматься плаваньем. Для людей с заболеваниями позвоночника – это один из самых лучших видов спорта;
- избегать подъема тяжестей;
- посещать баню и сауну;
- спать на твердой ровной поверхности.
В большинстве случаев пояснично-крестцовый радикулит лечат в домашних условиях. Показанием к госпитализации является выраженный болевой синдром, когда боль не купируется с помощью лекарств и народных средств.
При выявлении симптомов радикулита необходимо обратиться за консультацией к неврологу или травматологу.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Пояснично-крестцовый радикулит - причины, симптомы, диагностика и лечение
Пояснично-крестцовый радикулит — клинический симптомокомплекс, обусловленный дегенеративно-дистрофическими изменениями и вторичным воспалением спинномозговых корешков в поясничном и крестцовом отделах позвоночника. Проявляется вариабельными болевыми синдромами: люмбалгией, люмбаго и люмбоишиалгией. Диагностика базируется на жалобах, результатах осмотра и пальпации поясничной области, наличии положительных симптомов Ласега, Нери, Бехтерева и типичных триггерных точек, данных рентгенографии позвоночника. Терапия осуществляется противовоспалительными, обезболивающими, витаминными, вазоактивными фармпрепаратами и физиопроцедурами.
Общие сведения
Пояснично-крестцовый радикулит является наиболее часто встречающейся формой радикулита. Второе место после него принадлежит шейному радикулиту. Заболевают преимущественно лица после 35-летнего возраста, пик заболеваемости приходится на возрастной период 40-50 лет. Пояснично-крестцовый радикулит связан с неадекватными статико-динамическими нагрузками на позвоночник и занимает первое место среди причин временной нетрудоспособности в связи с поражением периферической нервной системы.
Наиболее подвержены заболеванию лица, которые в силу своей профессиональной деятельности вынуждены поднимать тяжести, находиться в положении наклона или длительно сидеть, т. е. работники сельского хозяйства, грузчики, сварщики, строители, водители и т. п. Пояснично-крестцовый радикулит отличается, как правило, продолжительным ремиттирующим течением с рецидивами от 1 раза в 2-3 года до нескольких раз в год. В связи с широкой распространенностью радикулита пояснично-крестцовой локализации вопросы его эффективного лечения являются актуальной проблематикой современной неврологии, вертебрологии и мануальной терапии.
Пояснично-крестцовый радикулит
Причины
Согласно общепринятым представлениям патогенетическую основу радикулита составляют дегенеративно-дистрофические процессы (остеохондроз, спондилоартроз, поясничный спондилез), происходящие в позвоночном столбе. Основными факторами, способствующими развитию этих процессов, выступают:
К триггерам, провоцирующим обострение радикулита пояснично-крестцовой локализации относятся: подъем тяжести, резкий поворот или наклон в пояснице, переохлаждение, общие инфекционные заболевания (ОРВИ, грипп, бронхит), длительная статическая нагрузка на поясницу (например, у водителей-дальнобойщиков), интоксикация. Возможно сочетанное воздействие указанных факторов.
Патогенез
В результате дегенеративных процессов в межпозвонковых дисках уменьшается высота последних, ослабляется связочный аппарат, дополнительная нагрузка ложится на мышцы, удерживающие позвоночник. Мышечное перенапряжение приводит к возникновению болевого синдрома. Кроме того, разрастающиеся остеофиты могут раздражающе воздействовать на выходящие из позвоночника нервные корешки, также провоцируя болевой синдром. Болевая ирритация, в свою очередь, обуславливает спазм позвоночных сосудов поясничного отдела.
В условиях ухудшенного кровоснабжения и венозного застоя возникает вторичное воспаление. Спровоцировать пояснично-крестцовый радикулит способна межпозвоночная грыжа поясничного отдела. На первых порах симптомы радикулита обусловлены раздражающим воздействием межпозвоночной грыжи на спинномозговой корешок. По мере увеличения грыжи, она сдавливает корешок, обуславливая нарушение его функций.
Симптомы пояснично-крестцового радикулита
Различают 3 основных клинических синдрома: люмбалгию, люмбаго и люмбоишиалгию. Люмбалгия — это подострая боль в пояснице, имеющая тупой и длительный характер. Усилению люмбалгии способствуют наклоны в пояснице и повороты туловищем, длительная ходьба, стояние, сидение. Уменьшаются боли в горизонтальном положении при снятии нагрузки с позвоночника. Люмбаго — остро возникающая резкая боль в пояснице, описываемая пациентами как «прострел». Возникает внезапно, обычно при подъеме тяжелого, повороте или наклоне туловища. Зачастую вынуждает пациента «застыть» в определенном положении, поскольку любые движения вызывают резкую боль. О люмбоишиалгии говорят, когда боль в пояснице иррадиирует в одну или обе ноги и сопровождается парестезиями, онемением и вегетативно-трофическими изменениями пораженной конечности.
Для каждого из клинических синдромов характерны в той или иной мере выраженные объективные изменения, фиксируемые неврологом или вертебрологом в ходе первичного осмотра. В первую очередь обращают на себя внимание произвольное ограничение подвижности в поясничном отделе позвоночника и анталгическая поза пациента. При осмотре поясницы может отмечается перекос туловища в здоровую сторону, тоническое сокращение длинных мышц спины. Пальпаторно мышцы напряжены и болезненны.
Существует целый ряд триггерных точек, надавливание на которые вызывает болезненность. Основное клиническое применение получили точки Гара и точки Балле. К первым относятся точка в области крестцово-подвздошного сочленения, точки над остистыми и поперечными отростками IV-V поясничных позвонков, точка над задне-верхней остью подвздошной кости. Вторые представлены паравертебральными точками поясничного отдела, крестцово-ягодичной, бедренной, подколенной, а также точками на голени и стопе. Возникновение боли при нажатии на точки ягодичной области и ноги характерно для люмбоишиалгии и не наблюдается при люмбаго и люмбалгии. Также для люмбоишиалгии типично распространение боли по ходу нервов дистально от места надавливания.
В остром периоде пояснично-крестцовый радикулит характеризуется также наличием ряда специфических симптомов. Отмечается усиление боли в пояснице при кашле и чихании (симптом Дежерина), сглаженность подъягодичной складки (симптом Бонне), непроизвольное сгибание ноги на пораженной стороне, когда пациент садится из положения лежа на спине (симптом Бехтерева), боль пояснице при подъеме прямой ноги в положении лежа на спине (симптом Ласега), усиление боли при резком наклоне головы вперед (симптом Нери).
Диагностика
Как правило, выше указанные клинические симптомы позволяют врачу диагностировать пояснично-крестцовый радикулит. Проведение электромиографии или электронейромиографии дает возможность подтвердить уровень поражения нервно-мышечного аппарата. Обязательно выполняется рентгенография позвоночника в 2-х проекциях. Зачастую она выявляет признаки остеохондроза, подвывих позвонков, искривление позвоночника, аномалии его развития (люмбализацию, сакрализацию и пр.).
Необходимым моментом является исключение таких серьезных причин люмбоишиалгии и люмбалгии как опухоли спинного мозга и позвоночника, нарушения спинального кровоснабжения, межпозвоночная грыжа, менингомиелит. Насторожить врача должен выраженный корешковый синдром, протекающий с чувствительными и двигательными нарушениями, плохо поддающийся терапии. При наличии показаний пациентам назначается МРТ позвоночника, при невозможности ее выполнения — КТ. МРТ дает возможность диагностировать грыжу, опухоль, воспалительные изменения спинального вещества; определить размеры очага поражения, стадию развития грыжи; оценить степень компрессии позвоночного канала.
Лечение пояснично-крестцового радикулита
Лечебная тактика базируется на купировании болевого синдрома и всех его составляющих (воспалительного, мышечно-тонического, компрессионного компонента). Фармакотерапия комплексная, состоит из назначения противовоспалительных и обезболивающих препаратов (амидопирин+бутадион, метамизол натрия, диклофенак, нимесулид и пр.), миорелаксантов ( толперизона гидрохлорид, баклофен), витаминов гр. В (тиамина, пиридоксина, цианокобаламина), улучшающих местное кровообращение средств (никотиновой к-ты). При интенсивном болевом синдроме целесообразны лечебные паравертебральные блокады с введением глюкокортикостероидов. Противовоспалительным и обезболивающим эффектом обладает местное применение УФО, электрофорез, УВЧ, магнитотерапия. Для купирования боли может использоваться рефлексотерапия.
Эффективных средств, позволяющих устранить или остановить происходящие в позвоночнике дегенеративные процессы, пока не существует. Некоторый эффект отмечается при применении хондропротекторов (глюкозамина, Хондроитинсульфата, экстракт из морских рыба и др.). С целью устранения подвывихов позвонков и для увеличения межпозвонкового пространства может проводиться мануальная или тракционная терапия. При межпозвоночной грыже, обуславливающей стойкий к терапии болевой синдром или компрессию корешка с выпадением его функции, возможно хирургическое удаление грыжи с диском (дискэктомия, микродискэктомия).
После стихания острого периода, в котором пациентам рекомендован покой, постепенно приступают к занятиям лечебной физкультурой в сочетании с миофасциальным массажем пояснично-крестцового отдела позвоночника и физиолечением. Регулярная гимнастика способствует укреплению мышц позвоночника и поясницы, что позволяет избежать дальнейших рецидивов. Пациентам также рекомендованы занятия плаваньем, водо- и грязелечение.
Прогноз и профилактика
В большинстве случаев пояснично-крестцовый радикулит хорошо поддается терапии. Острый период удается купировать в течение 5-7 дней. Вопрос последующих рецидивов зависит от того, насколько получается устранить провоцирующие их факторы (перегрузки, подъем тяжестей, избыточный вес и т. п.), а также от выполнения пациентом рекомендаций о регулярных занятиях ЛФК, посещении бассейна, периодическом прохождении курсов массажа.
Профилактика пояснично-крестцового радикулита сводится к соблюдению адекватного режима трудовой деятельности, избеганию подъема чрезмерных тяжестей и других нагрузок на позвоночник, ведению активного образа жизни, рациональному питанию, своевременной коррекции нарушений обмена веществ и т. п.
Пояснично-крестцовый радикулит - симптомы и лечение медкаментами дома
Радикулит — заболевание позвоночника, возникающие по различным причинам. Раньше он считался болезнью пожилых людей, но сегодня симптомы пояснично-крестцового радикулита диагностируют у мужчин и женщин после 30 лет.

Патология пояснично — крестцового отдела является самым распространённым видом заболевания, так как он принимает на себя большую часть нагрузок.
Содержание статьи
Что такое пояснично-крестцовый радикулит позвоночника?
Пояснично – крестцовый радикулит – это патология, при которой путем создания давления происходит воздействие на нервные корешки в поясничной области, из-за чего они воспаляются. По международной классификации болезней (МКБ-10) паталогия имеет код M54.1 — радикулопатия.
Провоцирующими факторами для начала воспаления могут быть меняющиеся погодные условия и высокие нагрузки на скелет.
Предрасположение к болезни имеет десятая часть взрослого населения. Ее составляют люди возрастом от 30 до 55 лет. Болезнь является хронической, она характеризуется представляет собой смену периодов ремиссии и обострения, длительность которых точно не определена.

Развитие пояснично-крестцового радикулита
Формы радикулита
Пояснично-крестцовый радикулит подразделяется на два основных вида — дискогенный и вертиброгенный.
[adinserter block=»1″]
[adinserter block=»9″]
Дискогенный – патологический процесс, поражающий разные участки позвоночника: шейный, грудной и поясничный. Воспаление в каждой из частей характеризуется своими признаками, по которым и определяется очаг заболевания.

Расположение в позвоночнике нервных корешков спинного мозга
Радикулит поясничной области встречается чаще, чем первые два вида:
- Заболевание проявляется болями в пояснице, которые могут быть постоянными или периодически сменяется ремиссией.
- Во время болезни отмечается слабость, потеря чувствительности, покалывание, жжение в ногах и органах малого таза.
- Болевым очагом является область седалищного нерва, откуда ощущение расходится по задней и внутренней сторонам бедра. В районе поясницы повышена чувствительность тканей и заметен отек.
- Патологический процесс способствует развитию грыж, распространяющих влияние на функционирование нижних конечностей и приводящий к частичному онемению.

При радикулите возможно развитие паралича
Вертеброгенный радикулит – патология вторичного проявления, возникающая на фоне стенозов нервных каналов. Спиномозговые корешки сдавливаются образованиями на стенках позвонков, происходит нарушение кровоснабжения, и эта область отекает. Боль распространяется по телу до кончиков конечностей, также возникает паралич, онемение, снижение рефлекторной функции.
Радикулопатия поясничного отдела позвоночника проявляется интенсивной постоянной болью в месте, где происходит давления на позвоночник и ногах, ограниченной подвижностью.
Причины
Чтоб подобрать правильное лечение необходимо выяснить причины появления болезни.
Развитию радикулита способствуют многочисленные факторы, основные из них:
- травмы позвоночника;
- артрит, остеохондроз, остеофиты, ревматоидный артрит, ишиас;
- поднятие тяжестей;
- гиподинамия;
- период беременности;
- нервное перенапряжение, неправильное питание и лишний вес;
- инфекционные заболевания и воспалительный процесс в мягких тканях;
- переохлаждение;
- доброкачественные образования и злокачественные опухоли костей;
- наследственная предрасположенность и нарушение метаболизма;
- соляные отложения.
Симптомы радикулита
Клинические проявления пояснично-крестцового радикулита имеются следующие:
- болевой синдром различной интенсивности, локализованный в разных участках тела;
- усиление боли при кашле, чихании, резком движении, которая отдает в копчик;
- ограничение двигательных функций;
- симптомы Бехтерева, симптом Ласега, Бонне и симптом Нерри.
Ощущения могут распространяться в различных участках тела:
- ягодицах и бедрах;
- голени и икрах;
- лодыжках;
- ступнях.
Поражение может охватывать как одну, так и обе стороны туловища.
Стадии радикулита
Поясничный радикулит имеет две стадии развития.
Первая стадия характеризуется следующей симптоматикой:
- при попытке поднятия ноги в лежачем положении появляется резкая боль (синдром люмбаго) в пояснице, ягодицах, бедрах;
- при смене положения происходит рефлекторное сгибание ног;
- резкий наклон головы вызывает боль в пояснице и бедрах;
- усиление ощущений при чихании, кашле, напряжений мышц живота;
- сглаживание ягодичной складки со стороны поражения.
Для уменьшения симптомов пациенту приходится выбирать удобное положение.
Вторая стадия характеризуется усилением ограничений в подвижности, локализация боли возрастает, она становиться разнообразней:
- при наклоне головы дискомфорт проходит по спине и всей длине ноги;
- отведение ноги в сторону вызывает боль в задней стороне бедра;
- резкая боль при попытке сесть;
- дискомфорт при нажатии на живот;
- прижатие ноги к твёрдой поверхности вызывает боль в районе седалищного нерва;
- появляется атрофия и онемение мышечной ткани;
- чувство мурашек, покалывание, жжение, холод, ослабление мышц в местах патологии.
Диагностика
При появлении симптомов радикулита, необходимо обратится к врачу для постановки диагноза. Мероприятия начинаются с опроса и осмотра пациента.
Затем назначается аппаратные исследования:
- рентген;
- компьютерная томография или МРТ;
- денситометрия;
- УЗИ;
- сцинтиграфия;
- общие анализы крови и мочи.
Радикулит и остеохондроз – в чем разница?
Причины возникновения остеохондроза могут быть те же, что провоцируют радикулопатию. Это могут быть:
- малоподвижный образ жизни;
- травмами;
- лишним весом;
- наследственными заболеваниями.
Они способствуют нарушению метаболизма в межпозвоночной хрящевой прослойке, что разрушающе на них воздействует, и появляются костные наросты – остеофиты. Радикулит является следствием остеохондроза, суть болезни состоит в развитии воспаления спинного мозга.
[adinserter block=»6″]
[adinserter block=»10″]
Первая помощь при обострении радикулита дома
Если у человека начался приступ радикулита, то можно оказать ему первую помощь:
- Зафиксировать поясничный отдел с помощью шарфа или бандажа.
- Уложить больного на пол или другую твердую поверхность.
- Дать обезболивающие препараты в виде таблеток или инъекции внутримышечно.
- Пациенту необходимо принять успокоительное растительной природы.
- Нанести на очаг поражения согревающую негормональную мазь.
Лечение
Лечение пояснично – крестцового радикулита заключается в устранении факторов, вызывающих болезнь.
Чаще хватает методов консервативной терапии, она включает:

- приём лекарств;
- использование местных препаратов;
- физиотерапию;
- массаж;
- комплекс упражнений;
- вытяжку позвоночника;
- корректировку рациона питания.
Медикаментозное лечение
Медикаментозная терапия пояснично – крестового радикулита заключается в приёме пероральных препаратов, уколах, мазях и кремах.
Для снятия симптомов радикулита используют лекарственные препараты:
- НПВП — нестероидные противовоспалительные средства, противоотечные, анальгезирующие средства: Аспирин, Диклофенак, Сулиндак.
- Миорелаксанты – препараты, расслабляющие мускулатуру: Баклофен, Тизанидин.
- Обезболивающие – блокируют болевые ощущения, снимают воспаление и отек: Парацетамол, Баралгин, Нефопам.
- Седативные лекарства — снимающие нервное напряжение: Валериана, Персен, Ново – Пассит.
Глюкокортикоиды применяют в случае отсутствия результата от не гормональных препаратов. Они оказывают противовоспалительный и обезболивающий эффект: Эуфиллин, Дипиридамол.
Антибиотики широкого спектра действия нужны при инфекционной причине поясничного радикулита: Цефтриаксон, Суматриптан.
Сосудистые препараты улучшают работу кровеносной системы, помогая поврежденным тканям регенерироваться и бороться с патологическим процессом: Пентоксифеллин.
- Суматриптан
- Пентоксифеллин — аналог Трентала
- Эуфиллин
- Цефтриаксон
Кроме того используются препараты для восстановления структуры хрящей и нервных волокон:
- Хондропротекторы используют, если причиной радикулита является изменение в межпозвоночных дисках: Хондроксид, Терафлекс.
- Нейропротекторы восстанавливают клетки нервных нитей, оказавшихся сдавленными: Мильгамма, АТФ.
- Мочегонные препараты необходимы при острой стадии радикулита, оказывают противоотечное, противовоспалительное действие: Лазикс, Спиронолактон.
- Глюкозамин с хондроитином
- Мильгамма в ампулах
- Терафлекс восстанавливает диск позвонка
- Лазикс
Уколы применяются для быстрого облегчения симптомов, они могут включать различные лекарства:
- НПВП: Диклофенак, Диклоран, Мовалис.
- Витамины: Мильгамма, Тригамма, Нейробион.
- Адгезиолизис — гормональный препарат с анестезирующим эффектом, содержащий витамины группы В.
- Новокаин применяют в качестве лечебной блокады при особо тяжелых случаях, когда обычные анальгетики не справляются.
Наружные средства помогают уменьшить боль, и устранить отек во время обострения радикулита:
- Мази: Эфкамон, Финалгон, Вольтарен.
- Гели: Долобене, Лошадиная сила, Найз.
- Крема: Алезан, Малавит, Софья.
- Мазь для снятия болей Финалгон
- Вольтарен
- Долобене
- Софья
Лечебная физкультура и упражнения
Лечебная физкультура направлена на улучшение кровотока, и уменьшение риска тромбообразований. Это помогает восстановить двигательную функцию, снять боль и укрепить позвоночник.
Можно использовать комплексные упражнения и курсы ЛФК по методу доктора Бубновского, который успешно лечит и восстанавливает позвоночник.
Несколько простых упражнений при радикулите поясничного отдела:
- Лечь на спину согнуть ноги в коленях, руки положить вдоль туловища. Поднять корпус, продолжая конечностями касаться поверхности, задержаться в такой позе на 5 секунд. Сделать 20 повторов.
- В положении лежа на спине, делать подъемы ног с перекрещиванием, задержаться на 5 секунд, расслабиться. Повторять 15 — 20 раз.
- Лечь на живот, ладонями поддерживать область шеи код подбородком, поднимать ноги поочередно, повторять 10 раз каждой ногой.

Лечебная физкультура и упражнения при радикулите
Физиолечение
Суть этого метода заключается в активизации самостоятельной способности организма восстанавливаться. При не воздействии кровоток в позвоночнике улучшается, боль, передача сигналов между нейронами восстанавливается.
[adinserter block=»2″]
Воздействие оказывается на ту область, где локализовано воспаление, применяются такие процедуры:
- вакуумный метод;
- лазерное лечение;
- диадинамические токи;
- ультразвуковые волны;
- ультрафиолетовое излучение;
- криотерапия и прогревание.
Также зарекомендовал себя аппарат Алмаг, который может приобрести каждый и использовать для лечения Пояснично – крестцового радикулита. Пациенты отмечают заметное облегчение симптомов после использования магнитотерапии, кроме того он абсолютно безопасен в применении.

Алмаг ускоряет выздоровление:
- улучшая циркуляцию крови;
- обезболивая;
- снимая воспаление;
- нормализуя метаболизм;
- активируя естественные функции организма.
Применять аппарат необходимо совместно с медикаментозной терапией и после консультации врача.
Массаж
Массаж способствует нормализации циркуляции крови, расслаблению мягких тканей, влияют на выработку эндорфинов:
- Медовый массаж заключается в разогреве тканей спины, мед необходимо втирать в кожу массируя, до тех пор, пока он не станет серым.
- Точечный массаж проводят кончиками пальцев рук, производя надавливания вдоль позвонков, сеанс длиться 15 секунд, затем манипуляции повторяются, длительность процедуры – 20 минут.
- Классический массаж заключается в растирании ладошками спины, добиваясь разогрева тканей.
Наибольшей положительной динамики можно добиться, используя их сочетание.
Хирургическое лечение
Если консервативные методы бессильны, приходится прибегать к хирургическому вмешательству.
Показания к операции определяет нейрохирург, это могут быть такие случаи:
- выпадение межпозвоночного диска;
- остеофиты;
- синдром конского хвоста;
- ущемление нервного корешка грыжей.

Операция на позвоночном диске
Суть операции заключается в удалении пораженного участка позвонка. Результатом является устранение боли и возвращения подвижности пациенту, он может подняться на ноги уже на следующий день. Если позвоночник ослаблен, его укрепляют титановой конструкцией.
Нетрадиционные средства
В комплексе с медикаментами и физиопроцедурами используют такие средства от поясничного радикулита, как мануальная терапия, гомеопатия, иглоукалывание, пояс от радикулита.
Мануальная терапия похожа на массаж, но ее применяют на стадии выздоровления. Цель процедур заключается в восстановлении двигательной способности больного.
Иглоукалывание — эффективная процедура, которая способна вылечить болезнь и предотвратить его появление в будущем. Суть заключается во введении игл в аккупунктурные точки организма, что пробуждает мозговую активность к выбросу эндорфинов, естественных анальгетиков организма. Иглоукалывание улучшает кровоток и нормализует обмен веществ.
[adinserter block=»8″]
Гомеопатия направлена на весь организм, действуя на активизацию собственных резервов для выздоровления:
- Средства могут выпускаться в форме капель, таблеток, мазей, растворов для уколов на основе минеральных, животных и растительных компонентов.
- При радикулите лекарства обезболивают, снимают воспаление, улучшают кровообращение, метаболизм, способствуют регенерации повреждённых клеток.
- Приобрести их можно в аптеке, существует широкий ассортимент, из которого выделяется наибольшей популярностью компания Heel. Препараты этой марки завоевали доверие пациентов, которые утверждают о появлении улучшений после их использования.
- Также в аптеке можно приобрести специальные пластыри для лечения радикулита и закрепить их в месте, где проявляется невралгия.

Специальные пластыри от радикулита
Пояс от радикулита помогает уменьшить боль, оказывая поддержку спине, что снимает часть нагрузки с позвоночника. А также согревает и расслабляет мягкие ткани, способствует улучшению двигательного аппарата, усиливает кровообращение.
Народные средства в домашних условиях
К традиционному лечению можно добавить рецепты народной медицины от радикулита. Приготовленные в домашних условиях компрессы и мази можно причислить к физиотерапии. Они улучшают метаболизм, снимают напряжение мышц, отек и воспаление.
Комбинирование медикаментозных способов, физиопроцедур, физкультуры, массажа и народных методик лечения от пояснично-крестцового радикулита считается оптимальным способом лечения заболевания.
Рецепты для приготовления дома:
- Ортез из шерсти замочить в сильном растворе соли, просолить хорошо, потом просушить, прикрепить к одежде с изнаночной стороны или закреплять резинками.
- Смешать 1 кг. орешков кедра, 0, 5 кг. сахара и литр водки, настаивать в течение месяца. Процедить, принимать по 1 ч. л. трижды в день за полчаса до еды.
- Смешать 0, 5 кг морской соли с 1 ст. л горчичного порошка, ¼ стакана воды и нагревать до 50 градусов. Состав нанести на поясничный отдел, укутать целлофаном и шалью. Держать пока не остынет, затем смыть, обтереть кожу. Тепло одеться или укрыться одеялом.
- Корень хрена измельчить, смешать с водой. Перед сном сделать компресс, держать 20 минут под одеялом.
- 40 листов золотого уса залить пол литром водки, настаивать 3 недели, периодически встряхивая. Составом растирать поясничную область 1 – 2 раза в сутки. Также можно использовать для компрессов или внутрь по 2 ч. л. трижды в день за час до еды, курс: неделя – перерыв 10 дней — потом повтор приема.
Прикладывание к больному месту фольги или медной проволоки способствует уменьшению неприятных симптомов радикулита.
Лечение радикулита у беременных
При беременности радикулит лечат с помощью щадящих методов терапии, чтоб не нанеси вреда развивающемуся в утробе плоду.
Для беременных приемлемо использовать такие процедуры:
- массаж;
- акупунктура
- лечебная гимнастика;
- ношение бандажа;
- наружные средства;
- компрессы.
При обострении необходимо соблюдать постельный режим, при острой необходимости внутримышечно вводится Диклофенак.
Санаторное лечение
Если радикулит имеет хронический характер, то при рецидивах больного направляют в лечебные санатории и курорты.
Бальнеотерапия разрешена после сказания обострения, она может включать следующие процедуры:
- грязелечение;
- сероводородные ванны;
- радоновые ванны;
- электрофорез минеральных вод;
- гипертерминальные ванны.

Санаторий Джермук
Существует много лечебниц, где оказывают терапевтический эффект при поясничном радикулите. Одним из таких является санаторий Джермук, находящийся в Армении. Он характеризуется наличием минеральных источников, чистым горным воздухом, удивительными пейзажами и гостеприимством.
Профилактика
Основным мероприятием профилактики, способным предотвратить появление пояснично-крестцового радикулита является укрепление позвоночника:

Специальный ортопедический матрас
- регулярно заниматься физкультурой и укреплять иммунитет;
- не допускать резких движений и избегать подъёма тяжестей;
- не находится длительное время в сидячем положении, а при необходимости выполнять разминку;
- следить за весом и меньше нервничать;
- спать на ортопедических матрасах.
- держать ноги и спину в тепле;
- своевременно лечить простудные заболевания.
Питание
Чтоб нагрузка на позвоночник не была слишком высокой, необходимо избавляться от лишних килограммов и не допускать их появления. Для этого нужно соблюдать специальную диету, кроме того правильное питание поддерживает нормальное функционирование всего организма, укрепляет иммунную защиту и обогащает питательными элементами.
Суть диеты:
- уменьшить объёма соли в рационе;
- употреблять овощей и фруктов;
- включить в ежедневное меню молочной продукции;
- сократить поедание консервов и колбас и обязательно готовить блюда с нежирным мясом;
- ограничить употребление соусов, жирного и жареного;
- отказаться от алкоголя и кофе;
- полезны при радикулите компот, яблочный нектар, лимон с медом.
Последствия
Если признаки поясничного радикулита проявились в первый раз, то необходимо начать лечение и как можно раньше обратиться в клинику, иначе он может принять хронический характер. Такое заболевание будет мучить рецидивами всю жизнь.
Пациент будет страдать от боли и дискомфорта, ощущать скованность и ограниченность в движении.
Самыми опасными осложнениями радикулита могут стать:
- инфаркт спинного мозга;
- паралич конечностей.
Лечением болезни должен заниматься врач, рекомендации которого необходимо строго соблюдать. При своевременном оказании помощи, серьезных последствий можно избежать.
Отзывы пациентов о лечении радикулита

Пояснично-крестцовый радикулит: лечение, симптомы и причины
Многие из нас сталкиваются с болезненными ощущениями в пояснице. Они могут возникнуть внезапно и сильно осложнить жизнь. Часто радикулит можно встретить у людей, которые работают в офисе или много времени проводят за рулем.
Если в некоторых ситуациях боль временная, то иногда она перерастает в хроническую форму.
Это может приводить к пагубным последствиям.
- Вас беспокоит боль в спине?
- Не можете вести нормальный образ жизни?
- Боли усиливаются?
Часто это признак пояснично-крестцового радикулита.
Что же делать? Прочитайте статью до конца и Вы узнаете, как быстро и легко убрать боль и снова почувствовать себя здоровым.

Поясничный радикулит – болезнь, которая встречается очень часто. Ее причина – защемление участков нервных корешков. Патология касается периферического отдела нервной системы.
Часто формируются воспалительные процессы и постоянный болевой синдром. Без своевременного лечения, состояние переходит в хроническое.
Болезнь наблюдается у взрослых, обычно старше 31 -35 лет. Первые проявления могут возникнуть и ранее. Различные формы заболевания наблюдаются у 10% населения планеты.
Важно!Процесс чаще протекает в хронической форме: чередуются периоды ремиссии и обострения.
Итак, основной причиной проявления заболевания выступает предшествующий остеохондроз.
Развитие пояснично-крестцового радикулита происходит на фоне неподходящих климатических условий, чрезмерных нагрузок и иных причин.
Радикулит – это патологический процесс, который имеет вторичный характер. Раньше основной причиной считался воспалительный процесс. Сейчас, радикулит относят к последствиям, которые возникают после остеохондроза.

Среди остальных причин радикулита можно выделить:
- Травмирование поясничного отдела позвоночника;
- Нарушенный обмен веществ;
- Гиподинамия и предрасположенность к заболеванию;
- Физические перегрузки, которые имеют регулярный характер.
Все это может привести к хронической форме пояснично-крестцового радикулита.
Если говорить о причинах возникновения приступов, среди них выделяют:
- Перенапряжение при физическом труде;
- Переохлаждение;
- Простуда или грипп;
- Интоксикация организма;
- Резкие повороты;
- Поднятие тяжести.
На первоначальном этапе, приступы бывают редкими. Они могут возникать у каждого человека при пояснично-крестцовом радикулите.
При развитии истинного радикулита, симптомы могут быть различными.
К общим проявлениям можно отнести:
- Резкая простреливающая боль;
- Невозможность расправить спину без болевых симптомов;
- Ощущения могут увеличиваться при мышечном напряжении, кашле;
- Движения ограничиваются при сгибании туловища;
- Любое резкое движение невозможно без проявления симптоматики;
- Неприятные ощущения увеличиваются при движениях, падениях или приложении нагрузки
Болевые ощущения способны активизироваться в различных участках тела при пояснично-крестцовом радикулите. Часто это поясница, ягодицы, бедра. Может быть ощущение «прострела» по задней поверхности ноги.
Симптоматика радикулита может наблюдаться в течение острой фазы возникновения заболевания. Длится обычно от 2 до 3 недель.
Какие специфические симптомы характерны?
Часто отмечают необычные проявления. Среди них непроизвольное сгибание ног, когда человек садиться после того, как лежал. Болевые ощущения при пояснично-крестцовом радикулите повышаются при резком повороте головы. Возможно сглаживание подъягодичной складки.
Если обнаружились проявления заболевания, стоит обратиться к врачу.

Помните, если не начать своевременно лечение, болезнь легко переходит в хроническую форму и будет возвращаться при малейшем переохлаждении.
Все диагностические мероприятия стоит доверить специалисту. Он проведет необходимые исследования, осмотр, пальпации, неврологические тесты.
Проводится тестирование на наличие онемения, покалывания или слабости в различных областях.
Врач обычно рекомендует диагностику, которая включает:
- Выполнение анализов крови;
- МРТ или томографию;
- Рентген;
- ЭМГ
Проведение анализов необходимо, чтобы узнать, какие присутствуют изменения, есть ли воспалительный процесс. При помощи этого можно исключить другие заболевания или узнать об инфекции.
Можно выявить обменные нарушения, например – диабет или гипотиреоз.
МРТ применяется для того, чтобы выполнить снимки. Специалисту это необходимо, чтобы проверить наличие отклонений в строении позвоночника.
При выполнении исследования, пациент должен быть полностью неподвижным.
При проведении МРТ существует ряд противопоказаний – основные из них, это металлические конструкции внутри тела. Это могут быть протезы, искусственные клапаны, стенты. Если в теле присутствуют подобные элементы из металла, нужно об этом сказать специалисту.
Важно!
Качество снимков зависит от класса аппаратуры. Для определения патологии позвоночника, рекомендуют проводить обследование на аппарате, с разрешением не менее 1,5 – 3 Тесла.
Исследование на классическом аппарате не рекомендуется проводить при наличии выраженной клаустрофобии или избыточном весе – более 130 кг. Некоторые открытые установки позволяют провести МРТ без ограничений.
Чтобы получить данные о сосудистых структурах, назначается исследование с контрастированием. При этом вводится специальное вещество. Нужно помнить о возможном наличии аллергии. Если таковая имеется, скажите об этом специалисту.
Рентген используется для того, чтобы выявить костные патологии в позвоночнике. Это рутинное исследование назначается при любом подозрении на остеохондроз. Снимки выполняют в нескольких проекциях. Это позволяет посмотреть состояние множества отдельных зон при радикулите.
ЭМГ или миография позволяет получить данные об активности ваших мышц в состоянии покоя или при движении.
В дополнение к МРТ, может быть назначена томография.
Все методики назначаются только после обследования у специалиста.
Как определить наличие радикулита самостоятельно?
Есть несколько простых признаков, по которым можно диагностировать заболевание. В положении ровно на спине попробуйте поднять одну ногу. Если это не удается, или ощущаются пострелы, это однозначно признак патологии.
Когда вы не можете достать руками до пола или при этом возникают боли в пояснице, это тоже будет косвенным симптомом.
Самостоятельно не нужно ставить диагноз – лучше обратиться к врачу.
Заниматься самолечением при патологии позвоночника опасно – это может привести к инвалидности.
Любое лечение будет производиться в зависимости от причин и стадии патологического процесса.
Существует острая или хроническая стадия.
Если говорить о причинах, то они могут быть, либо воспалительными, когда увеличивается в объеме нервный корешок, либо дискообусловленными. В последнем случае, наблюдается протрузия и грыжевое выпячивание. Оно сдавливает нерв, вызывает болевые ощущения.

Общая система лечения включает следующие этапы:
- При проявлении острой симптоматики нужно соблюдать постельный режим;
- Назначаются препараты для устранения воспаления, устранения спазма в мышечной ткани;
- Процедуры физиотерапевтические и вытяжение позвоночника проводят только при отсутствии противопоказаний;
- Выполняют упражнения, которые позволят улучшить состояние мышечной ткани, кровоснабжение;
- Возможно применение корсета.
Первая помощь в случае приступа радикулопатии: придать человеку удобную позу. Чаще это поза эмбриона – положение на боку, конечности согнуты. Дать противовоспалительный препарат, например, ибупрофен. Можно применять сухое тепло, мазь с диклофенаком.
При появлении первой симптоматики, стоит обратиться к врачу-неврологу. При отсутствии такого, первую помощь может оказать терапевт, педиатр или врач общей практики. Процедуры будет выполнять врач реабилитолог, а восстанавливать осанку – ортопед.
Лекарственные препараты
Основными препаратами для лечения радикулопатии являются нестероидные средства или НПВС. Они устраняют начало воспалительного процесса и помогают снять отеки.
Внимание! У подобных лекарств часто проявляются побочные эффекты. Они влияют на желудочную систему, вызывают язвы и эрозии. В некоторых случаях возможны опасные кровотечения.
Поэтому препараты нельзя применять длительно у мужчин и у женщин. Перед использованием, важно выяснить, нет ли обострения гастрита, была ли язвенная болезнь ранее.
Если анамнез отягощен, применяются гастропротективные препараты: омепразол, пантопразол. Прием НПВС назначается ограниченно и строго после приема обволакивающей пищи. При необходимости проводится гастроскопия для контроля состояния слизистой желудочного тракта.
Когда обострение радикулита возникло резко, то можно использовать медикаменты:
- Ибупрофен;
- Диклофенак;
- Нимесулид.
При дальнейших симптомах поясничного радикулита, врач может назначить гормональные препараты, блокады.
Чтобы ослабить боли, можно пользоваться препаратами и в других формах.
Применяют мази и крема. Среди них можно отметить Диклофенак, Naйз Гель.
Используют мази на основе змеиного яда под названием Випросал. Она позволяет улучшить кровообращение в зоне нанесения, при этом оказывает раздражающее воздействие и может дать побочные реакции.
Могут назначаться инъекции НПВП и других средств в виде растворов. Процедура производится только при проявлении сильнейших болей.
Чтобы уменьшить боль, применение находят Новокаин, Лидокаин. Они используются в виде местных примочек.
Если говорить о миорелаксантах при поясничном радикулите, то тут используются Баксолан, Сирдалуд. Они обладают некоторыми побочными эффектами, может наблюдаться излишнее расслабление мышц. Препараты назначаются обычно перед сном. Курсовой прием составляет 14 – 21 день.
Интересную информацию о лечении патологии можно посмотреть здесь
Хирургические операции
Применение такого метода для лечения поясничного радикулита оправдано только когда присутствуют серьезные показания.
Таковыми будут являться:
- Длительный болевой синдром, который невозможно устранить другими методами;
- Диско генные причины – наличии значительного грыжевого выпячивания;
- Явная деформация позвоночного столба;
- Состояния после травм;
- Нарушение жизненно важных функций и отсутствие функционирования тазовых органов.
Данные симптомы могут быть как абсолютными , так и относительными показаниями к операции. Окончательное решение за врачом и пациентом.
Помните!
Любое оперативное вмешательство на позвоночнике достаточно серьезно. После него необходима долгая реабилитация и существует ряд жизненных ограничений.
Не стоит доводить процесс до той стадии, когда понадобиться операция.
Процедуры
Если радикулит развивается подострый, наряду с медикаментозным лечением, назначают физиолечение. Используется УВЧ, электротоки, электрофорез для поясницы.

Электрофорез проводят с использованием следующих препаратов:
- Новокаин;
- Смесь фенола, дикаина и адреналина;
- Вирапин.
При остром виде радикулита обычно используется импульсные ультразвуковые технологии. Для уменьшения симптоматики, применяется ультразвук.
Одной из хороших методик при радикулите выступает диадинамическое токовое воздействие. Токопроводящие элементы располагаются на нервных окончаниях, и ток проводится по ним.
Массажные сеансы
Методика для лечения радикулита используется успешно при хроническом течении.
Помните, если пациент находится в остром состоянии, массаж делать нельзя. При обострении это может привести к тяжелым последствиям.
Существует две разновидности проведения массажей при радикулите:
- Общий тип;
- Местный тип.
Первые сеансы выполняются продолжительностью до 20 минут, в дальнейшем могут увеличиваться до часа. В большинстве ситуаций, при возникновении патологии, назначается местный массаж. Цель – восстановление правильной осанки, улучшение циркуляции крови, повышение тонуса мышечной ткани. Завершенный курс поможет устранить симптомы.
Формирование у пациента правильного расположения позвонков осуществляется при помощи медицинского массажа для поясницы. Он эффективен, если будет проводиться каждый день. Интенсивность воздействия при каждом последующем сеансе будет увеличиваться.
Чтобы избежать пагубных воздействий, за помощью обращаться стоит только к профессионалам.
Народные средства
Каждый человек при возникновении какого-либо заболевания пытается использовать народные средства.
При появлении поясничного радикулита, применяют:
- Компрессы и растирания;
- Лечебные ванны;
- Настойки;
- Разогревающие пластыри.
Каждый из методов при радикулите имеет свои достоинства, недостатки. Разогревающие компрессы помогают улучшить кровообращение и снять болевой синдром. Лечебные ванны предусматривают курс, который проводят преимущественно перед сном. Ванны нельзя делать при обострении.

Настойки для принятия внутрь содержат полезные элементы, имеют минимум побочных эффектов и позволяют снять симптомы. Возможны аллергии.
Народные методы можно использовать в составе комплексной терапии после консультации врача. Применять только народное лечение, как самостоятельный метод не рекомендуется. Лучше всего его совмещать с остальными методиками.
Тренажер Древмасс
Тренажёр при радикулите необходим для профилактики и лечения заболевания. Он достаточно простой и эффективный: можно применять для лечения хронической патологии и в остром периоде, после снятия боли.
Применяется как в медицинских учреждениях, так и в домашних условиях.
При помощи тренажера можно осуществлять воздействие на шейные позвонки, спину, ягодицы при радикулите.
Регулярное применение будет иметь ряд преимуществ:
- Исключается появление дискомфорта при занятиях спортом;
- Улучшается кровообращение;
- Укрепляются мышцы.
Это позволяет применять тренажер для профилактики, снятия симптомов и полного устранения заболевания.
Важно!
По мнению большинства экспертов, Древмасс является самым надежным и безопасным методом восстановления правильного мышечного тонуса.
Действие тренажера основывается на трех принципах, необходимых для здоровья спины.
Это хорошее кровообращение, правильный поддерживающий мышечный корсет и вытяжения, для поддержания эластичности позвоночного столба.

Все упражнения следует выполнять после просмотра видео инструктажа.
Применение при радикулите можно посмотреть на видео:
- Вы все еще не знаете, как убрать болевые ощущения при радикулите?
- Постоянно мучают серьезные боли?
Ответ прост – применяйте тренажер Древмасс!
Он устранит симптомы и причину заболевания, без операции и медикаментов. Методика является запатентованной и уникальной. Отлично подходит для многих людей с проблемами спины и позвоночника.
Применять тренажер можно как у взрослых, так и у детей. Просто подберите правильный размер – по росту ребенка.
Посмотрите отзывы на следующем видео
Или закажите тренажер на нашем сайте (тут).
Помните! Занимайтесь для того, чтобы поддерживать позвоночник в тонусе и предупредить развитие заболевания.
Это поможет избежать серьезных нарушений в организме и сохранить здоровье.
С наилучшими пожеланиями!
Ваша команда Drevmass
Заказать звонок
Симптомы поясничного радикулита, лечение медикаментозное и народными средствами
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Пищеварительный тракт и обмен веществ
- Кровь и система кроветворения
- Сердечно-сосудистая система
- Дерматологические препараты
- Mочеполовая система и половые гормоны
- Гормональные препараты
- Противомикробные препараты
- Противоопухолевые препараты и иммуномодуляторы
- Костно-мышечная система
- Нервная система
- Противопаразитарные препараты, инсектициды и репелленты
- Дыхательная система
- Органы чувств
- Прочие препараты
- БАДы и ТАА
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В]
Радикулит (радикулопатия пояснично-крестцового отдела позвоночника), виды радикулита, диагностика и лечение в Москве
Что такое радикулопатия
На фоне поясничного остеохондроза очень часто развивается такое заболевание как радикулопатия пояснично-крестцового отдела позвоночника. Это клинический синдром, который возникает вследствие сдавливания и повреждения нервных корешков. Синонимом радикулопатии является радикулит.
Радикулит (радикулопатия, от лат. radicula — корешок) - заболевание периферической нервной системы человека, которое возникает в результате повреждения, воспаления или защемления корешков спинномозговых нервов.
Радикулит – это широко распространенное заболевание, ему подвержено более 10% населения нашей планеты старше 40-50 лет и в последнее десятилетие радикулит помолодел, встречается в молодой возрастной группе от 25 до 35 лет, особенно подвержены люди, занимающиеся профессиональным спортом, а также те, кто длительное время сидит за компьютером или за рулем автомобиля.
Причины возникновения радикулита
Причиной развития радикулита являются патологические процессы, возникающие в позвоночнике, а именно:
- Дегенеративно-дистрофические процессы — остеохондроз и его осложнения: протрузии и грыжи межпозвонковых дисков
- Пороки развития костно-мышечного аппарата, сопровождаемые изменением тонуса мышц
- Нарушения осанки, искривление позвоночника — сколиоз
- Неправильное распределение физических нагрузок на позвоночный столб во время профессиональной деятельности человека (при вождении автомобиля, у офисных работников и грузчиков- при длительном нахождении в одной позе, грузчики)
- Малоподвижный образ жизни, при котором постепенно нарастают нарушения кровоснабжения мышц поясничной области
- Неправильный питьевой режим в течении всего дня и на протяжении нескольких месяцев
- Дефицит витаминов и минералов приводит к остеопорозу и трофическим поражениям нервного волокна
- Туберкулез, остеомиелит, хронический сифилис и другие виды инфекционного поражения спинного мозга
- Регулярные травмы позвонков и окружающих их мягких тканей (удары, резкие скручивания, компрессии при прыжках, растяжения связочного аппарата)
- Избыточный вес при ожирении 1-2 степени и наличие вредных привычек, таких как курение, злоупотребление чаем, кофе и алкогольными напитками
Симптомы радикулита
Первые проявление и основные постоянные симптомы радикулита пояснично-крестцового отдела позвоночника - это боль, нарушение чувствительности и мышечная слабость.
Зона поражения соответствует зоне иннервации. В зависимости от зоны поражения боль может наблюдаться в поясничной и ягодичной областях, заднебоковой и передней части бедра, по передненаружной поверхности голени, на тыле стопы, большом пальце, в икроножной мышце, в области наружной лодыжки и пятке.
Пояснично-крестцовый радикулит часто бывает хроническим, с острыми рецидивами. Для пояснично-крестцового радикулита характерно усиление боли при резкой перемене тела из горизонтального положения в вертикальное или наоборот, а также при занятии активным образом жизни (спорт, прогулки, занятия фитнесом).
Обострение болевого синдрома при радикулопатии пояснично-крестцового отдела отмечается при сдавлении межкорешкового нерва межпозвоночной грыжей.
По видам радикулопатии пояснично-крестцового отдела позвоночника выделяют:
- Люмбаго (люмбалгия) - это островозникшая боль в пояснице при резко выполненной физической нагрузке, а также провоцирующаяся перегреванием или переохлаждением тела. Сам болевой приступ может длиться по-разному: от нескольких минут до нескольких часов и даже суток. Основная причина этого вида радикулопатии - перенапряжение мышц поясничной области, межпозвочные грыжи или смещение позвонков относительно друг друга.
- Ишиас (ишиалгия) - при этом виде радикулита боль локализуется в ягодице, на задней поверхности бедра и голени и может доходить до стопы. Иногда кроме боли отмечается мышечная слабость. Это связано с поражением или раздражением седалищного нерва - самого крупного нерва в организме. Боль при ишиасе - стреляющая, наподобие удара током, также возможны жжение, покалывание, "мурашки" и онемение одновременно. Возможны болевые ощущения разной степени интенсивности: от легкой до весьма интенсивной, такой, что пациент не может спать, сидеть, стоять, ходить, наклоняться или поворачиваться.
- Люмбоишиалгия - боль в пояснице, отдающая в ногу или ноги. При этом виде радикулита боль распространяется, в основном, по ягодице и по задненаружной поверхности ноги, не достигая пальцев ног, чаще всего это ноющая, жгучая, нарастающая боль.
Диагностика
Для диагностики радикулопатии имеет значение наличие симптомов натяжения. Например, характерен симптом Ласега – при попытке поднять ровную ногу в положении лежа на спине, усиливается боль в пояснице.
Важное значение для постановки правильного диагноза имеет проведение МРТ или КТ пояснично-крестцового отдела позвоночника, потому что только эти исследования позволят лечащему врачу выявить наличие таких заболеваний как межпозвоночные грыжи или другие заболевания позвоночника (спондилиты, компрессионные переломы, новообразования).
Лечение радикулита
Современный подход к лечению острых и хронических болей при радикулопатии пояснично-крестцового отдела позвоночника заключается в применение нестероидных противовоспалительных препаратов и миорелаксантов. Механизм их действия: уменьшение воспаления, интенсивности боли, снятие мышечного спазма.Также в период ремиссии заболевания проводят физиотерапевтическое лечение (электрофорез, амплипульс, дарсонвализация)
Радикулит пояснично-крестцового отдела позвоночника
Радикулит - это патология тканей, при которой на нервных окончаниях наблюдаются сдавление или воспалительные процессы. Человек ощущает болевые симптомы в области пораженного нерва, иногда болезнь сопровождается онемением и внезапной вялостью мышц. Существует множество разновидностей этого заболевания, но наиболее распространенным является радикулит пояснично-крестцового отдела позвоночника.
Причины появления
Радикулит не является самостоятельным заболеванием.Он включает в себя целый комплекс симптомов, который появляется при деформации или раздражении корешков спинного мозга. Они, покидая канал спинного мозга, устремляются к рукам, стопам и другим органам. Суженные спинномозговые отверстия, по которым проходят нервные нити, создают необходимые условия для защемления корней.
Врачи пришли к выводу, что преимущественно частой причиной образования пояснично-крестцового радикулита является такое заболевание, как остеохондроз. Формирование этого заболевания сопровождается поражением структуры костей позвоночного столба, из-за чего межпозвонковый диск создает выпуклость или грыжу.Это образование оказывает давление на соседние нервные корешки. В результате появляется типичная клиническая картина заболевания.
Возникновению такого заболевания, как остеохондроз, способствуют патологические изменения дегенеративно-дистрофического характера, возникающие в костных тканях в результате старения. При остеохондрозе, помимо грыж, может возникнуть специфическое краевое разрастание - остеофиты.
Эти выпуклости кости могут легко повредить нервные корешки и мягкие ткани, способствуя появлению болезненных симптомов.При развитии болезни часто возникает стеноз канала спинного мозга. Эта дисфункция также может распространяться на суженные отверстия позвоночника, из которых, в свою очередь, выходят пучки нервных волокон. Собственно, это основная причина сдавливания волокон, которые развивают седалищный нерв в позвоночнике.
Иногда есть и другие факторы развития радикулита:
- повреждение позвоночника;
- заболеваний с воспалением тканей непосредственно возле позвоночника;
- новообразования периферической нервной системы;
- заболеваний различных органов человека;
- болезнь, при которой смещено строение позвоночника;
- процессы воспаления в суставах;
- постоянная неравномерная нагрузка на позвоночник;
- нарушение функций организма;
- генетическая предрасположенность;
- аутоиммунных заболеваний.
Следовательно, радикулит - полиэтиологическое заболевание. Следующие обострения патологии могут вызвать: физические нагрузки, резкие движения в области поясницы, отравления, отклонение температуры от нормы, простудные заболевания.
Симптоматология
К общей симптоматике при радикулите относят:
- болезненные ощущения разного характера и силы, которые обычно обостряются при резких движениях поясницы, при неудачных прыжках, при поднятии тяжестей и неравномерном распределении физических нагрузок;
- усиление болевого синдрома при кашле, чихании, напряжении живота;
- нарушение при наклонах туловища вбок, вперед или назад;
- Нарушение двигательного аппарата.
В зависимости от степени поражения болевые симптомы могут располагаться на всех участках тела человека: в поясничной или ягодичной области, бедрах, мышцах голеней. Кроме того, боль может поражать обе стороны тела человека. Это связано с характером набухания межпозвонковых дисков.
При поражении нервов, расположенных под 1 и 2 поясничными дисками, возникают люмбаго в ягодицах и пояснице, которые проходят по задней и боковой поверхности бедра.Если нервные окончания 4-5 поясничных дисков повреждены, болевые ощущения опускаются к передней части голени, задней части голени, наружной лодыжке и пятке. В этом случае нельзя сгибать ступню и пальцы ног.
Острый период заболевания длится около 14-20 дней. Для диагностики выполняется комплекс характерных симптомов:
- Бехтерева - происходит непроизвольное сгибание нижней конечности со стороны поражения, когда человек переходит из положения лежа в положение сидя.
- Ласега - наблюдается усиление боли в ягодичной или поясничной области, тыльной поверхности конечности, в момент подъема прямой ноги в положении лежа на спине.
- Дежерин - болезненные ощущения усиливаются при кашле или чихании человека.
- Чепчик - на месте поражения разглаживается морщинка под ягодицами.
- Нери - болезненная симптоматика в нижней части тела человека усиливается при резком наклоне головы вперед.
Было найдено эффективное средство от боли и для лечения суставов:
- натуральный состав,
- без побочных эффектов,
- эффективность, подтвержденная экспертами,
- быстрый результат.
Для радикулита, который вызван таким заболеванием, как остеохондроз, характерны также внешние преобразования организма: выпрямление изгиба позвоночника в пояснице и шее, увеличение искривления позвоночника с выпуклостью сзади в грудном отделе область, отклонение позвоночника с припухлостью в сторону поражения.
При патологическом отростке диска между 5 поясничным и 1 крестцовым позвонками возможно образование сколиоза и выпуклости в сторону, не затронутую заболеванием.
Первичной причиной инфекции корешков пояснично-крестцового нерва может стать острая или хроническая инфекция. Боль усиливается при наклоне туловища вперед и не усиливается в момент нагрузки на позвоночник. Допустимы и нарушения вегетативного отдела нервной системы.В подобной ситуации, когда вянет процесс воспаления, болевые ощущения довольно быстро перестают беспокоить. На флюорографическом снимке никаких отклонений не заметно.
Варианты лечения радикулита
Для лечения радикулита врачи рекомендуют более консервативный метод. Для снятия болезненных ощущений и улучшения самочувствия пациента используются такие методы:
- В момент ухудшения самочувствия необходим строгий режим лежа.Иммобилизации позвоночного отдела можно добиться с помощью корсетов;
- противовоспалительное лечение - очень часто для снятия болевых ощущений применяют препараты, относящиеся к группе нестероидных противовоспалительных средств. Есть возможность их использования в таблетках, кремах, инъекциях;
- миорелаксанты - эти препараты устраняют спазм мышц в позвоночнике и ослабляют проявления болезни;
- ЛФК - реализация комплекса подготовки с терапевтической задачи, которые направлены на создание поддерживающего мышечного корсета;
- помощь узконаправленного специалиста - работа со специалистом в области психологии и прием психотропных фармакологических средств поможет преодолеть значительную психологическую нагрузку, которая проявляется длительными болезненными ощущениями.
Лечение народными средствами:
- Нужно взять корень хрена и небольшую картошку, затем натереть. Полученную массу положить на спинку и обернуть полотенцем. Держите эту обертку не менее 1 часа, затем ее следует смыть.
- Следует как можно мелко нарезать острый перец (2 стручка) и смешать его с 300 мл нашатырного спирта. Полученное средство нужно втирать в область поясницы 2-3 раза в день.
- Необходимо намазать область талии небольшим слоем меда и накрыть бумажной салфеткой.Сверху следует положить 2–3 горчицы и завернуть в полиэтиленовую пленку, а затем - платком из шерсти. Такую пленку нужно держать не менее 1 часа.
- Еще один действенный метод лечения - посещение русской бани. Поясничную часть желательно достаточно сильно распарить, при этом протерев ее веником, затем несколько минут втирая мыло в поясницу (хозяйственное), сначала осторожно, а потом с нарастающей силой. После похода в баню необходимо сразу лечь на кровать.
- Если консервативные методы не приносят желаемых результатов или возникают осложнения в области неврологии, показана операция. Как правило, он направлен на устранение межпозвоночной грыжи, удаление остеофитов, восстановление роста тела позвонков.
Упражнения при радикулите пояснично-крестцового отдела позвоночника
Многие люди, страдающие радикулитом, задаются вопросом, что такое LFK и помогает ли он?
ЛФК - физиотерапия.Может быть назначен в виде профилактики обострений. Цель этого упражнения - снизить нагрузку на пораженный участок позвоночного столба. При обострении заболевания категорически запрещена физическая гимнастика.
Физическая нагрузка должна систематически увеличиваться. Перед тем, как приступить к упражнениям, нужно сделать простую разминку, это поможет разогреться и подготовить мышцы к дальнейшим упражнениям. Все физические упражнения нужно делать медленно и осторожно, без резких движений, изгибов и поворотов тела.
Если возникает боль, уменьшите интенсивность тренировки или приостановите упражнение. Лечение хронического заболевания всегда включает лечебную физкультуру. Определенный комплекс тренировок назначает специалист.
Правила лечебной физкультуры
Чтобы снизить максимальную нагрузку на позвоночник, все тренировки обязательно выполняйте в положении сидя, лежа или на четвереньках. В определенных ситуациях, в зависимости от того, как себя чувствует пациент, специалисты могут назначить тренировку в положении стоя.
Все упражнения изначально, как правило, направлены на успокоение мышц плеч, рук, талии и спины в целом. Затем в тренировки включают физические нагрузки, которые могут способствовать укреплению мышц.
При наличии болевых ощущений из упражнений исключаются упражнения, во время которых происходит сгибание и разгибание позвоночника. Они могут легко вызвать повышение давления внутри позвоночника и ухудшить здоровье пациента.
Противопоказания:
- неудовлетворительное состояние здоровья пациента;
- острый период заболевания;
- нарушение нормального функционирования сердечной мышцы. №
ЛФК при радикулите пояснично-крестцового отдела характеризуется небольшим количеством противопоказаний, но все же проводить его самостоятельно не обязательно. Лучшим решением будет консультация врача-специалиста для выбора оптимального пакета тренировок.
Просмотры сообщений: 259
.Радикулопатия, радикулит и корешковая боль
Сверху вниз по всей длине позвоночника на каждом уровне позвоночника нервы выходят через отверстия в кости позвоночника (отверстие) с правой и левой стороны позвоночника. Эти нервы называются нервных корешков, или корешковых нервов . Они разветвляются на каждом уровне позвоночника и иннервируют разные части нашего тела.
 Сохранить
Сохранить Нервные корешки ответвляются непосредственно от спинного мозга и сливаются, образуя спинной нерв, проходя через отверстие между соседними позвонками, называемое межпозвонковым отверстием.
Например, нервы, выходящие из шейного отдела позвоночника, проходят вниз через руки, кисти и пальцы. Вот почему проблемы с шеей, которые влияют на корешок шейного нерва, могут вызывать боль и другие симптомы через руки и кисти (радикулопатия), а проблемы с поясницей, влияющие на корешок поясничного нерва, могут распространяться через ногу и в стопу (радикулопатия или ишиас ), что вызывает боль в ногах и / или ногах.
См. Симптомы цервикальной радикулопатии
Как упоминалось ранее, в поясничном отделе спинного мозга нет.Из-за этого, а также из-за того, что позвоночный канал в пояснице обычно довольно просторен, проблемы в пояснично-крестцовой области (поясничный отдел позвоночника и крестцовый отдел позвоночника) обычно вызывают проблемы с нервными корешками, а не травмы спинного мозга. Даже серьезные состояния, такие как большая грыжа диска или перелом нижней части спины, с меньшей вероятностью вызовут необратимую потерю двигательной функции в ногах (параплегия или паралич).
Нервные корешки названы в честь уровня позвоночника, на котором они выходят.Однако нервные корешки не имеют одинаковой маркировки по всей длине позвоночника.
объявление
-
В шейном отделе позвоночника нервный корешок назван в соответствии с сегментом спинного мозга LOWER , между которым проходит нервный корешок. Например, нерв на уровне C5-C6 называется нервным корешком C6.
См. Лечение C5-C6
Он назван так потому, что, покидая позвоночник, нервный корешок проходит НАД ножкой C6 (кусок кости, который является частью спинного сегмента).
Подробнее о шейной радикулопатии.
-
В поясничном отделе позвоночника корешки нерва названы в соответствии с сегментом ВЕРХНИЙ , между которым проходит нерв. Например, нервный корешок на уровне L4-L5 называется нервным корешком L4.
Нервный корешок назван так, потому что, покидая позвоночник, он проходит ПОД ножкой L4 (кусок кости, который является частью позвоночного сегмента).Подробнее о поясничной радикулопатии.
Область, в которой происходит изменение названия, находится на уровне C7-T1 (грудной 1), что означает, что имеется 8 корешков шейных нервов и только семь шейных позвонков.Здесь нерв C8 выходит ПОД позвонком C7 и НАД позвонком T1. С этой точки вниз через верхнюю часть спины, нижнюю часть спины и крестцовую область нерв назван в честь верхнего сегмента позвоночника, между которым проходит нервный корешок (и ножка, под которой он проходит, когда выходит из позвоночника).
Все о сегменте движения позвоночника C6-C7
Это часть изображения. Тем не менее, врач все же может сказать, что у вас проблема с нервным корешком L5 на уровне L4-L5. Поскольку мы только что объяснили, что нервный корешок L4 выходит на уровне L4-L5, это звучит как противоречие.Однако оба утверждения верны, и их можно объяснить тем фактом, что на каждом уровне есть два нервных корешка.
В этой статье:
Два нервных корня на каждом уровне
Следует отметить, что два нерва пересекают каждый уровень диска, и только один выходит из позвоночника (через отверстие) на этом уровне.
-
Выходной нервный корешок . Нервный корешок, который выходит из позвоночника на определенном уровне, называется «выходным» нервным корешком.
Пример: нервный корешок L4 выходит из позвоночника на уровне L4-L5. -
Проходящий нервный корешок . Другой нервный корешок проходит через диска и выходит из позвоночника на следующем уровне ниже. Его называют «проходящим» нервным корешком.
Пример: нервный корешок L5 - это проходящий нервный корешок на уровне L4-L5 и выходящий нервный корешок на уровне L5-S1.
объявление
Возникает большая путаница, потому что, когда нервный корешок сдавливается грыжей диска или по другой причине, обычно относятся как к межпозвоночному уровню (где находится диск), так и к пораженному нервному корешку.В зависимости от того, где возникает грыжа или протрузия диска, она может поражать либо выходящий нервный корешок, либо проходящий нервный корешок. Например:
При поражении корешка проходящего нерва
Поясничная радикулопатия . В поясничном отделе позвоночника есть слабое место в пространстве диска, которое находится прямо перед корешком проходящего нерва, поэтому поясничные диски имеют тенденцию образовывать грыжу или просачиваться наружу и сталкиваться с корешком проходящего нерва. Например, типичная заднебоковая (позади диска и сбоку) грыжа поясничного диска на уровне L4-L5 часто поражает нерв, который пересекает уровень L4-L5 и выходит на уровне L5, называемый нервным корешком L5.
См. Лечение L4-L5
При поражении выходного нервного корешка
Шейная радикулопатия В области шеи все наоборот. В шейном отделе позвоночника диск имеет тенденцию к грыже в сторону (латерально), а не назад и сбоку (заднебоковой). Если межпозвоночная грыжа выпадет в сторону, скорее всего, он сдавит выходящий нервный корешок. Например, нервный корешок C6 будет затронут на уровне C5-C6 (потому что на шее выходящий нервный корешок назван в честь уровня ниже него).
См. Причины и факторы риска цервикальной радикулопатии
Радикулопатия и радикулит
Другое слово для обозначения нервного корешка - «корешковый нерв», и когда грыжа межпозвоночного диска или выпадение диска давит на корешковый нерв, это часто называют радикулопатией. Таким образом, врач может сказать, что имеется грыжа диска на уровне L4-L5, что приводит к радикулопатии L5 или радикулопатии L4, в зависимости от того, где возникает грыжа диска (сбоку или сзади диска) и какой нервный корешок подвергается воздействию.Простым термином для обозначения радикулопатии поясницы является ишиас.
Узнайте, что нужно знать о радикулите
.Поясничный радикулит | Определение поясничного радикулита в Медицинском словаре
Ишиас
Определение
Ишиас означает боль или дискомфорт, связанный с седалищным нервом. Этот нерв проходит от нижней части спинного мозга по задней части ноги к стопе. Травма седалищного нерва или давление на него может вызвать характерную для ишиаса боль: резкую или жгучую боль, которая исходит от поясницы или бедра, возможно, по пути седалищного нерва к стопе.Описание
Седалищный нерв - самый большой и длинный нерв в организме. Толщиной примерно с большой палец человека, он простирается от поясницы до ступни. Нерв берет начало в нижней части спинного мозга, так называемой поясничной области. Разветвляясь от спинного мозга, он проходит между костными позвонками (составляющими костями позвоночника) и проходит через тазовый пояс или тазовые кости. Нерв проходит через тазобедренный сустав и спускается по тыльной стороне ноги к стопе.
Ишиас - довольно распространенное заболевание, и примерно 40% населения испытывают его в какой-то момент своей жизни. Однако только около 1% имеют сопутствующие сенсорные или моторные дефициты. У седалищной боли есть несколько основных причин, и лечение может зависеть от основной проблемы.
Из идентифицируемых причин боли в седалищном нём наиболее часто подозреваются пояснично-крестцовая радикулопатия и растяжение спины. Термин «пояснично-крестцовый» относится к нижней части позвоночника, а радикулопатия описывает проблему с корешками спинномозгового нерва, которые проходят между позвонками и дают начало седалищному нерву.Эта область между позвонками покрыта диском из амортизирующей ткани. Если этот диск смещается или поврежден в результате травмы или заболевания, корешок спинномозгового нерва может быть сдавлен смещенной тканью или позвонками.
Это сжатие нервных корешков посылает в мозг сигнал боли. Хотя на самом деле повреждены нервные корешки, боль может восприниматься как исходящая из любого места вдоль седалищного нерва.
Седалищный нерв можно сдавить другими способами. Растяжение спины может вызвать мышечные спазмы в нижней части спины, оказывая давление на седалищный нерв.В редких случаях давление может вызывать инфекция, рак, воспаление костей или другие заболевания. Более вероятен, но часто упускается из виду синдром грушевидной мышцы. Поскольку седалищный нерв проходит через тазобедренный сустав, он разделяет пространство с несколькими мышцами. Одна из этих мышц, грушевидная мышца, тесно связана с седалищным нервом. У некоторых людей нерв проходит через мышцу. Если эта мышца повреждена или имеет спазм, она оказывает давление на седалищный нерв, фактически сжимая его.Во многих случаях ишиаса конкретная причина никогда не устанавливается. Около половины пострадавших выздоравливают после эпизода в течение месяца. Некоторые случаи могут длиться на несколько недель дольше и могут потребовать агрессивного лечения. В некоторых случаях боль может вернуться или стать хронической.
Причины и симптомы
Люди, страдающие ишиасом, могут испытывать некоторую боль в пояснице, но наиболее частым симптомом является боль, которая распространяется через одну ягодицу и вниз по задней части этой ноги. Наиболее выявляемая причина боли - сдавление седалищного нерва.Степень боли варьируется от человека к человеку. Некоторые люди описывают боль, которая сосредотачивается в области бедра, а другие ощущают дискомфорт вплоть до стопы. Качество боли также варьируется; его можно охарактеризовать как покалывание, жжение, покалывание, боль или колющие боли.
Ишиас может возникать внезапно, но также может развиваться постепенно. Боль может быть периодической или постоянной, а определенные действия, такие как наклоны, кашель, чихание или сидение, могут усилить боль.
Хроническая боль может возникать не только из-за сдавливания нерва. По мнению некоторых исследователей боли, физическое повреждение нерва - это только половина уравнения. Развивающаяся теория предполагает, что некоторые нервные повреждения приводят к высвобождению нейротрансмиттеров и химических веществ иммунной системы, которые усиливают и поддерживают болевой сигнал. Даже после того, как травма зажила или повреждение было устранено, боль продолжается. Сложно контролировать этот ненормальный тип боли.
Диагностика
Прежде чем приступить к лечению боли в седалищном нём, необходимо собрать как можно больше информации.Пациента просят описать место и характер боли, как долго она продолжается, а также любые несчастные случаи или необычные действия до ее начала. Эта информация дает подсказки, которые могут указывать на растяжение спины или травму в конкретном месте. Боль в спине, вызванную болезнью диска, синдромом грушевидной мышцы и растяжением спины, необходимо отличать от более серьезных состояний, таких как рак или инфекция. Также следует учитывать поясничный стеноз, разрастание покровных слоев позвонков, сужающее позвоночный канал.Следует оценить возможность того, что разница в длине ног вызывает боль; эту проблему легко решить с помощью ортопедии для стопы или накладной обуви.
Часто проводится тест с поднятием прямой ноги, при котором человек ложится лицом вверх, а врач поднимает пораженную ногу на разную высоту. Этот тест определяет место боли и может выявить, вызвана ли она проблемой с диском. Другие тесты, например, когда человек вращает тазобедренный сустав, оценивают мышцы бедра.Любая боль, вызванная этими движениями, может дать информацию об участии грушевидной мышцы, и слабость грушевидной мышцы проверяется с помощью дополнительных силовых упражнений.
Дальнейшие анализы могут быть выполнены в зависимости от результатов медицинского осмотра и начального обезболивания. Такие тесты могут включать магнитно-резонансную томографию (МРТ) и компьютерную томографию (КТ). Другие тесты исследуют проводимость электричества через нервные ткани и включают в себя исследования электрической активности, возникающей при сокращении мышц (электромиография), скорости нервной проводимости и тестирование вызванного потенциала.Более инвазивный тест включает введение контрастного вещества в пространство между позвонками и получение рентгеновских снимков спинного мозга (миелография), но эта процедура обычно проводится только в том случае, если рассматривается операция. Все эти тесты могут выявить проблемы с позвонками, диском или самим нервом.Лечение
Первоначальное лечение ишиаса направлено на облегчение боли. При острых или очень болезненных обострениях рекомендуется постельный режим на срок до недели в сочетании с обезболивающими препаратами.Обезболивающие включают ацетаминофен, нестероидные противовоспалительные препараты (НПВП), такие как аспирин, или миорелаксанты. Если боль не утихает, могут быть назначены опиоиды для краткосрочного применения или местный анестетик будет введен непосредственно в поясницу. В качестве дополнительных можно предложить массаж и нагревание. Если боль носит хронический характер, используются различные обезболивающие, чтобы избежать длительного приема НПВП, миорелаксантов и опиоидов. Антидепрессанты, которые доказали свою эффективность в лечении боли, могут назначаться наряду с краткосрочным применением миорелаксантов или НПВП.В отдельных случаях используются инъекции местного анестетика или эпидуральные стероиды.Поскольку боль позволяет, в лечебный режим вводится физиотерапия. Предлагаются упражнения на растяжку, в которых основное внимание уделяется нижней части спины, ягодицам и подколенным сухожилиям. В упражнения также входит поиск удобных позы, уменьшающих боль. В некоторых случаях могут быть полезны корсеты и подтяжки, но доказательства их общей эффективности отсутствуют. Однако они могут быть полезны для предотвращения обострений, связанных с определенными видами деятельности.
При меньшем количестве боли и успехе ранней терапии пациенту предлагается следовать долгосрочной программе по поддержанию здоровья спины и предотвращению повторных травм. Физиотерапевт может посоветовать упражнения и регулярную активность, например, водные упражнения или ходьбу. Пациенты проходят инструктаж по правильной механике тела, чтобы свести к минимуму симптомы во время подъема легких или других видов деятельности. Если боль носит хронический характер и консервативное лечение не помогает, может быть предложена операция по восстановлению грыжи межпозвоночного диска или вырезанию части или всей грушевидной мышцы, особенно если является неврологическим свидетельством повреждения нерва или нервных корешков.Альтернативное лечение
Массаж - рекомендуемый вид терапии, особенно если боль в седалищном поясе возникает из-за мышечного спазма. Симптомы также можно облегчить путем нанесения льда на болезненную область, как только возникнет боль. Лед следует оставлять на 30-60 минут несколько раз в день. Через 2-3 дня лед можно заменить грелкой или грелкой. Хиропрактика или остеопатия могут предложить возможные решения для снятия давления на седалищный нерв и сопутствующей боли. Иглоукалывание и биологическая обратная связь также могут быть полезны в качестве методов обезболивания.Работа с телом, такая как метод Александра, может помочь человеку улучшить осанку и предотвратить дальнейшие приступы боли в седалищном нём.Прогноз
Большинство случаев ишиаса поддается лечению обезболивающими и физиотерапией. После 4-6 недель лечения человек сможет вернуться к нормальной деятельности.
Профилактика
Некоторые источники ишиаса невозможно предотвратить, например, дегенерация диска, растяжение спины из-за беременности или случайные падения. Другие источники напряжения спины, такие как плохая осанка, перенапряжение, избыточный вес или ношение высоких каблуков, можно исправить или избежать.Курение сигарет также может предрасполагать к боли, и его следует прекратить.Общие рекомендации по предотвращению ишиаса или повторного приступа включают сон на твердом матрасе, использование стульев с твердой опорой для спины и сидение, поставив обе ноги на пол. Привычка скрещивать ноги в сидячем положении может оказывать чрезмерное давление на седалищный нерв. Длительное сидение также может оказывать давление на седалищные нервы, поэтому рекомендуется делать короткие перерывы и двигаться в течение рабочего дня, длительных поездок или любой другой ситуации, требующей длительного сидения.Если требуется подъем, спина должна быть прямой, а ноги должны обеспечивать подъем. Регулярные упражнения, такие как плавание и ходьба, могут укрепить мышцы спины и улучшить осанку. Упражнения также помогают поддерживать нормальный вес и снижают вероятность растяжения спины.
Ресурсы
Периодические издания
Дуглас, Сара. «Ишиас и синдром грушевидной мышцы». Практикующая медсестра 22 (май 1997): 166.
Ключевые термины
Диск - Плотная ткань между позвонками, которая действует как амортизатор и предотвращает повреждение нервов и кровеносных сосудов вдоль позвоночника. Электромиография - Медицинский тест, при котором измеряется способность нерва проводить импульс. Пояснично-крестцовый - Относится к нижней части позвоночника или позвоночника. Миелография - Медицинский тест, при котором в нерв вводится специальный краситель, чтобы сделать его видимым на рентгеновском снимке. Piriformis - мышца тазового пояса, которая тесно связана с седалищным нервом. Радикулопатия - Состояние, при котором поврежден или поврежден корешок спинномозгового нерва. Спазм - Непроизвольное сокращение мышцы. Позвонки - Составные кости позвоночника.Медицинская энциклопедия Гейла. Copyright 2008 The Gale Group, Inc. Все права защищены.
.Радикулит (корешковая боль) - симптомы, причины и лечение
Радикулит - очень неприятное состояние, которое вызывает физическое раздражение и даже паралич. Читайте дальше, чтобы узнать, что такое радикулит, а также его симптомы, причины, диагностику и лечение.
Радикулит Определение
Медицинские исследователи определяют радикулит как боль, распространяющуюся вдоль нервных путей из-за отека корешков спинномозгового нерва. Это заболевание, возникающее в результате дегенерации корешков спинномозговых нервов.В основном это остеохондроз межпозвонковых дисков.
Термин «радикулит» происходит от латинского слова «Radicula». Это заболевание также известно под названием корешковая боль.
Симптомы радикулита
Общие симптомы радикулита:
- Боль, обычно жгучая
- Проблемы с движением назад
- Мышечное напряжение
- Колющие ощущения
- Онемение по ходу пораженного нерва
Воспаление шейных нервов обычно вызывает такие неприятные симптомы в руках, кистях и плечах.Набухание поясничных нервов может повлиять на ноги, ступни и ягодицы с определенными нервами, поражающими отдельные изолированные области.
Причины радикулита
Заболевание часто возникает в результате химического раздражения, вызванного разрывами костных дисков или механическими уплотнениями в результате стеноза отверстий или грыж дисков. Это также вызвано любым заболеванием спины, включая переломы и опухоли позвоночного столба, которые оказывают большее давление на спинномозговые нервы.
Лечение радикулита
Лечение радикулита часто проводится путем лечения любого состояния, которое предположительно вызвало его в первую очередь.Лечение в основном осуществляется двумя способами.
Консервативное лечение
Этот тип лечения может включать упражнения для укрепления основных мышц, терапию холодом или теплом, физиотерапию, противовоспалительные препараты и изменение активности. Не следует рассматривать возможность хирургического вмешательства при радикулите, если только консервативные методы лечения не приводят к улучшению.
Агрессивное лечение
Если консервативное лечение не приносит никакого облегчения, можно использовать эндоскопическую фораминотомию для снятия давления на пораженный нерв.Хирургическое вмешательство обеспечивает немедленное облегчение, часто во время операции. Это малоинвазивная процедура, требующая мало времени на восстановление. Для этого процесса требуется только внутривенная седация и местная анестезия, в основном потому, что разрез небольшой по размеру.
Поясничный радикулит
Означает раздражение или отек корешка нерва в поясничном отделе или нижней части позвоночника. Когда это состояние присутствует, возникает некоторая боль.Эта боль обычно возникает в результате давления на нервный корешок (корешок), где он прикрепляется к позвоночнику. Ишиас - самый распространенный тип поясничного радикулита.
Локализация и количество симптомов и боли могут варьироваться от человека к человеку. В зависимости от источника и местоположения боли человек может испытывать боль в пояснице, верхней части бедра, стопе, ягодичных мышцах или икре.
Пояснично-крестцовый радикулит
Это состояние характеризуется болью в поясничном отделе позвоночника.Хронический пояснично-крестцовый радикулит, известный как ишиас, предшествует чередованию болезненных приступов и полного отсутствия боли. Боль обычно испытывают люди в возрасте от 35 до 65 лет. Как правило, боль варьируется от человека к человеку.
Вопреки распространенному заблуждению, это заболевание поражает не только людей, занятых в профессиях, связанных с тяжелым физическим трудом. Это также часто наблюдается у людей, занятых интеллектуальным трудом.В основном это результат неправильной осанки, малоподвижного образа жизни и отсутствия упражнений и движений.
Плечевой радикулит
Это заболевание также широко известно как острый неврит плечевого сплетения. Это редкое состояние, при котором возникает воспаление нерва, известного как плечевое сплетение, которое передает сигналы от позвоночника к плечам, рукам и рукам. Это вызывает дискомфорт, такой как онемение, острая боль или даже паралич. Боль постоянная и интенсивная и обычно усиливается ночью.Отдых не помогает избавиться от этого состояния. Острая фаза этой боли может длиться от нескольких часов до нескольких недель. Однако легкая боль может длиться несколько месяцев.
Это состояние также известно как плечевая невропатия.
Химический радикулит
Это воспалительное состояние, которое характеризуется отеком нервного корешка из-за разрыва фиброзного кольца и распространения дисковой жидкости по оболочке нервного корешка.
Первоначальное лечение этого заболевания проводится нехирургическими методами, такими как эпидуральные инъекции, состоящие из различных стероидов, промывочных растворов, анестетиков длительного действия и противовоспалительных препаратов.Хотя эпидуральные инъекции могут облегчить боль, они редко позволяют навсегда вылечить заболевание. Иглоукалывание, физиотерапия и хиропрактика обычно используются для лечения.
В некоторых случаях проводится операция по поводу грыжи межпозвоночного диска. Однако обычно он дает неадекватные лечебные результаты.
Цервикальный радикулит
Цервикальный радикулит - это не название конкретного заболевания. Скорее, это относится к группе симптомов воспаленных или раздраженных корешков нерва. Заболевание может поражать любую область позвоночника, но чаще всего поражает шею (шейный радикулит) и нижнюю часть спины (поясничный радикулит).
Симптомы шейного радикулита
Некоторые из общих симптомов шейного радикулита:
- Онемение
- Слабость
- Ощущение покалывания
- Потеря двигательной функции
- Радикулярная боль
Многие люди испытывают острую боль в корешке, которая усиливается с некоторые позы или действия тела. Состояние может вызывать боль в шее, плечах, руках и груди. Место боли зависит от того, какой из шейных дисков и связанных нервов поражен.Вы также можете почувствовать онемение или покалывание в пальцах или слабость мышц груди и рук.
Диагностика шейного радикулита
Диагностировать это состояние сравнительно легко. Врачи используют ряд визуализационных тестов, чтобы получить представление о шейном отделе позвоночника и любых дисках, которые могли быть затронуты. К ним относятся КТ и МРТ. Медицинские работники также могут использовать электродиагностические тесты для подтверждения диагноза.
Оборудование МРТ может достаточно эффективно диагностировать это состояние и помочь определить место сдавления нервного корешка.Электродиагностические тесты и компьютерная томография также могут быть полезны при диагностике заболевания.
Лечение шейного радикулита
Легкие случаи этого заболевания обычно хорошо поддаются лечению такими лекарствами, как стероиды или НПВП, и физиотерапией. Случаи этого состояния, которые не поддаются консервативному лечению, могут быть эффективно вылечены хирургическим путем. Хирургическая операция может эффективно избавить нервный корешок от сдавления. В BIAAS (Институте перспективной артроскопической хирургии Бонати) операции проводятся в амбулаторных условиях.В 90% случаев есть вероятность немедленного успеха по сравнению с приблизительной степенью успеха в 50 процентов для пациентов после операции на открытой спине.
При правильной диагностике и лечении радикулит может пройти намного быстрее. У этого состояния отличный прогноз, и лучше связаться с врачом, как только вы заметите его симптомы. Это поможет вам быстрее выздороветь.
Ссылки:
http://www.mdguidelines.com/brachial-neuropathy
http: // www.losethebackpain.com/resources/cervical-radiculitis.html
http://www.spinaldisorders.com/cervical-radiculitis.htm
http://www.herniated-disc-pain.org/chemical-radiculitis.html
.Остеохондроз пояснично-крестцового отдела позвоночника - основные симптомы и методы лечения
Остеохондроз поясничного отдела - патология, связанная с изменениями костной, хрящевой ткани межпозвонковых дисков и позвонков. Высокий риск имеют как мужчины, так и женщины после 35 лет. Это наиболее распространенная форма заболевания, поскольку основная нагрузка ложится на поясницу при ходьбе, беге, малоподвижном образе жизни.
Межпозвоночные диски отвечают за соединительную функцию, придают позвоночнику гибкость.Они состоят из мягкого хряща (ядра) и фиброзного кольца. При пояснично-крестцовом остеохондрозе нарушается питание межпозвонкового диска, ядра сжимаются, создается сильное давление на фиброзное кольцо. Трещины раковины, межпозвонковые диски сомкнуты, длина позвоночника уменьшена.
Симптомы болезни
Остеохондроз пояснично-крестцового отдела позвоночника - хроническое заболевание. Симптомы наблюдаются при обострении (рецидиве). Не может спровоцировать его неосторожное, резкое движение, напряженную деятельность, переохлаждение, нервное перенапряжение.
Основной признак рецидива - поясничная боль или резкая ноющая боль в поясничной области.
Признаки остеохондроза подострой формы пояснично-крестцового отдела:
- Боли в пояснице, отдающие в область ягодиц, бедер, голеней;
- Покалывание, спекание в пояснице, ногах;
- Потеря чувствительности, покалывание в конечностях, поясничном отделе позвоночника;
- Чрезмерное потоотделение, сухость кожи пораженного участка;
- Побледнение кожных покровов;
- зависает.
Симптомы острых приступов:
- Сильная боль, озноб при любом движении;
- Смех, кашель только усиливают боль;
- Сильное напряжение в мышцах;
- Из-за нарушения кровообращения, сдавления нервных корешков возникает головная боль;
- Может двоиться в глазах;
- Систематическое давление на поврежденные позвонки способствует болезненному мочеиспусканию, бесплодию, импотенции.
Осанка - лежа на боку с согнутыми ногами приносит временное облегчение.
Степень тяжести заболевания
Симптомы заболевания можно классифицировать по степени:
- Первый. Происходит разрыв фиброзного кольца межпозвонкового диска. Мышцы спины слишком напряжены и создает ощущение электрического разряда в области позвоночника;
- Второй. Ухудшается состояние межпозвоночных дисков, постепенно становится менее гибким позвоночник. Интервал между приступами и ремиссиями уменьшается.Появляются систематические боли в ягодицах, пояснице, быстро устают ноги даже при легкой нагрузке;
- Третий. Значительно стираются межпозвоночные диски, уменьшается расстояние между позвонками. По характеру симптомов сравнимы с грыжей, онемение конечностей, нарушение функции половых органов, мочеиспускание вызывает сильную боль в паху, имеется расстройство кишечника из-за сильного давления позвонков на заднюю часть брюшной стенки.
Лекарство
Тип лечения остеохондроза пояснично-крестцового отдела позвоночника определяется тяжестью симптомов, указывающих на определенную степень тяжести.
Медикаментозное лечение заболеваний предполагает использование средств трех категорий:
- Таблетки, лекарства;
- Впрыск;
- Мазь.
Помощь с лекарствами:
- Чтобы избавиться от боли;
- Устраняет воспаление нервных корешков;
- Снять напряжение с мышц;
- Для ускорения, интенсификации процесса восстановления хрящевой ткани;
- Для предотвращения дальнейшего развития болезни;
- Для нормализации кровообращения;
- Для восстановления обмена веществ.
Справиться с остеохондрозом медикаментозной терапией не получится, если она 3 стадия.
Таблетки лекарственные
Заболевание связано с сильной болью, которая не позволяет пациенту даже двигаться. Для купирования приступа рекомендуются анальгетики. Таблетка обезболивающего помогает разорвать замкнутый круг: боль → напряжение мышц → усиление боли из-за напряжения мышц.
Таблетки от боли в пояснице - самые популярные:
- «Аскофен»;
- «Цитрамон»;
- «Парацетамол»;
- «Флейты»;
- «Стромаль»;
- «Панадол».
Но действие анальгетиков кратковременное. Когда он проходит, боль возвращается с той же силой. Поэтому врачи рекомендуют пить нестероидные противовоспалительные препараты, подавляющие боль, снимающие воспаление.
Среди них рекомендуются:
- «Кислота ацетилсалициловая»;
- «Фенилбутазон»;
- «Кетанов»;
- «Пироксикам»;
- «Ибупрофен»;
- «Нурофен».
Пациенту прописано успокаивающее средство, которое помогает восстановить нервную систему, нормализовать сон, снять напряжение с нервных корешков.
Седативные препараты:
- «Ново-Пассит»;
- «Меновален производится компанией»;
- «Персен»;
- «Валериан»;
- «Трехвалентный»;
- «Расслабитель».
Хондропротектор - лекарство, помогающее остановить дальнейшее развитие болезни, сохранить хрящевую ткань, предотвращая ее дальнейшее разрушение.
Присвоены следующие хондропротекторы:
- Ацикловир - активный компонент таблеток - хондроитин сульфат способствует быстрой регенерации хрящевой ткани;
- «Хондроксид»;
- «Глюкозамин».
Для поддержания иммунитета, сил организма назначают витаминно-минеральные комплексы, иммуностимуляторы.
Впрыск
Лечение остеохондроза пояснично-крестцовыми инъекциями имеет свои преимущества.Основные из них:
- Раствор быстро всасывается в кровь через вены и достигает нервных корешков. Капсулы медленнее. Во-первых, это обработанные желудки, через которые действующие вещества всасываются в кровь и достигают цели. Проходит 1-2 часа, при этом укол срабатывает моментально;
- Все применяемые компоненты достигают нервных корешков, хрящей. При пероральном приеме около 20% растворяется в желудочном соке;
- Отсутствие противопоказаний.Блокада действует только на поврежденный участок и не выходит за его пределы.
Внутримышечно введены следующие лекарственные препараты:
- Анальгетики - «Баралгин», «Анальгин». Обрезанный приступ, без устранения причины;
- Спазмолитики - «Мидокалм». По 1 мл два раза в день. Блокирует болевые рецепторы в мышцах спины, нервных окончаниях;
- Растворы противовоспалительные - «Диклофенак натрия», «Кетонал», «Ибупрофен», «Кеторолак» - снимают воспаление, отек, боль.Полный курс помогает при воспалении на полгода.
Блокада - укол, при котором обливается только больное место. Максимальная производительность, минимум противопоказаний.
В качестве лекарств от блокад применяются:
- Местные анестетики - «Лидокаин», «Новокаин»;
- Гормональные, противовоспалительные растворы - «Дипроспан», «Кеналог»
Блокада может производиться только квалифицированным специалистом, который знает, куда вводить препарат. Неправильно сделанная блокада может иметь последствия.
Мазь
Мази помогают облегчить болезнь, вернуться к нормальной жизни без скованности движений.
Они делятся на несколько категорий:
- Противовоспалительные - «Вольтарен», «Нурофен», «Кетонал», «Ибупрофен», «Индометациновая мазь», «Без», «Первые дни без», «Финалгон», «Найз гель», «Долобене гель». ». Не только подавляют боль, но и снимают отек, борются с воспалением, благодаря чему уменьшается защемление нервных окончаний, пациент живет полноценной жизнью;
- Согревающее с обезболивающим действием - «Алл», «Финалгон», «Никофлекс».Эти мази нормализуют кровообращение, позвонки укрепляются, утихает мышечный спазм, стихают боли;
- Комплексное воздействие - «Витамин», «Долобене». Мази обладают противовоспалительным, обезболивающим, регенерирующим действием;
- Хондропротектор - «Хондроитин», «Симптомы», «Артроз», «Глюкозамин». Заполняет зазор в хрящевой жидкости, питает хрящ, способствуя его восстановлению;
- Мази на основе экстрактов растений - «Живокость», «Шрамы», «Потентилла», «Мишень Т», «Шунгит».Борется с воспалением, помогает справиться с болью, восстановить хрящевую ткань. У некоторых людей из-за повышенной чувствительности к препарату может развиться аллергическая реакция.
Не волнуйтесь, если вам поставили диагноз остеоартрит, главное - направить все силы на выздоровление позвоночника, чтобы вернуться к нормальной жизни. И в этом поможет ваше терпение, желание терапевтического лечения.
Просмотры сообщений: 2,439
.Что такое поясничный спондилез? (с иллюстрациями)
Поясничный спондилез - дегенеративное заболевание, поражающее нижний отдел позвоночника. У пациента с поясничным спондилезом позвоночник поврежден из-за сужения пространства между позвонками, что вызывает множество проблем со здоровьем, от боли в спине до неврологических проблем. Это состояние обычно вызвано пожилым возрастом, поскольку позвоночник претерпевает изменения по мере взросления, и многие из этих изменений способствуют дегенерации позвонков.Спондилез, который может проявляться также в шейных и грудных позвонках, также известен как остеоартроз позвоночника.
Иллюстрация здорового позвоночника и позвоночника с остеоартритом позвоночника, который также называется поясничным спондилезом, когда он возникает в пояснице.В классическом случае поясничного спондилеза пространство между дисками в позвоночнике пиломатериала сужается. В результате у пациента появляется онемение, покалывание и боль, которые, кажется, исходят из этой области. Эти симптомы являются результатом давления на нервы, выходящие из спинного мозга. Если спондилезу дать возможность прогрессировать, это может привести к сужению спинномозгового канала, что приведет к поражению спинного мозга, что может вызвать плохой контроль над мочевым пузырем, неустойчивую походку и другие серьезные неврологические проблемы.
Ранние признаки поясничного спондилеза включают боль и онемение, исходящие от поясничного отдела позвоночника.В ходе развития поясничного спондилеза позвонки имеют тенденцию становиться жесткими, и они должны срастаться или фиксироваться.Это приводит к снижению гибкости и усилению боли в спине, так как позвоночник пациента может искривиться или скомпрометирован иммобилизованными позвонками. Поясничный спондилез также может характеризоваться развитием костных шпор и костных разрастаний вокруг позвоночника, которые могут защемлять нервы.
Отсутствие лечения поясничного спондилеза может привести к неустойчивой походке.Это состояние обычно диагностируется при ручном осмотре и рентгеновском снимке позвоночника. Также может быть назначено неврологическое обследование, чтобы определить, вызвал ли поясничный спондилез проблемы в позвоночном канале. После того, как врач оценил ситуацию, он или она может работать с пациентом, чтобы разработать подход к лечению.Лечение зависит от степени тяжести поясничного спондилеза и возраста пациента; Например, 90-летнему пациенту не рекомендуется хирургическое вмешательство, но для 60-летнего пациента операция по исправлению проблемы может стоить риска.
Поясничный спондилез вызывает у пожилых людей неустойчивую походку, проблемы с подвижностью и другие проблемы.В легких случаях можно использовать лекарства для снятия боли, вызванной поясничным спондилезом, и физиотерапию для увеличения гибкости и укрепления позвоночника. Иногда пациентам рекомендуется придерживаться диеты и режима физических упражнений, способствующих общему физическому здоровью. В крайних случаях пациента могут направить к спинальному хирургу на операцию по исправлению состояния и стабилизации позвоночника.
В классическом случае поясничного спондилеза пространство между дисками нижнего отдела позвоночника сужается. Поясничный спондилез диагностируется на основании рентгеновского снимка позвоночника..