Декомпрессия позвоночника что это
Декомпрессия позвоночника микрохирургическим способом, виды и методы
28 Февраль 2020 5871Тяжелым осложнением ряда заболеваний позвоночника является развитие компрессионно-вертебрального синдрома, т. е. серьезных неврологических расстройств. Это сопровождается мощными болями в спине, способными отдавать в другие части тела, включая ягодицы, ноги, грудь и т. д. Также люди с компрессионно-вертебральным синдромом страдают от нарушения чувствительности и подвижности конечностей, функционирования внутренних органов, в особенности малого таза.
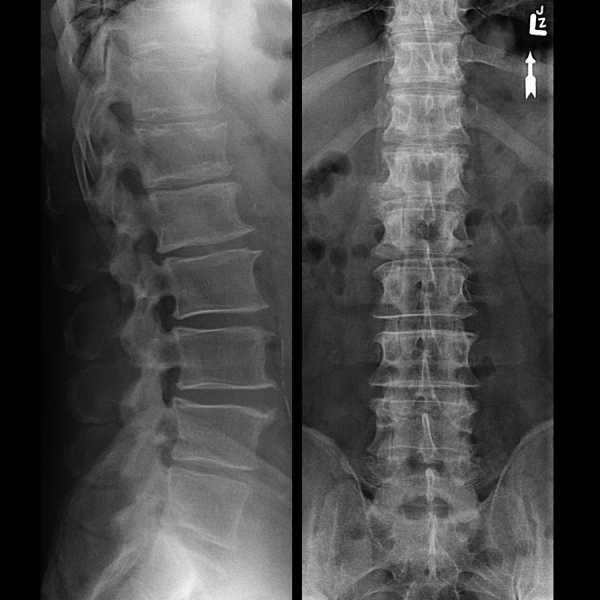
Чаще всего основной причиной развития подобного состояния являются дегенеративно-дистрофические заболевания позвоночника, в частности запущенный остеохондроз. Именно он в 80% случаев приводит к возникновению компрессионно-вертебрального синдрома и характерных для него нарушений. Также сужение спинномозгового канала могут провоцировать опухоли и некоторые изменения в строении позвоночника, обусловленные получением травм разного характера.
Эти факторы оказывают патологическое давление на нервы, кровеносные сосуды, позвоночный канал и другие анатомические образования, что и провоцирует развитие агрессивной неврологической симптоматики. Ее появление является поводом для немедленного принятия мер, поскольку длительное компрессионное воздействие на позвоночник приводит к некрозу важных структур. Следствием этого становится:
- паралич рук, ног;
- необратимые мозговые нарушения;
- несостоятельность мочеполовой системы;
- тяжелые нарушения работы сердца и органов дыхания.
Характер осложнений напрямую зависит от того, в каком отделе позвоночника наблюдается компрессия. В таких ситуациях точно оценить тяжесть состояния больного и подобрать правильную тактику лечения может только высококвалифицированный специалист, в частности, невролог, вертебролог или нейрохирург.

Микрохирургическая декомпрессия позвоночника: что это
Микрохирургическая декомпрессия позвоночника – оперативное вмешательство, направленное на устранение сдавливающих нервно-сосудистые структуры позвоночного канала факторов. Оно подразумевает использование оптических интраоперационных приборов и незначительное травмирование мягких тканей, что существенно уменьшает кровопотери в ходе операции, облегчает и ускоряет реабилитацию, а также позволяет добиться хорошего косметического эффекта.
Современные декомпрессирующие микрохирургические операции выполняются через разрезы размером 1–4 см, а оптическое оборудование обеспечивает высокую степень визуализации операционного поля. Поэтому они принадлежат к числу малотравматичных хирургических вмешательств и при этом позволяют эффективно освобождать сдавленные спинномозговые корешки и кровеносные сосуды.
Суть операции заключается в хирургическом удалении патологических дефектов, которые провоцируют компрессию позвоночного канала, нервных корешков и сосудистых образований. В роли таковых зачастую выступают:
- межпозвонковые грыжи;
- остеофиты позвонков;
- гипертрофированные связки;
- спайки, образовавшиеся после предыдущих операций;
- гематомы;
- доброкачественные и злокачественные образования.

Их удаление позволяет освободить сдавленные нервы и сосуды, что создает предпосылки для их скорого восстановления.

Операция может осуществляться двумя способами: с помощью микрохирургических инструментов под контролем микроскопа или посредством эндоскопического оборудования. Обе техники декомпрессионной операции эффективны, но отличаются степенью травматизации тканей. Каждая из них имеет свои показания к проведению и ограничения. Поэтому выбор тактики декомпрессии позвоночника остается за нейрохирургом.
Эндоскопическая декомпрессионная операция
Этот вид хирургического вмешательства уже давно широко используется по всему миру и признан самым щадящим способом удаления патологически измененных тканей. Он подразумевает выполнение разрезов, размеры которых не превышают 1–1,5 см.

Через них в тело пациента вводится телескопический зонд и эндоскопическая трубка, являющаяся проводником для всего необходимого хирургические инструменты, посредством которых и резецируются измененные ткани в требуемом объеме. Современное оборудование дает возможность добиться высочайшего уровня увеличения операционного поля с высокой четкостью изображения, передающегося с введенной в тело видеокамеры на монитор в режиме реального времени.
Декомпрессия позвоночника эндоскопическим методом признана наиболее щадящей для здоровых мягких тканей. Поэтому она позволяет:
- сократить кровопотери;
- облегчить, а также ускорить процесс восстановления организма;
- минимизировать интра- и послеоперационные риски.
Эндоскопическая операция занимает около 45 минут и может выполняться под местной анестезией. Но при высоком уровне тревожности пациента и ряде других случаев применяют общий эндотрахеальный наркоз.

Декомпрессия позвоночника эндоскопическим методом может осуществляться тремя доступами:
- TESSYS (трансфораминальный) – используется латеральный задний доступ через так называемый треугольник Камбина, при этом пациент лежит на боку или на животе. Он подходит для удаления различных грыж межпозвонковых дисков и в ряде других ситуаций, включая синдром Кауда.
- CESSYS (переднелатеральный) – применяется для устранения патологий шейного отдела и подразумевает создание доступа к позвоночнику через передне-боковую поверхность шеи.
- iLESSYS (дорзальный) – используется для удаления патологических образований в поясничном отделе позвоночника и подразумевает доступ к нему через передне-боковую поверхность живота.
Суть операции заключается в следующем:
- Кожные покровы обрабатываются раствором антисептика, и выполняется разрез в проекции позвонка, провоцирующего развитие неврологической симптоматики.
- Через разрез в безопасную зону позвоночного пространства вводится расширитель под контролем ЭОП. По нему погружается рабочая гильза, сквозь которую проводят трубку эндоскопа. Ее диаметр составляет 6–8 мм. Подключают светодиод и камеру, моментально начинающую трансляцию изображения на монитор.
- Под многократным увеличением с помощью специальных инструментов, вводимых в операционное поле через трубку эндоскопа и сменяемых в ходе операции, нейрохирург выполняет резекцию патологически измененных тканей. Он последовательно устраняет образование, ставшее причиной развития компрессионно-вертебрального синдрома. Так для резекции костных остеофитов используются специальные кусачки, а для удаления грыжи межпозвоночного диска – микрощуп.
- Удаленные фрагменты выводятся из организма посредством специального отсека эндоскопической системы, а образовавшаяся полость тщательно промывается физиологическим раствором.
- Оборудование извлекают, а на послеоперационную рану накладывают швы.
Но эндоскопия может проводиться не во всех случаях наличия компрессионно-вертебрального синдрома. Из-за технических ограничений она не способна решить проблему:
- выраженного бокового и циркулярного стеноза позвоночного канала;
- двусторонней каудогенной хромоты;
- медиальных грыж;
- грубых парезов;
- паравертебральных опухолей.
Декомпрессионная операция с применением микроскопа
При невозможности проведения эндоскопического хирургического вмешательства или необходимости выполнения ряда сложных манипуляций для декомпрессии позвоночника используется операция с микроскопом. Она признана самой продуктивной тактикой декомпрессионной хирургии и может применяться при огромном количестве самых разнообразных диагнозов.
Современные микроскопы обеспечивают увеличение операционного поля до 40 раз, что на все 100% покрывает потребности хирурга в визуализации и позволяет выполнять каждое действие с высочайшей точностью на всех отделах позвоночника.

Этот вид хирургического вмешательства обладает всеми достоинствами классических открытых операций, но при этом отличается значительно меньшей травматичностью, что позволяет причислить операции с микроскопом к числу малоинвазивных.
Все действия хирург выполняет через разрез около 3–4 см. Хирургическое вмешательство проводится только под общим наркозом и требует от 1 до 3 часов. Его суть можно описать следующим образом:
- Кожные покровы обрабатываются раствором антисептика, и в проекции стенозирующего очага выполняется разрез удобным доступом. Его выбирают так, чтобы максимально защитить от повреждения структуры опорно-двигательного аппарата.
- Следя за каждым своим движением, нейрохирург отводит от выпирающей части позвонка нерв в безопасное место и приступает к удалению фрагментов видоизмененных суставов, связок, позвонков, межпозвонковых дисков и пр.
- При необходимости устанавливается стабилизирующая металлоконструкция.
- Послеоперационную рану промывают, дезинфицируют и накладывают швы.
После операции с микроскопом вставать и самостоятельно передвигаться можно уже в тот же день или на следующий. В стационаре больницы пациенту придется оставаться минимум 4 суток. При отсутствии осложнений его выписывают домой и направляют на прохождение курса реабилитации.
Декомпрессивно-стабилизирующая операция
Часто возникает необходимость сочетать декомпрессионные хирургические вмешательства с установкой стабилизирующей позвонки системы. Это является надежным залогом устранения риска возникновения или уже существующей нестабильности позвонков.

Стабилизирующие операции выполняют вторым этапом после устранения давления на нервно-сосудистые образования. Они заключаются в соединении склонных к смещению позвонков между собой специальными конструкциями жесткой или динамической фиксации, что невозможно эндоскопическим путем. Поэтому при возникновении необходимости в установке стабилизирующей системы декомпрессию позвоночника выполняют посредством операций с микроскопом.
Жесткие стабилизирующие системы
Системы жесткой фиксации подразумевают установку в межпозвонковое пространство костного трансплантата (обычно взятого из подвздошной кости пациента) или специального искусственного кейджа с последующим монтажом на два и более соседних позвонка металлической конструкции. В результате они обездвиживаются и со временем сращиваются между собой, т. е. происходит спондилодез.

Метод позволяет полностью устранить сегментарную нестабильность позвоночника, но при необходимости фиксации одновременно большого количества позвонков провоцирует уменьшение возможной амплитуды движений.
Жесткая стабилизация подразумевает использование техники транспедикулярной фиксации или транскутанной стабилизации. Они очень похожи между собой и отличаются одинаковой эффективностью, но последняя обладает лучшим косметическим эффектом, поскольку все манипуляции осуществляются через точечные проколы мягких тканей.
Суть метода состоит в применении специальных титановых винтов и пластин. Винты вкручиваются в точку пересечения поперечных отростков позвонка с суставными по обеим сторонам позвонка. Таким образом, фиксируется минимум 2 позвонка, хотя в ряде ситуаций требуется стабилизация значительного большего количества позвоночно-двигательных сегментов. Через шляпки винтов пропускают титановую пластину, обеспечивающую жесткость конструкции и распределение нагрузки на нее.

Динамическая стабилизация
Динамическая стабилизация заключается в имплантации конструкций, которые не только надежно фиксируют позвонки в анатомически правильном положении, но и не препятствуют их подвижности в естественных пределах. Это позволяет сохранить полноценную биомеханику позвоночника, но и стоит значительно дороже.

Метод предполагает использования специальных эндопротезов межпозвоночных дисков, которые устанавливаются между остистыми отростками позвонков. Современные эндопротезы производятся из биологически инертных материалов и полностью безопасны для организма. Они могут изготавливаться из титана, полиамида, термопластичных полимеров и т. д., а сочетание различных материалов обеспечивает возможность достижения максимального приближения к нормальной подвижности позвоночника.

Показания к декомпрессии позвоночника микрохирургическим способом
Декомпрессионные операции выполняются при наличии строгих показаний, а именно:
- опасных для трудоспособности и жизни пациента состояниях, расстройствах работы центральной нервной системы;
- стойком или прогрессирующем угнетении двигательных функций, наблюдающихся на фоне проведения консервативной терапии;
- постоянных или часто возникающих сильных болях, которые не удается устранить медикаментозно или даже блокадами позвоночника;
- потеря контроля над процессами дефекации и мочеиспускания;
- стойкая эректильная дисфункция, спровоцированная ущемлением соответствующего спинномозгового корешка.

Эффективность микрохирургической декомпрессии
В подавляющем большинстве случаев с помощью микрохирургической операции удается добиться существенного улучшения состояния пациента. Прогноз во многом зависит от своевременности ее проведения.
70–80% хирургических вмешательств такого рода выполняются на поясничном отделе позвоночника, поскольку именно на него приходится основная нагрузка, что и создает все предпосылки для возникновения дегенеративных изменений и травм. Несколько реже декомпрессия позвоночника микрохирургическим способом выполняется на уровне шейных позвонков.
Надо помнить, что любое хирургическое вмешательство, особенно на позвоночнике, это риск. Поэтому к ним прибегают только в крайних случаях при полной неэффективности консервативных методов лечения.
Согласно медицинской статистике, около 95% пациентов с ущемлением спинномозговых корешков шейного или поясничного отдела после проведения операции отмечают значительное улучшение и повышение уровня подвижности. Большинство пациентов говорят о существенном уменьшении болей и слабости мышц уже в первые часы после процедуры. Остальные отмечают такой положительный эффект спустя сутки или двое.

Только у 3% пациентов с компрессионно-вертебральным синдромом симптомы не уменьшаются, и лишь у 1–2 % людей наблюдается ухудшение состояния после микрохирургической декомпрессии.
При формировании статистики учитываются случаи микрохирургического устранения не только таких распространенных заболеваний позвоночника, вызывающих компрессию, как остеохондроз, межпозвоночные грыжи, но и онкологические.
Прогноз операции во многом зависит от:
- поставленного диагноза;
- тяжести неврологической симптоматики;
- наличия сопутствующих заболеваний и индивидуальных особенностей организма больного;
- сложности операции.
Есть ли безоперационная альтернатива?
Иногда можно встретить рекомендации предпринять попытку устранить неврологические и функциональные расстройства посредством специальных тренажеров. Но больные должны понимать, что никакие безоперационные методы не способны привести к расширению позвоночного канала и освобождению нервно-сосудистых структур. С этой задачей может справиться только полноценное хирургическое вмешательство.
При серьезных диагнозах не стоит обманываться надеждой, что исправить ситуацию можно занятиями на тренажерах. Они способны принести пользу на начальных стадиях дегенеративно-дистрофических процессов в позвоночнике, когда еще полностью отсутствуют их осложнения, например при остеохондрозе и протрузиях межпозвоночных дисков.
Ведь если патологический процесс уже привел к образованию на краях позвоночника костных выступов, которые сдавили нервные структуры, то надеяться на их рассасывание под действием создаваемых тренажерами растягивающих усилий нерационально. Занятия могут привести к временному, причем обычно кратковременному улучшению, но не решить проблему. Обязательно последует рецидив компрессионно-вертебрального синдрома.
Более того, занятия на декомпрессионных и антигравитационных тренажерах в ряде случаев могут быть и вовсе опасными для пациентов. При определенных нарушениях они могут приводить к:
- травмированию ослабленных мышц, связок и сухожилий;
- прогрессированию имеющегося заболевания и усугублению его клинических проявлений;
- возникновению дополнительных патологий опорно-двигательного аппарата.
Декомпрессионные тренажеры эффективны только в неосложненных случаях дегенеративно-дистрофических заболеваний позвоночника. Только тогда они позволяют уменьшить нагрузку на него, укрепить мышцы и уменьшить боли. Поэтому только высококвалифицированный невролог может рекомендовать больному занятия на них или сразу же направлять его к нейрохирургу.
Таким образом, в ряде ситуаций декомпрессия позвоночника микрохирургическим способом – единственный и иногда неизбежный выход для пациентов с адскими болями в спине, тяжелыми нарушениями подвижности и резким снижением работоспособности. Эта малоинвазивная операция способна на только устранить симптомы поражения нервного корешка, но и влияющий на него фактор, что позволяет не просто улучшить ситуацию, а и добиться восстановления до уровня здорового человека.
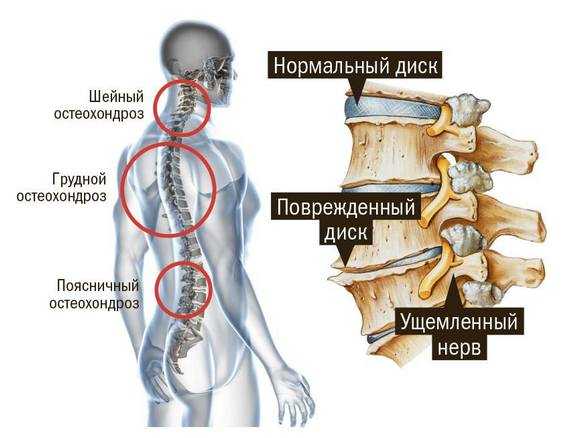
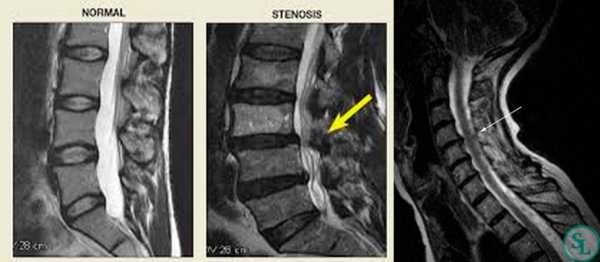
Стеноз — позвоночного канала поясничного, грудного и шейного отдела
24 Сентябрь 2019 17802Стеноз или патологическое сужение позвоночного канала – опасное заболевание, часто сопровождающее межпозвоночные грыжи и другие патологии позвоночника. Он провоцирует сильные боли в спине, парезы и параличи, а стеноз позвоночного канала на поясничном уровне может вызывать нарушения работы тазовых органов и сопровождаться непроизвольной дефекацией и мочеотделением.
Болезнь серьезно снижает качество жизни и грозит развитием тяжелых осложнений. В короткие сроки она может приводить к возникновению компрессионной миелопатии и миелорадикулопатии. Поэтому при возникновении симптомов стеноза лечение нужно начинать незамедлительно.
Виды стеноза позвоночного канала
Существует несколько классификаций заболевания. В основу основной легло изменение сагиттального размера спинномозгового канала. Выделяют:
- Абсолютный стеноз позвоночного канала – диагностируется при его сужении до 10 мм, а площади до 75 кв. мм. Это неизменно сопровождается компрессией нервных корешков конского хвоста.
- Относительный – размер спинномозгового канала составляет не менее 12 мм, площадь – до 100 кв. мм. Признаки относительного стеноза позвоночного канала проявляются при присоединении другого фактора, провоцирующего сдавление нервных окончаний.

Возможно сочетание абсолютного и относительного стеноза позвоночного канала поясничного и шейного отдела. В таких ситуациях говорят о смешанной форме патологии.
В зависимости от расположения участка сужения различают латеральный и центральный стеноз. В первом случае наблюдается уменьшение корешковых каналов до 4 мм, во втором же происходит сокращение расстояния от задней поверхности тела позвонка до расположенного напротив него основания остистого отростка.

Также различают врожденную и приобретенную форму заболевания. Первая возникает в результате воздействия инфекционных и токсических факторов во время внутриутробного развития плода на 3–6 неделе. В таких ситуациях чаще диагностируется умеренно выраженный центральный стеноз позвоночного канала.
Приобретенный или вторичный имеет место при:
- травмах;
- дегенеративно-дистрофических изменениях межпозвоночных дисков и фасеточных суставов;
- спондилолизстезе;
- уплотнении желтых связок;
- болезни Бехтерева;
- перенесении операций на позвоночнике;
- опухолевых процессах и пр.
Вторичный дегенеративный стеноз позвоночного канала может быть как абсолютным, так и относительным. Чаще он формируется в пояснично-крестцовом отделе позвоночника на уровне L5–S1. В зависимости от причины его развития и сопутствующих признаков выделают дискогенный, дискоартрогенный и т. д.

Точное определение вида патологии с помощью МРТ-исследования позволяет выбрать лучший вариант лечения и методику проведения операции. Для получения полной картины больным также назначается рентгенография и КТ.
Пройти полноценную диагностику заболевания на оборудовании последнего поколения взрослые и дети могут у специалистов «SL Клиника». Вертебролог подробно разъяснит результаты диагностики и при необходимости подберет оптимальную тактику лечения обнаруженных нарушений. Поскольку наши неврологи, травматологи — ортопеды и нейрохирурги работают в тесном сотрудничестве, наши пациенты полностью защищены от диагностических ошибок и при возникновении показаний к хирургическому лечению будут немедленно проконсультированы о возможных вариантах его проведения, последствиях и рисках.
Методы лечения
Лечение стеноза позвоночника может проводиться консервативным или хирургическим путем. Но неумолимая медицинская статистика свидетельствует о том, что только у 32–45 % больных наблюдается положительная динамика на фоне применения лекарственных препаратов, физиопроцедур и ЛФК. Но и в таких ситуациях лечение стеноза без операции не приводит к выздоровлению, а лишь способствует незначительному улучшению состояния, особенно если диагностирован стеноз левого или правого корешкового канала L5–S1 или другого сегмента.

Консервативная терапия включает:
- прием индивидуально подобранных препаратов из группы НПВС, миорелаксантов, витамин, средств для улучшения кровотока, хондропротекторов и т. д.;
- блокады с анестетиками;
- инъекции кортикостероидов;
- фонофорез;
- магнитотерапию;
- СМТ-терапию;
- ЛФК.
Поэтому сегодня единственным способом избежать развития осложнений и добиться полного устранения неприятных симптомов является хирургическое лечение. Операция при стенозе призвана в первую очередь устранить те факторы, которые привели к сдавлению спинного мозга и его нервных корешков. С этой целью выполняются декомпресионные операции. В ходе них удаляется провоцирующая стеноз канала грыжа диска или дужки позвонков. При необходимости выполняется стабилизация позвоночника, чтобы зафиксировать позвонки в анатомически правильном положении и избежать их смещения в дальнейшем, т. е. не допустить рецидив.
Декомпрессионные вмешательства
Изначально применяются декомпрессионные вмешательства для устранения эффекта сдавливания позвоночного канала. Сегодня в арсенале спинальных хирургов присутствует 3 типа методик, которые применяются при грыже диска со стенозом, в том числе L5-S1:
- Классическая дискэктомия – операция, подразумевающая удаление всего межпозвоночного диска через разрез величиной до 10 см. Она показана при передней компрессии спинного мозга грыжевым выпячиванием межпозвоночного диска, в том числе если присутствует 2 грыжи и стеноз. Хотя существуют более щадящие методики удаления патологического образования, открытая дискэктомия не оставляет шансов для их повторного формирования на том же участке позвоночника, что полностью устраняет риск рецидива заболевания. На место удаленного диска устанавливается титановый имплантат (кейдж), обеспечивающих надежную поддержку позвонков.
- Микрохирургическая дискэктомия – хирургическое вмешательство преследует те же цели, что и открытая операция, но осуществляется специальными инструментами через миниатюрный разрез, длина которого не превышает 3 см. Поэтому после нее пациенты восстанавливаются легче и быстрее. Но микрохирургическая дискэктомия не позволяет произвести фиксацию позвонков системами передней стабилизации, что необходимо, когда стеноз и грыжа позвоночника взаимосвязаны.
- Декомпрессионная ламинэктомия – эта операция применяется при задней компрессии спинного мозга. Она заключается в частичном удалении дуг позвонков в области поражения с последующей стабилизацией позвоночного столба специальными конструкциями.

В медицинском центре «SL Клиника» проводятся все виды хирургических вмешательств. Одни из лучших в Москве спинальных хирургов способных выполнить операции любой степени сложности, а наличие современного оборудования дает возможность не только предварительно точно оценить все риски и потенциальную пользу каждой процедуры, но и произвести ее с точной аккуратностью.
Стабилизирующие вмешательства
После того как будет снята компрессия спинного мозга хирурги должны зафиксировать позвоночник в физиологическом положении и создать оптимальные условия для правильного распределения нагрузки во время физической работы. В зависимости от локализации сужения могут использоваться:
- Системы, стабилизирующие передние опорные столбы – представляют собой кейджи с костной крошкой.
- Системы задней стабилизации – применяются для неподвижного соединения тел позвонков, титановые конструкции для транспедикулярной фиксации.

Оба варианта стабилизирующих систем считается оптимальным вариантом лечения заболевания. Межтеловые кейджи позволяют надежно крепить переднюю колонну позвоночного столба и предотвратить рецидив заболевания, а тренспедикулярные импланты надежно стабилизируют позвоночник не позволяя ему смещаться.
Так же применяют специальные системы динамической стабилизации. Существует несколько видов таких конструкций, каждая из которых имеет свою строго ограниченную область применения. Это:
- Межостистые U-имплантаты – системы такого рода созданы для динамической фиксации остистых отростков поясничного отдела, в том числе стеноз позвоночного канала на уровне L3–L4, L4–L5 может выступать показанием для их установки. U-система позволяет незначительно снизить нагрузку на задние опорные столбы и увеличить площадь позвоночного канала, благодаря чему купируются боли, спровоцированные спондилезными суставами позвонка.
- Система транспедикулярной фиксации с нетиноловыми стержнями – так же показана для установки в поясничном отделе позвоночника для надежного соединения тел смежных позвонков. Такая система дает возможность сохранить большой объем движений, благодаря чему двигательные способности практически не ограничиваются.
- Имплантат межтеловой динамический – предназначен для установки на место удаленного диска, когда диагностирован стеноз позвоночного канала шейного или поясничного отделов позвоночника. Его конструктивные особенности позволяют сохранить достаточно хороший объем движений.
Их недостатком можно считать невозможность применения при нестабильности позвоночника, так как они не обеспечивают выраженный лечебный эффект и неспособны удерживать позвонки в нужном положении.
Так же со временем их подвижность утрачивается.
Декомпрессионная операция на шейном отделе
При стенозе позвоночного канала шейного отдела симптомы практически отсутствуют. Они начинают проявляться на запущенных стадиях заболевания в виде:
- сильных болей в шее с одной или обеих сторон, иррадиирущих в плечи, лопатки, руки и затылок;
- болезненных спазмов во всем теле;
- появления онемения и слабости в руках при движениях шеей;
- присутствия ощущения «мурашек» на коже верхних конечностей;
- нарушения дыхания при локализации патологии на уровне С3–С4.
Хирургическое лечение стеноза позвоночного канала шейного отдела проводится через передний или задний доступ. Выбор зависит от характера сложившейся ситуации и наличия сопутствующих патологий шеи.
Операция по устранению стеноза позвоночного канала шейного отдела передним доступом предполагает выполнение разреза на фронтальной поверхности шеи. Она выполняется из микрохирургического доступа и не травматична, требует высокого уровня мастерства от вертебролога . Обычно хирург пытается сделать его в естественной кожной складке, чтобы со временем послеоперационный рубец стал незаметным.
Показаниями для такого вида вмешательства являются:
- кифоз;
- точно определенная на МРТ передняя компрессия;
- серьезная нестабильность позвоночника;
- дегенеративный стеноз позвоночного канала шейного отдела, охватывающий более 2-х позвонков.
Суть лечения стеноза шеи состоит в проведении дискэктомии и спондилодеза. После удаления межпозвоночного диска на его место устанавливается межтеловой имплантат который надежно удерживает позвонки.
Операции с задним доступом отличаются так же малотравматичностью и поэтому они безопасны в опытных руках. Предпологается выполнение ламинэктомии или ламинопластики, при наличии показаний также может проводиться спондилодез, а стабильность позвоночника обеспечивается установкой подходящих конструкций.

Показаниями для проведения операции задним доступом выступают:
- подтверждение результатами МРТ задней компрессии;
- конгенитальный стеноз;
- шейный кифоз;
- обнаружение остификации задней или передней продольной связки.
Традиционно все манипуляции проводятся через задний доступ при диагностировании остеопороза, недостаточности связочного аппарата или риске развития псевдоартроза.
Декомпрессионные операции при стенозе на поясничном отделе
Признаки стеноза позвоночного канала поясничного отдела заключаются в возникновении постепенно усиливающейся боли в спине и ногах. Изначально они проявляются при ходьбе или физической работе, но впоследствии могут сохраняться и в состоянии покоя. Дискомфорт не имеет четкой локализации, поэтому больные часто описывают его как неприятное ощущение в ногах. Ноги ломят особенно ночью. Появляется симптом беспокойных ног.

Также симптомы стеноза позвоночного канала поясничного отдела могут проявляться:
- нарастанием слабости в ногах при ходьбе;
- хромотой, заставляющей больного остановиться и присесть;
- наступлением облегчения после сгибания ног в коленях и тазобедренных суставах, наклонах вперед;
- онемением, появлением «мурашек» в ногах;
- нарушением функции тазовых органов, что проявляется внезапными позывами к мочеиспусканию или дефекации, снижением потенции у мужчин.
До разработки и введения в спинальную практику систем стабилизации позвоночника, лечение стеноза позвоночного канала поясничного отдела осуществлялось путем проведения декомпрессионной ламинэктомии без фиксации. На сегодняшний день декомпрессивная операция в сочетании с фиксацией позвонков задними или передними системами стабилизации является золотым стандартом.

При стенозе позвоночного канала поясничного отдела операция чаще всего проводится с использованием систем транспедикулярных. Благодаря их установке удается добиться высокой функциональности прооперированной области и значительно сократить период реабилитации.
В пользу таких систем свидетельствуют и статистические данные. Согласно им, центральный и латеральный позвоночный стеноз поясничного отдела с 90% эффективностью поддается лечению путем задней декомпрессии с последующей стабилизацией.
Лечение осложненного стеноза
Наиболее часто встречаемым сопутствующим заболеванием является нестабильность позвоночника. В таких ситуациях применение лишь систем межостистой фиксации или декомпрессионных вмешательств невозможно. Это приведет к усилению расшатывания позвонков и ухудшит состояние больного. В подобных ситуациях могут применяться исключительно системы передней и задней стабилизации.

Если у пациента диагностирована грыжа L5-S1 и стеноз позвоночного канала или выпячивание в другом сегменте, «золотой стандарт» лечения включает 2 этапа:
- Выполнение микродискэктомии или открытой дискэктомии в сочетании с установкой транспедикулярных имплантов.
- Стабилизация позвоночника титановым кейджем.
При своевременном проведении операции пациенты имеют высокие шансы на полное выздоровление и возвращение к полноценной жизни.
Особенности реабилитации
При завершении хирургического вмешательства пациентам разрешается подниматься на ноги в тот же день или на следующее утро. При нормальном течении восстановительного периода выписка из стационара осуществляется через 3–4 суток. Каждый пациент получает подробные рекомендации от врача, точное следование которым является залогом получения максимально выраженного эффекта от проведенных операций.
Всем пациентам рекомендовано:
- в течение всего периода реабилитации не поднимать ничего, тяжелее 3 кг;
- важно избегать вибрации, встрясок, резких движений, поворотов, однообразных движений;
- недопустимы серьезные физические нагрузки ;
- легкая бытовая работа разрешена, но при возникновении болей, слабости или других симптомов стоит обратиться к лечащему врачу;
- по рекомендации врача необходимо приступить к выполнению специальных упражнений и в дальнейшем регулярно заниматься ЛФК под руководством реабилитолога;
- через 4 недели после оперативного вмешательства следует начинать заниматься плаванием.
В среднем длительность восстановительного периода составляет 6–8 недель. Точное выполнение всех врачебных рекомендаций позволяет сократить его и ускорить возвращение пациента к привычному образу жизни.
Дети
Дети, не менее взрослых, подвержены заболеваниям позвоночника. Примерно в 6% случаев диагностирования стеноза он имеет врожденную природу. В остальных ситуациях сужение спинномозгового канала возникает вследствие дегенеративных изменений и травм. Особенности анатомии детского организма обуславливают возможность развития патологии даже в результате падения с высоты собственного роста на колени или при кувырке.
Поэтому нередко при исследовании ранее абсолютно здоровых детей, с недавних пор жалующихся на кратковременную слабость в ногах, обнаруживался стеноз позвоночного канала L4–S1. Также нередко заболевание провоцирует сколиоз и спондилез.
Основная трудность в лечении детей состоит в ранней диагностике нарушения. Поскольку они не всегда могут точно описать, что их беспокоит, или не придают тревожным симптомам должного значения, родители могут долгое время не подозревать о развитии заболевания. Часто направление на МРТ пациенты получают после выполнения ряда других исследований, проводимых по поводу возникающей хромоты или других проявлений патологии.

Лечение стеноза у детей осуществляется силами консервативной терапии. В случае ее неэффективности или угрозе развития осложнений требуется помощь хирургов. При легких формах безоперационное лечение часто дает неплохие результаты, но присутствие деформаций позвоночного столба практически всегда требует проведения хирургических вмешательств. Они направлены не только на устранение стеноза, но и ликвидацию предпосылок для его развития. Поэтому часто одновременно или в несколько этапов выполняют хирургическое лечение спондилолистеза и исправление сколиоза.
Операция при стенозе
В нашей клинике проводиться полный спектр хирургических вмешательств, показанных при стенозе, включая установку систем транспедикулярной стабилизации.
Стоимость хирургического лечения стеноза начинается от 450 000 руб и зависит от:
— Фирмы производителя имплантов;
— Клиники (где будет проведена операция) и класса палаты.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Импланты.
— Операцию;
— Наркоз;
— Послеоперационное наблюдение.
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе

что это такое, как делается
Декомпрессия узкого позвоночного канала — это комплекс мероприятий, направленный на консервативное или хирургическое устранение сдавливания и стеноза позвоночного канала. Стеноз позвоночного канала может быть спровоцирован грыжами, гематомами, новообразованиями, утолщением связок, остеофитами, спайками и пр.
Содержание статьи:
Актуальность хирургического метода лечения данной патологии рассматривается в случае неэффективности консервативных терапевтических мероприятий и усугубления клинических проявлений патологии.
Суть хирургической операции заключается в удалении патологически разросшихся тканей или костных структур и расширении позвоночного канала. Консервативное лечение применяется только на начальных стадиях и направлено на предупреждение развития и прогрессирования стеноза спинномозгового канала.
Показания к декомпрессии узкого позвоночного канала
Стеноз позвоночного канала провоцирует нарушение динамики спинномозгового ликвора, что и является главным показанием к манипуляциям и оперативным вмешательствам, направленным на устранение патологического сужения позвоночного канала. Спинномозговой канал может иметь врожденное узкое анатомическое строение, также данные изменения могут произойти в результате различных дегенеративных процессов. Независимо от этиологии патологического явления, декомпрессия будет необходимым условием для нормального функционирования спинного мозга, а также минимизации развития различных осложнений. Наличие патологий позвоночника (грыж, артритов, новообразований, утолщений связок, остеофитов) зачастую является показанием к декомпрессии позвоночного канала.
Методика декомпрессии узкого позвоночного канала
Решение вопроса о данном виде лечения, а также о его особенностях зависит от результатов различных исследований, ключевыми среди них являются КТ, МРТ и рентгенография. При незначительном сужении позвоночного канала методика декомпрессии может проводиться с помощью специальных физических упражнений, курса мануальной терапии и хондропротекторов.
Что касается хирургической тактики лечения узких позвоночных каналов, то на сегодняшний день достаточно популярны малоинвазивные операции, позволяющие устранить данную патологию с минимальными рисками осложнений.
Преимуществом малоинвазивных методик является:
- небольшое количество противопоказаний;
- отсутствие необходимости в наркозе;
- малотравматичность;
- небольшая продолжительность операции;
- возможность удаления нескольких патологических элементов одновременно;
- минимальный период госпитализации пациента;
- высокая эффективность.
Характер и локализация патологического процесса определяют методику декомпрессивного вмешательства на позвоночнике, чаще всего применяются такие варианты операции по декомпрессии позвоночного канала:
- фораминотомия;
- ламинэктомия;
- ламинотомия;
- фасетэктомия;
- пункционная и непрямая декомпрессия.
Фораминотомия
Методика выполнения фораминотомии подразумевает применение местной анестезии и эндоскопического инструментария. Через небольшой разрез в целевой точке вводится эндоскоп, далее специальным микрохирургическим инструментом устраняется причина патологического сужения, так происходит декомпрессия позвоночного канала, затем рана послойно ушивается и накладывается асептическая повязка. Чаще всего данное оперативное вмешательство выполняется для удаления грыжи шейного отдела позвоночника, спровоцировавшей стеноз просвета позвоночника.
Ламинэктомия
В процессе ламинэктомии производится удаление фрагмента костной ткани позвоночника, который является причиной узкого позвоночного канала. Вторым названием данной операции будет открытая декомпрессия. Ламинэктомия подразумевает применение общего наркоза, по длительности она может занимать от одного до трех часов.
Фасетэктомия
Целью фасетэктомиибудет удаление межпозвоночных (фасеточных) суставов для расширения стенозированного позвоночника. Нередко данный вид оперативного вмешательства сочетают с ламинэктомией. После удаления фасеточного сустава может развиться нестабильность позвоночника, поэтому чаще всего выполняют не радикальную операцию, а иссечение части сустава.
Пункционной декомпрессия
Применение пункционной декомпрессии актуальней всего в случае сужения позвоночного канала в области поясницы, которое проявляется выраженным болевым синдромом и является результатом протрузии диска или грыжи. Все действия в процессе оперативного вмешательства выполняются под рентгенологическим контролем. На первом этапе в межпозвоночное пространство пациента внедряется пункционная игла. Через иглу проводится лазерное излучение, в результате воздействия которого происходит разрушение тканей диска. В полости позвонка делают специальные каналы, с помощью которых внутридисковое давление выравнивается, грыжевое выпячивание всасывается обратно и позвоночный канал становится нормальным.
Непрямая декомпрессия
Особенностью непрямой декомпрессии является то, что в процессе ее осуществления не удаляются костные ткани, а декомпрессивный результат достигается путем внедрения в позвоночник специальных межпозвоночниковых кейджей и межостистых спейсеров. В некоторых случаях при непрямой декомпрессии используется искусственный межпозвоночный диск.
Противопоказания к декомпрессии узкого позвоночного канала
Противопоказания к декомпрессии зависят от метода ее проведения. Для медикаментозной тактики противопоказанием будет непереносимость лекарственных средств, назначаемых при данной патологии.
Среди противопоказаний к хирургическим методам лечения стенозов позвоночного канала:
- синдром конского хвоста;
- спондилолистез;
- спондилодисцит;
- выраженная дегенерация диска;
- радикуломиелоишемия.
Осложнения декомпрессии узкого позвоночного канала
После декомпрессии узкого позвоночного канала с помощью различных методов, существует риск развития таких осложнений:
- поперечные миелиты;
- прогрессирование неврологических симптомов;
- дисциты;
- анафилаксия.
что это такое, лечение декомпрессии шейного и поясничного отдела позвоночника, операция и упражнения
Дегенеративные и дистрофические процессы позвоночного столба — бич современного человека. Ситуация обусловлена двумя крайностями — тяжелым физическим трудом и сидячим образом жизни.
Врачи практикуют десятки методов лечения, один из них — декомпрессия позвоночника или, говоря простым языком, растягивание, уменьшение давления и нагрузки. Есть несколько способов проделать эту процедуру, при этом различные варианты декомпрессии отлично комбинируются друг с другом, что усиливает положительный результат от их применения.
Что такое декомпрессия позвоночника
Итак, декомпрессия — это уменьшение давления на структуры позвоночника. Речь идет о нервных корешках, соединенных со спинным мозгом. Сдавливанию подвергаются также кровеносные сосуды и сам спинномозговой канал.

Декомпрессия уменьшает как внешнее, так и внутреннее давление на отделы позвоночника. Процедура выполняется как консервативно, так и хирургически. Тактика всегда определяется индивидуально для каждого пациента.
Показания к проведению
Как уже говорилось, декомпрессия бывает консервативной и оперативной. Выбор в пользу той или иной методики зависит от клинической картины заболевания и характера патологических изменений в позвоночнике.
Декомпрессия дисков необходима при сдавлении нервных корешков, что вызывает выраженный болевой синдром в соответствующем отделе спины. Часто такие пациенты жалуются на онемение конечностей, слабость в них (вплоть до парезов и параличей). При поражении шейного отдела возникают головные боли и головокружения, скачки артериального давления, нарушения сна, снижение умственных способностей.
Подобные состояния — следствие дегенеративно-дистрофических заболеваний позвоночного столба:
- Остеоартроза.
- Спондилоартроза и спондилеза.
- Протрузий и грыж межпозвоночных дисков.
- Стеноза спинномозгового канала.
- Травм позвоночного столба.
На здоровье позвоночника напрямую влияет трудовая деятельность пациента. Если работа связана с чрезмерными физическими нагрузками, переноской тяжестей, постоянными наклонами, развитие дегенеративных и дистрофических процессов — явление неизбежное.
Также в зоне риска находятся профессиональные спортсмены, которые постоянно испытывают серьезные нагрузки на осевой скелет.
Обратите внимание! Декомпрессия при помощи лечебной гимнастики полезна практически каждому человеку, особенно тем людям, чья трудовая деятельность связана с постоянным сидением.
Лечение позвоночника с помощью декомпрессии
Чаще страдают шейный и поясничный отделы спины: на эти области приходится наибольшее давление при прямохождении. Кроме того, шея и поясница – подвижные зоны, что вызывает их износ.
Эти области требуют терапии в первую очередь.
Оперативное лечение
Операция по декомпрессии позвоночника — крайняя мера. Её выполняют только при наличии показаний в ситуациях, когда другие способы терапии бессильны. Хирургическое лечение требуется при сильном сдавлении нервных корешков, вызывающем сильные боли, парезы и параличи. Чаще такое бывает при обширных протрузиях и межпозвоночных грыжах, а также при стенозе спинномозгового канала.
Хирурги практикуют разные операции – удаление межпозвоночных дисков, остеофитов, измененных поверхностей суставов, иссечение связок, лазерную пункцию. Эти методики эффективно устраняют сдавление позвонков. После операции пациенту предписано ношение специального фиксатора минимум в течение месяца.
Важно! Хирургическое лечение чаще всего требуется для декомпрессии поясничного отдела позвоночника: на эту область приходится основная нагрузка при выполнении физической работы и в сидячем положении. Именно в пояснице происходит чрезмерное сдавление структур.
Гимнастика для позвоночника
Упражнения для декомпрессии — действенный метод терапии, избавляющий от патологической симптоматики и укрепляющий мышечный корсет. Специальная гимнастика растягиваем мышцы и связки спины, тем самым уменьшая давление на ее структуры.

Однако на начальном этапе важно выполнять упражнения под руководством врачей и профессиональных инструкторов. Специалисты составят индивидуальную программу и объяснят правила безопасности.
Среднестатистический комплекс упражнений выглядит следующим образом:
- Сядьте на стул с прямой спиной и медленно наклонять голову вперед и назад, а также в стороны.
- Встаньте и попытаться соединить кисти рук в замок. Сначала правая верхняя конечность сверху, а левая – снизу, затем наоборот.
- Пациент прислоняется к стене, отводит прямые руки в стороны и также прижимает к стене, лопатки при этом должны быть сведены.
- Для выполнения следующего упражнения лягте на пол (или гимнастический коврик). Сгибайте ноги в коленных суставах и совершайте поочередные повороты туловища в стороны. Вариант: раскачивайтесь из стороны в сторону, прижав согнутые ноги плотно к животу.
- Для следующего упражнения понадобится специальный мяч – фитбол. Сядьте на согнутые в коленных суставах ноги, возьмите мяч в руки, вытянув их вперед. Перекатывайте фитбол вперед-назад, следуя за ним с прямой спиной.
- Поместите мяч под позвоночный столб и перекатывайтесь на нем вперед и назад. Спина должна быть прямой.
- После этого переместите фитбол под область живота и тянитесь, лежа на нем. При выполнении упражнения пола касаются только пальцы верхних и нижних конечностей.
Каждый пункт повторяйте минимум 15-20 раз ежедневно (можно 2-3 раза в сутки, если врач не против). Постепенно наращивайте нагрузку (по мере тренированности организма).
Если в момент выполнения упражнений вы почувствовали резкую боль, прекратите занятия и обратитесь к врачу. Возобновлять тренировки разрешается только после устранения симптоматики.
Пациентам с дегенеративными процессами в позвоночнике специалисты рекомендуют посещение бассейна. Регулярное плавание отлично расслабляет мышцы и устраняет компрессию.
Массаж
Массаж – ещё один эффективный способ для снятия давления в спине. Идеальна его комбинация с лечебной физкультурой. Массаж хорошо подходит для декомпрессии шейного отдела позвоночника, поскольку оперативные вмешательства в этой зоне сопровождаются повышенным риском.

Процедура расслабляет мышцы, усиливает кровоток и метаболизм в зоне воздействия, эффективно устраняет боли.
Внимание! Доверяйте массажные процедуры только профессионалами, которые подберут правильный режим воздействия соответственно индивидуальным особенностям.
Проходить лечебный курс из 10 сеансов в каждый врачи рекомендуют дважды в год.
Заключение
Знать, что такое декомпрессия позвоночника, полезно всем, поскольку почти каждый человек сталкивался с болями в спине. Есть несколько способов снятия давления, тактика определяется индивидуально в зависимости от характера заболевания и симптоматики.
Главная задача декомпрессии – уменьшить давление на структуры позвоночника. Выбор метода лечения — за специалистом.
Транспедикулярная фиксация позвоночника - операция по стабилизации дисков
24 Сентябрь 2019 10222Транспедикулярная фиксация или ТПФ – операция, при которой позвонки фиксируются и стабилизируются при помощи специальных имплантов (транспедикулярных винтов). В каждом позвонке есть точка ввода винта, которую установил в 1985 году Рой Камилл — это точка пересечения поперечного отростка позвонка с верхнем суставным отростком. С помощью специальных инструментов в эту точку, вкручиваются винты определяя анатомически правильное расположение позвоночника, тем самым излечивая заболевание. Первые попытки установки имплантов были в 60–70 гг. прошлого века и с тех пор является «золотым стандартом» в лечения переломов и различных заболеваний позвоночника.

В «SL Клиника» выполняются все виды оперативного лечения, связыные с транспедикулярной фиксацией позвоночника по доступной стоимости с пребыванием в комфортабельном стационаре и с обеспечением тщательного врачебного контроля над протеканием восстановительного периода.
Особенно активно технология ТПФ развивалась в последние 20 лет, в течение которых было досконально изучены не только особенности монтажа металлоконструкций в позвоночник, но и точно определен перечень показаний и противопоказаний к ее применению. Поскольку транспедикулярная фиксация используется уже более полувека, современные хирурги обладают большой накопленной базой знаний, касательно возможных осложнений и степени ее эффективности в разных клинических случаях.

ТПФ выполняется под рентгеновским контролем, что позволяет хирургу точно контролировать каждое движение и избежать повреждения близкорасположенных анатомических структур. Чаще для этого используется ЭОП или КТ.
Очень важно при установки винтов соблюсти следующие моменты: отсутствие пространства между костью и винтом, исключение травматизации нервных и сосудистых структур или смежных дугоотросчатых суставов. Импланты устанавливаются согласно размерной линейки каждого позвонка и винта, бикортикально не касаясь замыкательных пластин.
Межтеловой кейдж для фиксации позвонков
Чтобы операция дала наилучший результат, часто используется межтеловой кейдж, который должен отвечать таким требованиям:

- обеспечивать стабильность тел позвонков;
- гарантировать сохранение нормальной высоты межпозвоночных дисков, что позволяет избежать компрессии нервов;
- быть изготовленным со специальным пространством через которое, можно вводить костный цемент, искусственную костнозамещающую крошку или препаратов увеличивающих рост костной ткани ;
- Корригировать и фиксировать боковой (сагиттальный) и передний (фронтальный) баланс позвоночника;
- Удерживать нагрузку которая ложиться на ось позвоночника.

Безусловно, предельно качественное выполнение ТПФ обеспечивается при применении устройств 3-го поколения. Современные имплантируемые кейджи позволяют надежно зафиксировать патологически измененный сегмент позвоночника и устранить болевой синдром, обусловленный его остаточной подвижностью.
Размер закрепляющих винтов для каждого больного подбирается индивидуально. Различают моноаксиальные и полиаксиальные винты, также разработаны варианты с боковой фиксацией стержня. Они вводятся по конвергентной монокортикальной методике, подразумевающей перфорацию позвонка только в точке входа винта.
Винты изготавливаются из титана, что гарантирует их высокую стойкость к различным деформирующим нагрузкам. Они оснащены поверхностными колпаками, обеспечивающими стабильность положения конструкции и ее защиту от перекоса. Все винты установленной системы объединяются специальными пружинистыми металлическими механизмами, что равномерно перераспределяет нагрузку на них.
Точка установки винта в корень дуги подбирается на основании расположения двух анатомических ориентиров – поперечного и суставного отростков позвонка. Непосредственно позвонок перфорируют с помощью специального зонда.
Операция — показания, противопоказания и реабилитация
Прежде чем приступить к операции, спинальный хирург осуществляет сбор анамнеза, назначает проведение КТ или МРТ для подбора оптимальной конструкции металлической системы. На основании полученных данных он планирует каждый шаг предстоящей операции. Пациент госпитализируется в клинику как минимум за сутки до хирургического вмешательства. В течение 12 часов до нее нельзя есть и пить. Непосредственно перед началом операции медперсонал устанавливает пациенту венозный катетер, предназначенный для введения препаратов и погружения больного в общий наркоз. Пациента переводят в операционный блок и просят лечь на стол на живот. Для обеспечения сохранения природного лордоза и устранения давления на органы грудной и брюшной полости перед процедурой под грудь больного укладывают валики. Это снижает давление в венах позвоночного канала, что приводит к уменьшению кровопотери.
Ход операции
Анестезиолог вводит наркоз, после чего хирург:
- делает разрез мягких тканей;
- отделяет паравертебральные мышцы от остистых отростков и дуг позвонков;
- при необходимости добиться спондилодеза выделяет поперечные отростки и укладывает костный имплантат;
- ввинчивает самонарезающие винты выбранного размера и формы;
- устанавливает поперечный стабилизатор;
- ушивает рану.

После операции пациент остается под наблюдением в стационаре 5–7 дней. На протяжении этого времени, он начинает проходить следующий этап лечения — реабилитацию, завершение которой уже будет происходить в домашних условиях.

Показания
Подобное хирургическое вмешательство широко используется для лечения огромного числа заболеваний и повреждений позвоночника в любом отделе. В основном оно проводится в тяжелых ситуациях, когда возможности других методов исчерпаны или отсутствуют альтернативные варианты помощи пациенты.
Показаниями для ТПФ служат:

Практика показывает, что именно техника ТПФ имеет значительные преимущества над остальными при необходимости лечения переломов позвоночника. Она обеспечивает замыкание лишь короткого сегмента, перемещение в анатомически правильное положение и стабильную фиксацию за счет монтажа только одной конструкции. Это гарантирует возможность ранней мобилизации больного, при этом не требует внешней иммобилизации.
Нестабильность позвоночника считается одним из распространенных заболеваний и основным методом лечения является транспедикулярная фиксация подвижного сегмента, декомпрессивная ляминэктомия, дискэктомия с установкой между телами позвонков кейджа который фиксирует сегмент на 360 градусов (золотой стандарт). В подобных ситуациях метод обеспечивает надежный спондилодез у 80– 95% пациентов. ТПФ является одним из наиболее часто применяемых методов оперативного лечения заболеваний и травм в связи с тем, что современные хирурги стараются добиться спондилодеза на 360°. Достичь этого позволяет сочетание ТПФ с межтеловым спондилодезом, что обеспечивает высокую частоту костных сращений и отсутствие остаточной незначительной подвижности в передних отделах прооперированного сегмента. Поэтому при успешном завершении операции и правильном восстановлении пациенты гарантировано избавляются от болевого синдрома.
Транспедикулярная фиксация отличается:
- Малой травматичностью;
- Наличие быстрого сращения костей и возникновения спондилодеза. Данный фактор способствует надежной фиксации позвоночника и гарантирует отсутствие поломок в будущем ;
- невысоким риском повреждения нервов, кровеносных сосудов и дугоотросчатых суставов при правильности выполнения;
- малыми сроками госпитализации и последующей нетрудоспособности;
- легкостью реабилитации;
- возможностью ранней активизации.
При правильном проведении техника обеспечивает ярко-выраженные положительные результаты лечения в подавляющем большинстве ситуаций. С ее помощью возможно частичное или даже абсолютное восстановление функциональной способности позвоночника после перенесения серьезных травм, приведших к параличу. Она же позволяет устранить болевой синдром, сопровождающий заболевания, включая сколиоз.
Транспедикулярная фиксация относится к числу сложных хирургических вмешательств, требующих ювелирной точности от хирурга. Малейшая ошибка может спровоцировать череду осложнений, включая: воспаление в области установки винтаповреждение нервов и сосудов, что может привести к потере чувствительности тех частей тела, за который отвечал данный корешок и поломку имплантата. По этому при выборе нейрохирурга стоит обратить внимание на опыт и отзывы пациентов!
Противопоказания
ТПФ не рекомендуется выполнять при:
- ожирении 4 степени;
- тяжелом остеопорозе, сопровождающимся сильным истощением костной ткани;
- беременности на любом сроке
- индивидуальной повышенной чувствительности к материалам кейджей и винтов.
ТПФ не всегда может быть проведена при травмах верхних сегментов грудного отдела позвоночника, так как они отличаются малыми размерами.
Реабилитация
До полного восстановления пациенты должны отказаться от подъема тяжелых предметов и повышенной физической активности. Допускается выполнение легкой бытовой работы, пешие прогулки. Впоследствии с разрешения врача подключаются сеансы лечебной физкультуры. Специально подобранный комплекс упражнений поможет закрепить достигнутый результат и ускорить восстановление организма.
Транспедикулярная фиксация – сложное хирургическое вмешательство, методикой проведения которого досконально владеют только спинальные хирурги. Мы проводим операции на все отделы позвоночника включая L5-S1 и L4-L5.
Стоимость транспедикулярной фиксации от 410 000 руб и зависит от:
— Фирмы производителя имплантов;
— Клиники (где будет проведена операция) и класса палаты.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Импланты.
— Операцию;
— Наркоз;
— Послеоперационное наблюдение.
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе
Компрессионный перелом позвоночника - лечение, операция и реабилитация
3 Февраль 2020 48144На переломы позвоночника приходится около 2–2,5 % травм. Среди них наиболее распространены компрессионные переломы, являющиеся серьезным испытанием для организма и психики человека. Они могут возникать в связи с самыми разнообразными причинами, но всегда требуют немедленного лечения консервативным, а в тяжелых случаях и хирургическим путем.

Что такое компрессионный перелом?
Позвоночник образован 33 позвонками, каждый из которых имеет тело и 2 дуги с отростками разной величины. Отростки дуг соседних позвонков соединяются между собой, образуя межпозвоночные суставы, а между поверхностями тел позвонков для предупреждения их трения, смягчения ударов при ходьбе и других нагрузках находятся межпозвоночные диски.
Позвоночник здорового человека способен выдержат нагрузку до 400 кг.
При сильной компрессии наблюдается сжатие одного или целой группы позвонков, в результате чего их форма изменяется, и могут возникать трещины или даже отделение костных фрагментов. Поэтому компрессионным переломом называют травму спины, при которой происходит сплющивание, т. е. уменьшение высоты одного или нескольких позвонков под действием перпендикулярно направленной нагрузки на позвоночник. В большинстве случаев они наблюдаются в грудном и поясничном отделе. Компрессионные переломы шейных позвонков практически не встречаются.

Причины возникновения компрессионных переломов
Чаще всего компрессионные переломы становятся уделом людей пожилого возраста. Это обусловлено тем, что они нередко страдают остеопорозом, т. е. заболеванием костной ткани, провоцирующим снижение плотности и истончение костей. В результате кости, и позвонки в частности, становятся хрупкими и легко ломаются даже под действием незначительных по силе травмирующих факторов. Иногда больному с запущенным остеопорозом достаточно совершить неосторожное движение, согнуться или даже кашлянуть, чтобы возник компрессионный перелом позвоночника.
Но и у молодых людей и даже детей без патологий костей диагностируются компрессионные переломы позвоночника. В большинстве случаев они становятся следствием мощного внешнего механического воздействия на спину, сила которого превосходит физиологический потенциал прочности костной ткани.
Среди основных причин, приводящих к нарушению целостности позвонков, находятся:
- падения с высоты на спину, ягодицы и в особенности ноги;
- поднятие тяжестей рывком с нагрузкой на спину, а не на ноги;
- спортивные травмы;
- автомобильные аварии;
- ныряние с ударом головой о дно или какой-либо предмет;
- сильные удары в спину;
- приседания со штангой;
- образование метастаз злокачественных опухолей в позвоночнике или туберкулез костей.
Среди пожилых людей женщины значительно чаще болеют остеопорозом, чем мужчины. Поэтому и компрессионные переломы у них наблюдаются значительно чаще. В то же время среди молодых людей с переломами позвоночника чаще сталкиваются мужчины.

Компрессионный перелом может возникать в любом из 33-х образующих позвоночник позвонков. Но чаще наблюдаются травмы поясничного и грудного отделов. Поэтому в подавляющем большинстве случаев диагностируются переломы 11 и 12 грудных позвонков, а также 1 поясничного позвонка.
Виды
Компрессионные переломы различаются по степени компрессии позвонков, их видоизменению и наличию осложнений.
По степени сдавливания тел позвонков выделяют 3 вида компрессионных переломов позвоночника:
- 1 степень – высота тела позвонка уменьшилась менее чем на 20–30% от его исходной величины;
- 2 степень – сжатие позвонка достигает 50%;
- 3 степень – высота позвонка уменьшается более чем на 50%.
В зависимости от тяжести и направления приложенной к позвоночнику нагрузки, а также его исходной прочности позвонки могут деформироваться по-разному. Поэтому различают:

- клиновидные переломы, при которых тело позвонка сжимается только с одной стороны, в результате чего он приобретает форму клина, обращенного острым концом внутрь тела;
- компрессионно-отрывные, сопровождающиеся отделением и перемещением передне-верхней части позвонка вперед и вниз, что сопровождается образованием неровных краевых поверхностей и травмированием связок;
- осколочные – наиболее тяжелый вид перелома, при котором позвонок дробится на несколько фрагментов, способных повреждать спинной мозг и провоцировать тяжелую неврологическую симптоматику.
Таким образом, различают неосложненные и осложненные переломы. В первом случае больных беспокоят только болевые ощущения в области пораженного позвонка, иногда иррадиирущие в конечности или грудь. Во втором случае происходит повреждение нервных корешков, что приводит к появлению неврологических симптомов и их постепенному нарастанию.
Основная опасность компрессионных переломов заключается в том, что в первые сутки после получения травмы иногда человек может самостоятельно передвигаться, не придавая серьезности болевым ощущениям в области спины. Но через несколько часов или даже дней может наступить частичный или полный паралич.

Компрессионные переломы позвоночника, возникающие на фоне остеопороза, часто протекают бессимптомно или с минимальными нарушениями состояния.
При отсутствии своевременно оказанной медицинской помощи неосложненный компрессионный перелом может переходить в осложненный. Это потребует более сложного и длительного лечения.
Симптомы
Для компрессионных переломов характерны:
- острая боль в месте поражения, способная отдавать в руки (при поражении грудного отдела) и ноги (при травме поясничного отдела), а также усиливаться при нажатии;
- повышение температуры кожи и отечность мягких тканей в проекции пораженного позвонка;
- ограничение подвижности, мышечная слабость;
- общая слабость, затуманенность сознания;
- тошнота и рвота;
- асимметрия позвоночника;
- образование выпуклости.
Если компрессионный перелом спровоцирован ударом о что-либо, на коже спины в месте проекции пораженного позвонка могут присутствовать ссадины, синяки или как минимум покраснение кожи.
При осложненных переломах затрагиваются нервные корешки, проходящие в непосредственной близости от позвоночного столба. В таких случаях может наблюдаться:

- снижение чувствительности рук или ног;
- парезы и параличи конечностей;
- нарушение работы тазовых органов, что проявляется непроизвольным отведением мочи и кала, у мужчин может уменьшаться чувствительность половых органов и возникать эректильная дисфункция.
Характерным признаком наличия перелома позвоночника является резкое усиление боли в месте повреждения при аккуратном надавливании на голову.
Характер симптомов так же сильно зависит от локализации перелома. Так, при поражении позвонков грудного отдела возможно:
- затруднение дыхания;
- боли в области грудной клетки и сердца;
- онемение кожи ног;
- нарушение работы органов ЖКТ;
- нарушение мочеиспускания и дефекации.
В то же время травмы поясничного отдела часто сопровождаются:
- опоясывающими болями или отдающими в ягодицы и ноги;
- нарушениями работы мочеполовой системы;
- сложностями при переворачивании и подъеме ног;
- потерей сознания;
- проходящей хромотой;
- параличом ног.
Травмы шейного отдела провоцируют:
- боли в шеи, распространяющиеся на затылок, плечевой пояс, руки и усиливающиеся при поворотах головы и нажиме на область поражения;
- головокружения;
- неприятные ощущения при глотании;
- шум в ушах;
- рефлекторный гипертонус мышц шеи;
- дискомфорт при вдохе.
Диагностика
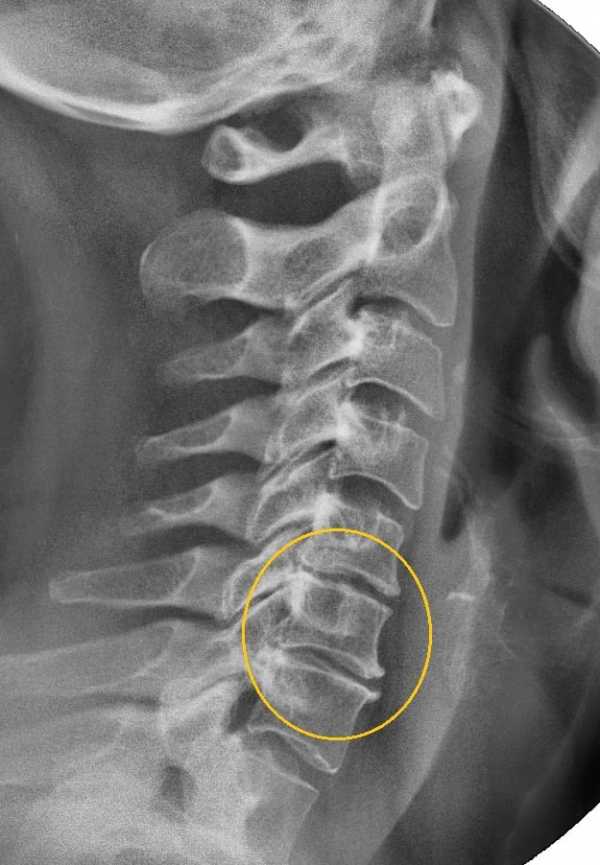
Пациенты с болями в спине должны быть осмотрены травматологом или вертебрологом. На основании осмотра, анамнеза и результатов проведенных тестов врач может предположить наличие перелома. Для подтверждения диагноза, а также уточнения вида и степени перелома больным назначаются:
- рентген позвоночника в прямой и боковой проекции – основной метод диагностирования переломов, позволяющий определить, какой позвонок поврежден и степень его разрушения;
- КТ – дает более полные данные о состоянии позвоночника и позволяет оценить стабильность поврежденного сегмента;
- МРТ – высокоинформативный метод исследования, дающий исчерпывающую информацию о состоянии межпозвоночных дисков, связок и состоянии позвоночного канала.

Для оценки степени сохранности спинного мозга при компрессионных переломах может назначаться миелография. Пожилым людям проводится денситометрия, дающая оценку плотности костной ткани. Благодаря этому можно диагностировать остеохондроз или отбросить этот фактор, как причину наступления компрессионного перелома позвоночника.
Лечение компрессионных переломов позвоночника
Больные с такими травмами становятся пациентами травматологов, вертебрологов или даже нейрохирургов. Именно эти специалисты с самого первого дня должны курировать лечение компрессионного перелома и подбирать оптимальную тактику лечения. Для каждого пациента она выбирается строго индивидуально.
Подбор лечения осуществляется с учетом многих факторов, среди которых:
- расположение перелома;
- количество пострадавших позвонков;
- степень их сжатия;
- наличие неврологических или других осложнений;
- присутствие сопутствующих заболеваний и т. д.
В результате врач разрабатывает наиболее эффективную стратегию лечения. Она может заключаться в применении консервативных методов или немедленном проведении хирургического вмешательства, но всегда направлена на устранение болевого синдрома, стимулировании регенерационных процессов, устранение компрессии нервных корешков и восстановление тонуса мышц спины.
Консервативное
При легких неосложненных компрессионных переломах 1-й степени лечение возможно без операции. В таких случаях проводят скелетное вытяжение для восстановления нормального положения позвонков и фиксируют тело для консолидации кости с помощью гипсовой повязки, специального бандажа или ортопедического корсета. Они способствуют уменьшению нагрузки на позвоночник, снижают риск развития осложнений и формируют подходящие условия для благоприятного восстановления.
Пациентам назначают на несколько недель постельный режим. В некоторых случаях при слабой интенсивности восстановительных процессов его приходится придерживаться несколько месяцев. В течение этого времени периодически проводят аппаратное вытяжение позвоночника.
Матрас заменяют на жесткий щит. Именно на нем приходится проводить практически все время, лежа на спине.
Традиционно вставать и самостоятельно передвигаться можно через 2 месяца, а сидеть не ранее чем через 4 месяца.
Также больным назначаются:
- медикаментозная терапия;
- ЛФК;
- физиотерапевтические процедуры;
- массаж.
Медикаментозная терапия
Применение лекарственных средств является обязательным компонентом терапии, даже если планируется проведение операции и после нее. Пациентам с компрессионными переломами позвоночника назначаются:
- анальгетики (нередко наркотические) – используются для устранения сильных болей;
- новокаиновые блокады – оказывают выраженный и продолжительный обезболивающий эффект;
- антибиотики – применяются для устранения риска развития инфекционных осложнений травмы;
- кортикостероиды – используются для устранения воспалительного процесса;
- хондропротекторы – способствуют активизации регенерационных процессов в пораженных позвонках и хрящевых телах;
- иммуномодуляторы – необходимы для укрепления ослабшего иммунитета;
- препараты кальция и витамина D – способствуют укреплению костной ткани.
Комплекс лекарственных средств, а также метод их введения каждому пациенту подбирается индивидуально врачом. В течение пребывания в стационаре необходимые лекарства могут вводиться внутривенно и внутримышечно.

ЛФК
Пациентам даже в первое время после получения травмы показаны регулярные занятия ЛФК, поскольку мышцы неизбежно будут ослабевать из-за вынужденного сохранения постельного режима и иммобилизации позвоночника. Изначально они выполняются из положения лежа и заключаются в выполнении несложных дыхательных упражнений и проработке суставов. Это позволяет избежать мышечной атрофии, развития застойных явлений в легких и нарушения трофики тканей, вызванных нарушением кровообращения.
Постепенно сложность занятий увеличивается. По мере восстановления больного добавляются более активные упражнения. Они позволяют проработать мышцы спины. Это укрепит их и снизит нагрузку на позвоночник.
Физиотерапевтические процедуры
Сеансы физиотерапии показаны примерно через 45 дней после получения травмы. Наиболее эффективными считаются:
- УФО;
- электрофорез с чередованием препаратов кальция и фосфора;
- УВЧ;
- рефлексотерапия;
- парафиновые или озокеритовые обертывания;
- электростимуляция;
- соллюкс;
- ультразвуковая терапия.
Обычно курс физиотерапевтического лечения включает 10–12 процедур, длительность каждой из которых составляет 10–15 минут.

Массаж
Первые сеансы массажа могут проводиться не ранее, чем через 2 месяца после начала реабилитации. При этом важно найти квалифицированного специалиста, действия которого будут способствовать восстановления позвоночника, а не провоцировать разрушение уже достигнутых результатов.
Операция при компрессионном переломе позвоночника
Далеко не всегда состояние пациента и характер травмы позволяют проводить лечение безоперационным путем. Хирургическое вмешательство показано при:
- 2 и 3 степенях компрессионного перелома;
- травмах, осложненных смещением позвонков, образованием осколков;
- компрессии нервных корешков и стенозе позвоночного канала;
- отсутствии эффекта от консервативной терапии.
Современная хирургия и нейрохирургия в частности шагнули далеко вперед. Сегодня оперативное лечение компрессионных переломов позвоночника возможно предельно щадящими способами через точечный прокол мягких тканей, даже не требующий наложения швов. К числу таковых относятся вертебропластика и кифопластика. Эти микрохирургические вмешательства практически лишены интра- и послеоперационных рисков, обладают высокой эффективностью и обеспечивают быстрое восстановление.
В более осложненных ситуациях, когда кифопластика или вертебропластика не могут быть применены, пациентам назначается хирургическая фиксация позвонков специальными пластинами, сетками, ламинарными контракторами или проводится транспедикулярная фиксация.
Наиболее сложной и травматичной является полная замена сломанного позвонка искусственным имплантатом или аутотрансплантатом. В подобных ситуациях провести все необходимые манипуляции возможно только в ходе ламинэктомии.
Но операция – только первый этап лечения компрессионного перелома позвоночника. После нее пациент нуждается в получении полноценной консервативной терапии и реабилитации.
Вертебропластика
Вертебропластика – современная щадящая микрохирургическая операция, принадлежащая к числу чрескожных процедур. Она подразумевает повышение прочности сломанного позвонка за счет введения в него специального полимерного состава, называемого костным цементом. Поскольку костная ткань позвонков губчатая, заполнение ее пустот полимером позволяет добиться надежной консолидации костных фрагментов и предотвратить компрессионные переломы данного позвонка в дальнейшем.

Костный цемент является специально разработанным для данных целей материалом, в основе которого лежит полиметилметакрилат. Он отличается высокой безопасностью и биосовместимостью при высокой вязкости и прочности.
Для его введения используется специальная пункционная игла, которую вводят в поврежденный позвонок под рентген-контролем. Как правило, для этой цели используют аппарат КТ или ЭОП.
Костный цемент готовят только после установки канюли в нужное положение, так как он очень быстро затвердевает. В руки нейрохирурга он попадает в виде двух отдельных составляющих: жидкого мономера и порошкообразного полимера. В момент их соединения происходит реакция химического превращения, сопровождающаяся активным выделением тепловой энергии. В результате образуется кремообразная масса, которая хорошо растекается по всем полостям тела позвонка и за 8–10 минут затвердевает. В результате формируется высокопрочный конгломерат, не подверженный компрессионным переломам в дальнейшем.

В состав костного цемента специально включаются антибактериальные и рентген-контрастные вещества. Первые необходимы для устранения риска развития инфекционно-воспалительных осложнений после операции, а вторые для оценки качества заполнения тела позвонка костным цементом.
Вертебропластика – операция с доказанной высокой эффективностью. После нее у 85% больных улучшение состояния наблюдается практически мгновенно, а у оставшихся 15% — спустя некоторое время. При этом общая длительность вертебропластики не превышает 40 минут, она не требует общего наркоза, что исключает связанные с ним риски, и позволяет избежать длительной госпитализации.
Но восстановление целостности позвоночника с помощью этой методики невозможно при:
- компрессионных переломах, сопровождающихся уменьшением высоты позвонка более чем на 70%;
- индивидуальной непереносимости веществ, входящих в состав костного цемента;
- поражении позвоночника метастазами злокачественных опухолей.
После вертебропластики остается только крохотная рана от иглы, которая не требует наложения швов. Поэтому после операции не остается рубцов, а рану закрывают стерильным пластырем.
Кифопластика
При компрессионных переломах чаще прибегают к помощи кифопластики, которую можно назвать более совершенной версией вертебропластики. Это обусловлено тем, что она способна не только восстановить целостность позвонка и укрепить его, но и вернуть нормальные размеры. Поэтому кифопластика проводится при компрессионных переломах с уменьшением высоты позвонка более чем на 70%.
Это становится возможным благодаря предварительному введению в тело позвонка специального баллона. В него нагнетают физиологический раствор, в котором растворено рентген-контрастное вещество. Это позволяет отслеживать с помощью рентген-аппарата характер восстановления размеров и положения травмированного позвонка и при необходимости корректировать его.

После того, как анатомически нормальное положение позвонка будет восстановлено, баллон удаляют, тут же готовят костный цемент и немедленно заполняют им образовавшееся пространство. По истечении 10 минут он затвердевает, после чего канюлю удаляют, а рану закрывают стерильной повязкой.
Кифопластика в отличие от вертебропластики имеет минимальный риск распространения костного цемента за пределы прооперированного позвонка, а также позволяет одномоментно устранять кифотическую деформацию позвоночника.
Транспедикулярная фиксация
При нестабильных переломах микрохирургические вмешательства не показаны. В таких ситуациях зафиксировать позвонки в нужных положениях возможно посредством транспедикулярной фиксации. Эта методика хирургического вмешательства применяется со средины прошлого века и хорошо изучена.
Операция подразумевает выполнение разреза мягких тканей и оголение остистых отростков и дуг позвонков. Каждый позвонок имеет особую точку, в которой пересекаются поперечный и суставный отростки. В ней выполняется отверстие специальным зондом, в которое вкручиваются титановые винты необходимого типа и размера.
Титан – прочный металл, обладающий высокой прочностью. Поэтому устанавливаемые в позвоночник винты надежно фиксируют костные структуры и исключают риск их деформации. На поверхности винтов есть колпаки, которые исключают риск их перекоса и развития нежелательных последствий.
После того как все винты будут установлены в нужные точки, в них вводятся пружинистые штанги. В результате этого нагрузка на конструкцию распределяется равномерно.
При выполнении транспедикулярной фиксации опытным нейрохирургом риск повреждения нервных волокон и кровеносных сосудов минимален. Но эта операция не рекомендована при тяжелых сопутствующих заболеваниях или беременности.
Ламинэктомия
При тяжелых переломах, требующих удаления костных осколков, показано проведение ламинэктомии. Эта операция самая травматичная для организма и подразумевает выполнение крупного разреза. Но она дает хороший доступ хирургу к травмированному позвонку, что облегчает ему работу и позволяет удалить острые отломки.
В ходе ламинэктомии удалению могут подвергаться как остистые отростки, дужки позвонка, так и его тело. Это позволяет устранить компрессию нервных волокон и устранить угрожающие спинному мозгу костные фрагменты или неподлежащие восстановлению другими методами позвонки. При ламинэктомии могут удаляться также и межпозвоночные диски, а в образовавшееся пространство вводят имплантат подходящего вида. Это могут быть костные трансплантаты, сформированные из собственных костей пациента, и имплантаты, изготовленные из искусственных инертных материалов.
Таким образом, в ходе операции увеличивается высота позвонка за счет раскрытия его дуг и устранения костных фрагментов. Но она подразумевает длительной и порой сложный восстановительный период.
Реабилитация
Даже достижение полной консолидации костей не является поводом для прекращения проведения реабилитационных мероприятий. В общей сложности она может занимать 6 месяцев и более, вплоть до нескольких лет. При этом не всегда возможно полное выздоровление, но на полноту восстановления напрямую влияет, насколько точно пациент выполняет врачебные рекомендации.
В первые 2 месяца показано соблюдение постельного режима, причем больной должен быть обеспечен жестким ортопедическим матрасом, а также ношение корсета. При тяжелых компрессионных переломах реабилитацию проводят в специализированных центрах.

Пациентам рекомендуется максимально обогатить рацион продуктами, содержащими кальций, фосфор, витамины группы В, цинк и магний. Достаточное количество этих микроэлементов в организме будет благоприятствовать укреплению костей и быстрой регенерации тканей. Поэтому в меню вводят:
- кисломолочные продукты;
- орехи, в частности миндаль;
- морепродукты;
- бананы, латук, свеклу, капусту;
- овсяную и гречневую кашу;
- печень;
- бобовые.
В то же время следует отказаться от продуктов и блюд, препятствующих всасыванию кальция, в частности жирной пищи, алкоголя, полуфабрикатов, крепкого чая и кофе. Стоит также ограничить потребление дрожжевой выпечки, поскольку пациенты вынуждены вести малоподвижный образ жизни, что требует меньшего количества калорий для поддержания нормальной жизнедеятельности.
Соблюдать правила питания важно. Это позволит не только оптимизировать регенерационные процессы, но и избежать связанных с малоподвижным образом жизни нарушений пищеварения, болей в желудке и запоров.
В рамках реабилитации также показаны:
- Дыхательная гимнастика – эффективный метод профилактики скованности суставов, который начинают практиковать с первых дней восстановления. Занятия проводятся совместно с врачом, который может правильно подобрать необходимую нагрузку и учесть особенности компрессионных переломов шейного и грудного отделов позвоночника.
- ЛФК – первые занятия проводятся под контролем специалиста, а интенсивность и продолжительность занятий наращивают медленными темпами. Комплекс упражнений всегда разрабатывает врач, самодеятельность в этом вопросе абсолютно неуместна. Характер упражнений подбирается в зависимости от расположения травмы и общей физической подготовки больного.
- Физиотерапия – комплексное физиотерапевтическое воздействие указанными выше методами в сочетании с правильно проведенным массажем ускоряет выздоровление и возращение больного к нормальному образу жизни.

После окончания основного этапа реабилитации пациентам рекомендуется санаторно-курортное лечение, в рамках которого будет проводиться гидротерапия, парафиновые, озокеритовые или грязевые обертывания и другие процедуры.
Возможные осложнения
При получении травмы спины или просто резко возникшей боли необходимо сразу же обращаться к врачу, особенно пожилым людям и тем, кто по долгу службы вынужден регулярно поднимать тяжелые предметы. Только своевременно начатое, грамотно подобранное лечение компрессионного перелома способно минимизировать риски развития осложнений и последующей инвалидизации человека.
Поскольку между телами позвонков и их дугами проходит спинной мозг, его повреждение – самое опасное осложнение компрессионного перелома. Именно он отвечает за способность человека полноценно двигаться.
При компрессионных переломах, особенно сочетающихся с отделением осколков возможно ущемление нервных корешков спинного мозга, питающих его кровеносных сосудов, а также его самого. В более тяжелых случаях возможна контузия или даже разрыв спинного мозга, что приведет к необратимому параличу.
Если вовремя не начать лечение травма может спровоцировать вторичные дегенеративные и неврологические нарушения:
- сегментарная нестабильность позвонков;
- искривление позвоночника или формирование горба (кифотическая деформация), что особенно типично для людей пожилого возраста;
- стойкие двигательные нарушения;
- протрузии и грыжи межпозвоночных дисков;
- сколиоз, радикулит;
- формирование костноструктурных мозолей;
- нарушение работы внутренних органов, включая органы мочеполовой системы, что может провоцировать недержание мочи и кала, а у мужчин дополнительно и эректильную дисфункцию;
Подходит ли вам?
Перейти к основному содержанию- Проверьте свои симптомы
- Найдите врача
- Найдите стоматолога
- Обратитесь к врачу
- Найдите самые низкие цены на лекарства
- Health
AZ Health AZ Общие условия- ADD / ADHD
- Аллергия
- Артрит
- Рак
- Коронавирус (COVID-19)
- Депрессия
- Диабет
- Здоровье глаз
- Болезнь сердца
- Болезнь легких
- Ортопедия
- Лечение боли
- Проблемы с кожей
- Сексуальные заболевания
- Просмотреть все
- Проверка симптомов
- Блоги WebMD
- Подкасты
- Информационные бюллетени
- Вопросы и ответы
- Руководство по страхованию
- Найдите врача
- Условия для детей AZ
- Операции и процедуры AZ
- Избранные темы
- Проверка симптомов COVID-19: проверьте свои симптомы сейчас
- Слайд-шоу Получите помощь для облегчения мигрени
- Лекарства и добавки
Лекарства и добавки Найти и просмотреть- Лекарства
3 Добавки - Добавки Основы и безопасность
- Наркотики, которыми обычно злоупотребляют
- Прием лекарств во время беременности
900 13. - Ламинэктомия - это удаление всей костной пластинки, части увеличенных фасеточных суставов и утолщенных связок, покрывающих спинной мозг и нервы.
- Ламинотомия - это удаление небольшой части пластинки и связок, обычно с одной стороны.При использовании этого метода естественная опора пластинки остается на месте, что снижает вероятность нестабильности позвоночника. Иногда можно использовать эндоскоп, позволяющий сделать меньший и менее инвазивный разрез.
- Фораминотомия - это удаление кости вокруг нервного отверстия - канала, через который нервный корешок выходит из позвоночника. Этот метод используется, когда из-за дегенерации диска высота отверстия снижается и происходит защемление нерва.
- Ламинапластика - это расширение позвоночного канала путем разрезания пластинок с одной стороны и их распахивания, как двери.Применяется только в области шеи (шейного отдела).
- Дискэктомия - это удаление части выпуклого или дегенеративного диска для уменьшения давления на нервы.
- Значительная боль, слабость или онемение в ноге или стопе
- Боль в ноге сильнее боли в спине
- без физиотерапии или лекарств
- трудности при ходьбе или стоянии, влияющие на качество вашей жизни
- диагностических тестов (МРТ, КТ, миелограмма), которые показывают стеноз в центральном канале или латеральном углублении.
- Примите обезболивающее в соответствии с указаниями хирурга.Наркотики могут вызывать привыкание и используются в течение ограниченного периода времени.
- Наркотики также могут вызывать запор. Пейте много воды и ешьте продукты с высоким содержанием клетчатки. Слабительные и смягчители стула, такие как Dulcolax, Senokot, Colace и Milk of Magnesia, доступны без рецепта.
- Заморозьте разрез 3-4 раза в день в течение 15-20 минут, чтобы уменьшить боль и отек.
- Не сгибайте, не поднимайте и не скручивайте спину в течение следующих 2 недель.
- Не поднимайте ничего тяжелее 5 фунтов в течение 2 недель после операции.
- Следующие 2 недели не будет никакой физической активности, включая работу во дворе, работу по дому и секс.
- Не садитесь за руль в течение 2 недель после операции или пока не обсудите с хирургом.
- Не употребляйте алкоголь в течение 2 недель после операции или пока вы принимаете наркотические препараты.
- Если у вас был слияние, не применяйте , а не , нестероидные противовоспалительные препараты (НПВП) (например.г., аспирин; ибупрофен, Адвил, Мотрин, Нуприн; напроксен натрия, алев) в течение шести месяцев после операции. НПВП могут вызывать кровотечение и мешать заживлению костей.
- Do not курить, вейпировать, макать, жевать или использовать никотиновые продукты. Это замедляет заживление и предотвращает рост новых костей.
- Вам может понадобиться помощь в повседневных делах (одевание, купание) в течение первых нескольких недель. Часто бывает утомляемость.Пусть боль будет вашим проводником.
- Вставайте и гуляйте 5-10 минут каждые 3-4 часа. Постепенно увеличивайте время ходьбы, насколько это возможно.
- Если вам дали бандаж, то всегда, если вы не спите или не принимаете душ.
- Тщательно вымойте руки до и после очистки разреза, чтобы предотвратить заражение.
- Если у вас есть Dermabond (кожный клей), покрывающий разрез, вы можете принять душ на следующий день после операции.Осторожно промойте водой с мылом. Пэт насухо.
- Если у вас есть скобки или стерильные полоски, вы можете принять душ через 2 дня после операции. Снимите повязку и аккуратно промойте водой с мылом. Пэт насухо. Замените повязку, если есть дренаж.
- Не погружайте и не замачивайте разрез в воде (ванна, бассейн или ванна).
- Не наносите лосьоны или мази на разрез.
- Небольшой дренаж из разреза - это нормально. Об большом количестве дренажа, дренаже с неприятным запахом или дренаже желтого или зеленого цвета следует сообщить в кабинет хирурга.
- Скобы или стерильные полоски будут удалены при повторном осмотре.
- Если ваша температура превышает 101,5 ° F, или если разрез начинает отделяться или появляются признаки инфекции, такие как покраснение, отек, боль или дренаж.
- Отек и болезненность в икрах одной ноги.
- Новое начало покалывания или онемения в ногах или онемения в области паха.
- Hu SS, et al. Стеноз поясничного отдела позвоночника. В издании Х. Б. Скиннера, «Текущая диагностика и лечение в ортопедии», 2-е изд., Нью-Йорк: McGraw-Hill, 2000, стр. 199–201.
- Тернер Дж. А., Эрсек М., Херрон Л., Дейо Р.Хирургия стеноза поясничного отдела позвоночника: попытка метаанализа литературы. Спайн 17: 1-8, 1992
- Khoo L, Fessler RG. Микроэндоскопическая декомпрессивная ламинотомия для лечения поясничного стеноза. Нейрохирургия 51: S146-54, 2002
- Создайте отрицательное внутридисковое давление, чтобы способствовать ретракции или изменению положения грыжи или выпуклого материала диска.
- Создайте более низкое давление в диске, которое вызовет приток лечебных питательных веществ и других веществ в диск. 1
- 1. Рамос Г., Мартин В. Влияние осевой декомпрессии позвонков на внутридисковое давление. Journal of Neurosurgery 81: 350-353, 1994.
- 2. Ван Г. Тяговые устройства с приводом для межпозвонковой декомпрессии: Обновление оценки медицинских технологий. Вашингтонское министерство труда и промышленности, 14 июня 2004 г.
- 3. Дэниел ДМ. Безоперационная декомпрессионная терапия позвоночника: поддерживает ли научная литература заявления об эффективности, сделанные в рекламных СМИ? Хиропрактика и остеопатия 15: 7, 18 мая 2007 г.
- Расслабление мышц и усиление кровотока
- Помощь в выравнивании позвоночника при длительном использовании
- Улучшение кровообращения, гибкости и подвижности
- Улучшение осанки - что является ключом к исцелению и предотвращению других заболеваний. проблемы со спиной в будущем
- Облегчает боль в пояснице и верхнюю часть спины по разным причинам, включая ишиас, выпуклость межпозвоночного диска, остеохондроз, стеноз позвоночника и др.
- Встаньте, ноги на ширине плеч, согнув колени на 1 дюйм
- Положите руки над головой так, чтобы они были на одной линии с ушами
- Наклоните таз слегка вперед и держите позвоночник прямо.
- С одним длинным выдохом опустите руки так, чтобы каждый позвонок катился по одному.
- Внизу насладитесь растяжкой позвоночника и сделайте вдох.
- Поднимаясь, держите руки за уши и сохраняйте ту же форму, что и при опускании.
- Расслабьтесь наверху, положив руки над головой и немного подышите.
- Лягте на спину на пол. Я рекомендую постелить ковровое покрытие или использовать коврик для йоги, чтобы не раздражать позвоночник.
- Поднимите колени к груди и обхватите руками колени.
Поднимите подбородок как можно ближе к коленям. - Удерживать 10-15 секунд. Если можете, осторожно покачивайтесь взад и вперед.
- Встаньте на четвереньки. В позе кошки выгните позвоночник к потолку и сожмите живот, подтянув бедра и плечи к полу.
- Опустите подбородок к груди.
- Поза коровы прямо противоположна: прогните позвоночник, поднимая бедра и плечи вверх. Поднимите подбородок к потолку.
- Сделайте серию из 15-20, удерживая каждую около 10 секунд.
- Встаньте на колени.
- Прижмите поясницу к ступням.
- Наклонитесь вперед и вытяните руки перед собой в максимально удобное место на полу, до которого вы можете дотянуться.
- Удерживать 15-20 секунд.
- Повторить не менее пяти раз (и, если возможно, в течение дня).
- Создает разделение костей позвоночника, которое может:
- Снимите давление с дисков позвоночника.
- Создайте больше места для нервов, выходящих из позвоночника.
- Это может привести к снижению уровня боли. [3]
- Перемещает позвоночник в направлении, противоположном силе тяжести.[1] [3] [4] [8]
- Выпрямляет изгибы позвоночника, вызванные гравитацией. [3] [8]
- Снижает напряжение мышц, окружающих позвоночник. [3]
- Вызывает сочетание раздвигания и скольжения фасеточных суставов, что может улучшить кровоток в области и способствовать заживлению раздраженных и / или поврежденных структур в этой области.
- В целом это безрезультатно.
- Некоторые исследования показали, что он действительно может помочь людям с болями в пояснице, в то время как другие говорят, что это не имеет никакого эффекта.
- Research также не показывает разницы между упражнениями с машинной декомпрессией и только упражнениями. [2]
- По моему опыту, упражнения, которые мы рассмотрим ниже, очень помогли моим пациентам, однако машинно-модулированная декомпрессия оказалась не такой полезной.
- Остеопороз
- Дегенеративная болезнь суставов
- Перелом позвоночника
- Хирургия спондилодеза
- Установка искусственного диска в пояснице (хирургическое вмешательство)
- Беременность
- Поражение корешка спинномозгового нерва, вызванное:
- Грыжа межпозвоночного диска
- Повреждение связок
- Сужение межпозвонкового отверстия
- Посягательство остеофита
- Отек корешка спинномозгового нерва
- Спондилолистез
- Снижение подвижности сустава
- Спазм внешних мышц и защита мышц
- Дискогенная боль
- Боль в суставах
Хирургия спинальной декомпрессии | Цинциннати, Огайо, Mayfield Brain & Spine
Обзор
Декомпрессионная операция (ламинэктомия) открывает костные каналы, через которые проходят спинной мозг и нервы, создавая больше пространства для их свободного движения. Сужение / стеноз каналов спинного мозга и корневых нервов может вызвать хроническую боль, онемение и мышечную слабость в руках или ногах. Операция может быть рекомендована, если ваши симптомы не улучшились с помощью физиотерапии или лекарств.
Что такое декомпрессия позвоночника?
Стеноз позвоночного канала часто вызывается возрастными изменениями: артритом, увеличенными суставами, выпуклыми дисками, костными шпорами и утолщением связок (рис. 1). Декомпрессия позвоночника может выполняться в любом месте позвоночника от шеи (шейный отдел) до поясницы (поясничный отдел). Операция проводится через разрез в спинных (задних) мышцах. Пластинчатая пластинка образует заднюю часть позвоночного канала и образует крышу над спинным мозгом.Удаление пластинки и утолщенной связки дает больше места для нервов и позволяет удалить костные шпоры (остеофиты). В зависимости от степени стеноза может быть задействован один позвонок (одноуровневый) или более (многоуровневый).
 Рис. 1. Вид позвонка сверху, показывающий разницу между нормальными каналами (слева) и каналами со стенозом (справа). Стеноз может включать сужение позвоночного канала, корневых нервных каналов, увеличение фасеточных суставов, жесткость связок, выпуклость диска и костные шпоры.Эти артритические изменения защемляют спинной мозг и нервы, вызывая их опухание и воспаление.
Рис. 1. Вид позвонка сверху, показывающий разницу между нормальными каналами (слева) и каналами со стенозом (справа). Стеноз может включать сужение позвоночного канала, корневых нервных каналов, увеличение фасеточных суставов, жесткость связок, выпуклость диска и костные шпоры.Эти артритические изменения защемляют спинной мозг и нервы, вызывая их опухание и воспаление. Существует несколько видов декомпрессионных операций:
В некоторых случаях одновременно может выполняться спондилодез для стабилизации участков позвоночника, подвергшихся ламинэктомии. Fusion использует комбинацию костного трансплантата, винтов и стержней для соединения двух отдельных позвонков в один новый кусок кости. Сплавление сустава предотвращает повторение стеноза позвоночника и может помочь устранить боль от нестабильного позвоночника.
Кто кандидат?
Вы можете быть кандидатом на декомпрессию, если у вас:
Хирургическое решение
Декомпрессионная операция по поводу стеноза позвоночного канала является плановой, за исключением редких случаев синдрома конского хвоста или быстро прогрессирующего неврологического дефицита. Ваш врач может порекомендовать варианты лечения, но только вы можете решить, подходит ли вам операция. Обязательно изучите все риски и преимущества, прежде чем принимать решение. Декомпрессия не излечивает стеноз позвоночника и не устраняет артрит; это только облегчает некоторые симптомы.К сожалению, симптомы могут повторяться по мере продолжения процесса дегенеративного старения, приводящего к стенозу.
Кто выполняет процедуру?
Хирургия позвоночника может выполнить нейрохирург или хирург-ортопед. Многие хирурги-хирурги имеют специальную подготовку по сложной хирургии позвоночника. Спросите своего хирурга об их обучении, особенно если у вас сложный случай или вы перенесли более одной операции на позвоночнике.
Что происходит перед операцией?
Вам могут назначить дооперационные анализы (e.g., анализ крови, электрокардиограмма, рентген грудной клетки) за несколько дней до операции. В кабинете врача вы подпишете формы согласия и заполните документы, чтобы хирург знал вашу историю болезни (аллергии, лекарства / витамины, история кровотечений, реакции на анестезию, предыдущие операции). Вам следует прекратить прием всех нестероидных противовоспалительных препаратов (напросин, адвил, мотрин, нуприн, алев и т. Д.) И антикоагулянтов (кумадин, аспирин и т. Д.) За неделю до операции. Кроме того, откажитесь от курения, жевания табака и употребления алкоголя за неделю до и через 2 недели после операции, поскольку эти действия могут вызвать проблемы с кровотечением.
Пациенты поступают в больницу утром в день операции. После полуночи накануне операции нельзя есть и пить. В руку вводится внутривенная (IV) линия. Анестезиолог объяснит эффекты анестезии и связанные с ней риски.
Что происходит во время операции?
Процедура состоит из семи шагов. Операция обычно длится от 1 до 3 часов.
Шаг 1: подготовьте пациента
Вы лягте на спину на операционный стол и вам сделают анестезию.После того, как вы уснете, вас перевернут на живот, а грудь и бока будут подпирать подушки. Область, где будет сделан разрез, очищена и подготовлена. Если планируется слияние и вы решили использовать собственную кость, область бедра будет подготовлена для получения костного трансплантата. Если вы решили использовать донорскую кость, в разрезе бедра нет необходимости.
Шаг 2: разрез
Разрез кожи делается посередине спины над соответствующими позвонками (рис.2). Длина разреза зависит от того, сколько предстоит ламинэктомия. Сильные мышцы спины разделяются посередине и перемещаются в обе стороны, обнажая пластинки каждого позвонка.
 Рис. 2. Кожный разрез делается посередине спины.
Рис. 2. Кожный разрез делается посередине спины. Шаг 3: ламинэктомия или ламинотомия
После того, как кость обнажена, делается рентген для проверки правильности позвонка.
Ламинэктомия : Хирург удаляет костный остистый отросток.Затем костная пластинка удаляется сверлом или кусачками (рис. 3). Утолщенная желтая связка, которая соединяет пластинки нижнего позвонка с позвонком выше, удаляется. Это повторяется для каждого пораженного позвонка (рис. 4).
 Рис. 3. Мышцы, покрывающие позвонки, отделяются от кости и отводятся в обе стороны. При ламинэктомии удаляется вся пластинка и связка.
Рис. 3. Мышцы, покрывающие позвонки, отделяются от кости и отводятся в обе стороны. При ламинэктомии удаляется вся пластинка и связка.  Рис. 4. При ламинэктомии открывается окно, позволяющее твердой мозговой оболочке (содержащей нервы) снова расширяться в пустом пространстве.Можно удалить несколько пластинок.
Рис. 4. При ламинэктомии открывается окно, позволяющее твердой мозговой оболочке (содержащей нервы) снова расширяться в пустом пространстве.Можно удалить несколько пластинок. Ламинотомия : В некоторых случаях хирург может не захотеть удалить всю защитную костную пластинку. Небольшого открытия пластинки над и под спинным нервом может быть достаточно, чтобы снять компрессию (рис. 5). Ламинотомия может выполняться с одной стороны (односторонняя) или с обеих сторон (двусторонняя) и на нескольких уровнях позвонков.
 Рис. 5. При ламинотомии создается небольшое окно, удаляя кость пластинки сверху и снизу. Остистый отросток не удален.
Рис. 5. При ламинотомии создается небольшое окно, удаляя кость пластинки сверху и снизу. Остистый отросток не удален. Шаг 4: декомпрессия спинного мозга
После удаления пластинки и желтой связки становится видно защитное покрытие спинного мозга (твердой мозговой оболочки). Хирург может аккуратно втянуть защитный мешок спинного мозга и нервного корешка, чтобы удалить костные шпоры и утолщенные связки.
Шаг 5: декомпрессия спинномозгового нерва
Фасеточные суставы, которые находятся непосредственно над нервными корешками, могут быть подрезаны (обрезаны), чтобы освободить место для нервных корешков (рис.6). Этот маневр, называемый фораминотомией, увеличивает нервное отверстие (где спинномозговые нервы выходят из позвоночного канала). Если грыжа межпозвоночного диска вызывает компрессию, хирург выполнит дискэктомию.
 Рис. 6. Фораминотомия удаляет кость, сужающую корневые каналы нервов. Увеличенные фасеточные суставы обрезаются, чтобы уменьшить давление на спинномозговые нервы. Использование малоинвазивного трубчатого ретрактора вызывает меньшее повреждение мышц спины.
Рис. 6. Фораминотомия удаляет кость, сужающую корневые каналы нервов. Увеличенные фасеточные суставы обрезаются, чтобы уменьшить давление на спинномозговые нервы. Использование малоинвазивного трубчатого ретрактора вызывает меньшее повреждение мышц спины. Шаг 6: слияние (при необходимости)
Если у вас нестабильность позвоночника или ламинэктомия нескольких позвонков, может быть проведен слияние.Слияние - это соединение двух позвонков с костным трансплантатом, удерживаемым вместе с помощью таких аппаратных средств, как пластины, стержни, крючки, транспедикулярные винты или клетки. Цель костного трансплантата - соединить позвонки сверху и снизу, чтобы сформировать цельный кусок кости. Есть несколько способов создать фьюжн. Выбор подходящего для вас зависит от вашего собственного выбора и рекомендаций врача.
Самый распространенный тип сращения называется заднебоковым сращением. Самый верхний слой кости на поперечных отростках удаляется сверлом, чтобы создать ложе для роста костного трансплантата.Костный трансплантат, взятый с верхней части бедра, размещается вдоль заднебокового ложа. Хирург может усилить слияние металлическими стержнями и винтами, вставленными в позвонки. Мышцы спины накладываются на костный трансплантат, чтобы удерживать его на месте.
Этап 7: закрытие
Мышечные и кожные разрезы сшиваются швами или скобами.
Что происходит после операции?
Вы проснетесь в зоне послеоперационного восстановления, которая называется PACU.Ваше кровяное давление, частота сердечных сокращений и дыхание будут контролироваться, и ваша боль будет устранена. После пробуждения вас переведут в обычную комнату, где вы повысите уровень активности (сидение на стуле, ходьба). Если у вас был синтез, возможно, потребуется надеть корсет. Через 1-2 дня вас выпишут из больницы и дадут инструкции по выписке.
Инструкции по выписке:
Дискомфорт
Ограничения
Деятельность
Купание / уход за разрезами
Когда звонить врачу
Какие результаты?
Декомпрессивная ламинэктомия успешно снимает боль в ногах у 70% пациентов, позволяя значительно улучшить функцию (способность выполнять нормальные повседневные действия) и заметно снизить уровень боли и дискомфорта [1]. Однако боль в спине не проходит, и 17% пожилых людей нуждаются в другом лечении [2]. Симптомы могут вернуться через несколько лет.
Декомпрессионная ламинотомия помогает облегчить боль в спине (72%) и ногах (86%), а также улучшить способность ходить (88%) [3].Эндоскопическая ламинотомия приводит к меньшей кровопотере, более короткому пребыванию в больнице и меньшему количеству послеоперационных обезболивающих, чем открытая ламинотомия.
Результат операции во многом зависит от вас. Важно сохранять позитивный настрой и старательно выполнять лечебные упражнения. Поддержание веса, соответствующего вашему высота может значительно уменьшить боль. Не ждите, что ваша спина будет как новенькая. Помните, что у вас всегда будет болеть спина, и вам нужно будет использовать правильную осанку и методы подъема, чтобы избежать повторной травмы.
Какие риски?
Ни одна операция не обходится без риска. Общие осложнения любой операции включают кровотечение, инфекцию, образование тромбов и реакции на анестезию. Если спондилодез выполняется одновременно с ламинэктомией, повышается риск осложнений. Следует учитывать следующие риски:
Повреждение нерва или постоянная боль. Любая операция на позвоночнике связана с риском повреждения нервов или спинного мозга.Повреждение может вызвать онемение или даже паралич. Однако наиболее частой причиной стойкой боли является поражение нервов стенозом. Некоторые костные шпоры могут необратимо повредить нерв, делая его невосприимчивым к декомпрессивной операции. В этих случаях облегчение может принести стимуляция спинного мозга или другие методы лечения. Обязательно идите на операцию с реалистичными ожиданиями относительно своей боли. Обсудите свои ожидания со своим врачом.
Позвонки не срастаются. Среди многих причин, по которым позвонки не срастаются, наиболее распространенными являются курение, остеопороз, ожирение и недоедание.Курение, безусловно, является самым большим фактором, препятствующим слиянию. Никотин - это токсин, который подавляет рост костных клеток. Если вы продолжите курить после операции на позвоночнике, вы можете нарушить процесс слияния.
Тромбоз глубоких вен (ТГВ) - потенциально серьезное заболевание, вызываемое образованием тромбов внутри вен ваших ног. Если сгустки вырвутся наружу и попадут в легкие, возникнет риск их коллапса или даже смерти. Однако есть несколько способов лечения или предотвращения ТГВ.Если ваша кровь движется, вероятность ее свертывания снижается, поэтому эффективное лечение - это как можно скорее вытащить вас из постели. Поддерживающий шланг и эластичные чулки предотвращают скопление крови в венах. Также широко используются такие препараты, как аспирин, гепарин, ловенокс или кумадин.
Аппаратный перелом. Металлические винты, стержни и пластины, используемые для стабилизации позвоночника, называются «аппаратными средствами». Оборудование может сдвинуться или сломаться до того, как ваши позвонки полностью срастутся. В этом случае может потребоваться вторая операция для ремонта или замены оборудования.
Миграция костного трансплантата. В редких случаях (от 1 до 2%) костный трансплантат может сместиться из правильного положения между позвонками вскоре после операции. Это более вероятно, если для фиксации костного трансплантата не используются аппаратные средства (пластины и винты). Это также более вероятно, если слияние нескольких позвоночных уровней. В этом случае может потребоваться повторная операция.
Переходный синдром (болезнь соседнего сегмента). Этот синдром возникает, когда позвонки над или под сращением подвергаются дополнительной нагрузке.Дополнительное напряжение может в конечном итоге вызвать дегенерацию соседних позвонков и вызвать боль
Источники и ссылки
Если у вас есть другие вопросы, свяжитесь с Mayfield Brain & Spine по телефону 800-325-7787 или 513-221-1100.
Источники
Ссылки
Spine-Health.com
Spinalstenosis.org
анестезиолог: врач, который специализируется на наблюдении за вашими жизненными функциями во время операции, чтобы вы не чувствовали боли.
кольцо (фиброз кольца): жесткая фиброзная внешняя стенка межпозвонкового диска.
спереди: спереди.
синдром конского хвоста : тупая боль и потеря чувствительности в ягодицах, гениталиях и / или бедрах с нарушением функции мочевого пузыря и кишечника; вызвано сдавлением корешков спинномозговых нервов.
шейный: шейный отдел позвоночника, состоящий из семи позвонков.
декомпрессия : вскрытие или удаление кости для снятия давления и защемления спинномозговых нервов.
дискэктомия: вид операции, при которой удаляется материал грыжи диска, чтобы он больше не раздражал и не давил на нервный корешок.
фасеточные суставы : суставы, расположенные сверху и снизу каждого позвонка, которые соединяют позвонки друг с другом и обеспечивают движение назад.
фораминотомия: хирургическое расширение межпозвонкового отверстия, через которое спинномозговые нервы проходят от спинного мозга к телу.Выполняется для снятия давления и защемления спинномозговых нервов.
fusion : соединение двух отдельных костей в одну для обеспечения устойчивости.
грыжа межпозвоночного диска: состояние, при котором материал диска выступает через стенку диска и раздражает окружающие нервы, вызывая боль.
пластинка: плоские костные пластинки, отходящие от ножек тела позвонка, которые образуют заднюю внешнюю стенку позвоночного канала и защищают спинной мозг.Иногда называют позвоночной дугой.
нестабильность позвоночника : ненормальное движение между двумя позвонками, которое может вызвать боль или повредить спинной мозг и нервы.
позвонок (множественные позвонки): одна из 33 костей, образующих позвоночный столб, они делятся на 7 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 4 копчиковых. Только верхние 24 кости подвижны.
обновлено> 12.2018 Обзор
> Роберт Бохински, доктор медицинских наук, клиника Мэйфилд, Цинциннати, Огайо
Сертифицированная медицинская информация Mayfield материалов написаны и разработаны клиникой Mayfield Clinic.Мы соблюдаем стандарт HONcode в отношении достоверной информации о здоровье. Эта информация не предназначена для замены медицинских рекомендаций вашего поставщика медицинских услуг.
.Все о спинномозговой декомпрессионной терапии
Спинальная декомпрессионная терапия включает в себя растяжение позвоночника с использованием вытяжного стола или аналогичного моторизованного устройства с целью облегчения боли в спине и / или ногах.
Эта процедура называется нехирургической декомпрессионной терапией (в отличие от хирургической декомпрессии позвоночника, такой как ламинэктомия и микродискэктомия).
В этой статье представлен обзор нехирургической декомпрессионной терапии позвоночника и ее роль в лечении боли в пояснице и шее.
Теория декомпрессии позвоночника
Устройства для декомпрессии позвоночника используют тот же основной принцип вытяжения позвоночника, который многие годы предлагают хиропрактики, остеопаты и другие должным образом подготовленные специалисты в области здравоохранения.
Как тракционная, так и декомпрессионная терапия применяются с целью облегчения боли и создания оптимальных условий для заживления выпуклых, дегенерирующих или грыж межпозвоночных дисков.
См. Что такое грыжа межпозвоночного диска, защемленный нерв, выпуклый диск...? и что такое дегенеративная болезнь диска?
Декомпрессия позвоночника - это тип тракционной терапии, применяемой к позвоночнику с целью получения нескольких теоретических преимуществ, включая:
объявление
Клинические доказательства
В то время как фундаментальная теория спинномозговой декомпрессии широко признана действительной, доказательств, подтверждающих ее эффективность, недостаточно.Кроме того, есть некоторые потенциальные риски.
Хотя некоторые исследования, не включающие контрольные группы, пришли к выводу об эффективности декомпрессионной терапии, некоторые из них в целом пришли к выводу, что механизированная декомпрессия позвоночника не лучше фиктивной декомпрессии. [Schimmel JJ, et al. European Spine Journal 18 (12): 1843-50, 2009] Таким образом, недостаточно доказательств того, что декомпрессионная терапия для позвоночника так же эффективна или более эффективна, чем менее дорогие мануальные методы при лечении боли в спине или травмах межпозвоночной грыжи. 2
См. Мануальную физиотерапию для снятия боли
В этой статье:
реклама
Обзор медицинской литературы на сегодняшний день показывает, что в большинстве клинических испытаний, изучающих эффективность спинномозговой декомпрессионной терапии или тракции, не хватало одной или нескольких областей, таких как недостаточное количество субъектов, чтобы сделать статистически достоверный вывод, отсутствие ослепления (пациент или провайдер не осведомлен о назначенном лечении), отсутствие сравнения с группой плацебо (так называемое фиктивно-контролируемое исследование) или отсутствие сравнения с альтернативным лечением. 3 На момент написания этой статьи в рецензируемых медицинских журналах было опубликовано несколько клинических исследований спинальной декомпрессионной терапии.
Список литературы
5 простых упражнений для снятия боли в спине

Каждый день, когда вы стоите или сидите, сила тяжести воздействует на ваш позвоночник, сжимая диски в спине, нагружая связки и оказывая давление на твои нервы.
Со временем компрессия позвоночника может привести к боли в верхней и нижней части спины, боли в шее, жесткости плеч и шеи и связанных с позвоночником состояний, таких как спондилез и защемление нервов .
Сдавление позвоночника - основная причина боли в спине.К счастью, решение на удивление простое.
Вы можете отменить компрессию позвоночника с помощью декомпрессионной терапии, не выходя из дома.
В этой статье я покажу вам пять простых домашних упражнений по декомпрессии позвоночника, которые помогут вам почувствовать себя лучше в кратчайшие сроки.
Во-первых, я хочу рассказать вам немного о декомпрессии позвоночника и почему она так хорошо помогает при болях в спине.
Содержание статьи:
Что такое декомпрессионная терапия позвоночника?
Целью декомпрессионной терапии позвоночника является противодействие естественным силам тяжести.
Когда вы декомпрессируете позвоночник, вы увеличиваете расстояние между позвонками, расслабляя давление на диски, связки и нервные корешки.
Увеличение внутрипозвоночного пространства означает уменьшение давления на нервные корешки, что означает меньшую боль в спине и меньшую вероятность повреждения нервных корешков.
Другие преимущества включают:
Одним из самых популярных методов декомпрессии позвоночника является инверсия терапия с использованием стола инверсии , , который позволяет вам висеть вверх ногами (или почти вверх ногами) и использует вес собственного тела для растяжения позвоночника.
А для некоторых это отличный способ.
Достаточно взглянуть на исследование:
Исследование, проведенное в Архиве физической медицины и реабилитации, показало, что перевернутое положение в течение коротких периодов времени значительно увеличивало длину позвоночника и снижало активность ЭМГ (указывающую на количество мышечной боли у участников) на 35% - всего через 10 секунд после переворота. [i]
Исследование 175 человек, которые испытывали настолько сильную боль в спине, что они не могли работать, показало, что после всего 8 процедур инверсии почти 89% смогли вернуться к своей работе на полную ставку.Сообщалось об улучшении различных состояний, включая спондилолистез, грыжу или выпуклость межпозвоночных дисков, поясничный остеоартрит с радикулитом и другие. [ii]
Исследование 1985 г., посвященное влиянию тракции (инверсии) под действием силы тяжести, показало, что терапия вызывает значительное внутрипозвоночное разделение в поясничном отделе позвоночника. Исследователи пришли к выводу: «Если увеличение межпозвонковых размеров играет определенную роль в облегчении синдрома поясницы, то вытяжение с помощью силы тяжести может быть эффективным методом лечения этого состояния.” [iii]
Предварительное исследование, проведенное в Университете Нью-Касл, показало, что пациенты, которым сказали, что им нужна операция на седалищном суставе, которые выполняли инверсионную терапию, на 70,5% реже нуждались в операции на спине. [iv]
Если у вас хорошая физическая форма и гибкость, вы можете попробовать инверсионную терапию дома, просто повиснув вверх ногами на перекладине для подтягиваний.
Но я рекомендую не это.
Большинство из нас старше «определенного возраста» предпочитают более «комфортный» метод инверсионной терапии.
Инверсионные стулья и инверсионные столы - более безопасный и мягкий вариант.
Вам НЕ нужно находиться в полностью перевернутом положении, чтобы получить пользу от инверсионной терапии, и мы рекомендуем стол или стул, которые позволят вам контролировать степень инверсии.
Мы протестировали множество инверсионных устройств здесь, в HBI, и мы настоятельно рекомендуем Seated InLine Inversion System . (Просто нажмите здесь, чтобы узнать об этом больше, а также мои предложения по началу работы.
Инверсионная терапия действительно работает.
Но это не для всех.
Некоторым людям неудобно находиться в крайнем перевернутом положении. В редких случаях это может привести к возникновению или обострению боли в суставах.
Ниже я научу вас, как расслабить позвоночник в домашних условиях, используя безопасные альтернативы, которые также хорошо работают при болях в спине. 
1. Декомпрессия позвоночника стоя
Этот метод возник в древнем Китае.Он растягивает позвоночник, снимает напряжение и освобождает нервы от обременений.
Выпрямляет подвывих позвоночника, снимает сдавление нервов и расслабляет параспинальные мышцы.
Как это сделать:
Повторите этот процесс девять раз
2. Колени к груди на спине
Это упражнение на декомпрессию позвоночника удлинит ваш позвоночник на полу. Это также позволяет вам массировать спину, используя пол, раскачиваясь вперед и назад в этом положении.
Вот как это сделать:
3. Поза кошки / поза коровы
Позы кошки и коровы - это простые позы йоги, которые растягивают позвоночник.Вы будете чередовать их.
Вот как это сделать:
4. Поза ребенка
Поза ребенка - это то, что в йоге известно как нейтральная поза или поза отдыха. Это особенно хорошо для декомпрессии поясницы.
Вот как это сделать:
Эти упражнения - отличный способ практиковать декомпрессию позвоночника дома.

Примечание редактора: эта статья проверена yy Dr. Br
.Спинальная декомпрессионная терапия дома

Что такое Спинальная декомпрессия ?
Большую часть жизни мы проводим под действием силы тяжести, как в сидячем, так и в стоячем положении, что вызывает сжимающие силы на позвоночник.
Со временем эти эффекты могут накапливаться и в конечном итоге вызывать проблемы с осанкой, боли в пояснице, боли в шее и многое другое.
Декомпрессия позвоночника может обратить этот эффект, мягко создавая пространство между костями позвоночника, обращая вспять ежедневное воздействие силы тяжести на позвоночник.[8] Эту декомпрессию можно выполнить с помощью врача, тренажера или с помощью простых домашних упражнений, которые мы покажем вам ниже.
Преимущества декомпрессии позвоночника
Стоит ли делать это дома?
Клинически, пациенты, которые, как мы видели, получают наибольшую пользу от декомпрессии позвоночника, - это пациенты, у которых боль в пояснице возникает из-за неправильной осанки, а также у пациентов с болью в пояснице, которая распространяется по ноге.Кроме того, это может быть полезно, если у вас боль в пояснице, связанная с онемением или покалыванием в ноге.
Что говорится в текущем исследовании?
Недостатки / противопоказания
Если вам поставили какой-либо из следующих диагнозов, проконсультируйтесь с врачом перед выполнением декомпрессии позвоночника самостоятельно: [3]
Как сделать декомпрессию позвоночника в домашних условиях
Мы снова начнем с того, что не все эти упражнения подходят всем.Если эти предложения по упражнениям вызывают усиление боли или усиление симптомов в ногах или руках, вам следует немедленно прекратить упражнение.
1. Растяжка сверху

• Начните с того, что встаньте прямо, ноги на ширине плеч
• Сложите пальцы, поднимите руки над головой, полностью выпрямив локти
• Затем потянитесь к потолку и удерживайте растяжку 20-30 секунд
• Повторите 4 -5x, несколько раз в день
2.Барная стойка

• Вы можете использовать перекладину для подтягиваний, прочное игровое оборудование или любую прочную высокую перекладину, которая есть у вас под рукой.
• Потянитесь вверх и возьмитесь за перекладину (возможно, вам придется сделать небольшой шаг, если до нее слишком трудно дотянуться).
• Медленно начинайте висеть на перекладине, позволяя все больше и больше веса вашего тела висеть.
• Снова попробуйте расслабиться в этом положении и сделать несколько глубоких вдохов.
• Задержитесь на 20-30 секунд или как вам удобно.
• Повторяйте 2-3 раза несколько раз в день.
• Если у вас болит плечо, не выполняйте его.
3. Стрейч для кухонной мойки

• Начните с поиска прочной поверхности, за которую можно держаться. Обычно пациенты делают это у кухонной раковины.
• Держась за поверхность, медленно откиньтесь назад и полностью выпрямите локти.
• В этот момент вы должны откинуть весь свой вес назад.
• Оставайтесь в этом положении на 20-30 секунд, сделайте глубокий вдох и попытайтесь расслабиться в этом положении.
• Повторяйте 2-3 раза столько, сколько нужно в течение дня.
4. Молитвенная протяжка

• Встаньте на четвереньки.
• Сядьте так, чтобы ягодица касалась пяток.
• Затем вытяните обе руки перед собой на полу и расслабьтесь в этом положении.
• Удерживайте здесь 10 секунд.
• Повторите те же шаги, но теперь слегка вытяните руки влево, а затем чуть вправо (удерживая по 10 секунд в каждом положении).
• Повторите каждое направление (вперед, влево, вправо) по 3 раза.
5. Cat Cow Stretch

• Начните с того, что встаньте на четвереньки.
• Убедитесь, что ваши колени находятся прямо под бедрами, а руки - прямо под плечами.
• Медленно выгните спину (как «сердитый кот») как можно дальше. опуская голову к полу (как будто вы пытаетесь смотреть на свои колени)
• Вернитесь в исходное положение, затем позвольте спине опуститься к полу, глядя вверх к потолку
• Повторите 20-30 раз, несколько раз в день
6.Позиционная декомпрессия: лежа на спине ногами на стуле

Это не столько упражнение, сколько положение, которое я часто предлагаю пациентам принимать, если они испытывают сильную боль и не могут облегчить ее другими методами. Хотя это не настоящая декомпрессия, она все же снимет некоторую нагрузку с поясничной области.
• Начните с того, что встаньте на пол (если вы чувствуете себя комфортно)
• Поставьте стул рядом с собой
• Лягте на спину и поставьте нижние ноги на стул, так чтобы край стула находился на задней части колен .
• Расслабьтесь в этой позе не менее 5 минут, но вы можете оставаться здесь, пока чувствуете себя комфортно.
7. Инверсионный стол
Хотя инверсионные таблицы являются вариантом декомпрессии позвоночника, следует отметить, что практически нет доказательств, подтверждающих эффективность этих таблиц. [6] Я также не видел, чтобы многие из моих пациентов успешно использовали эти таблицы, поэтому я не могу их настоятельно рекомендовать.
Лучший совет: если вы пытаетесь использовать такую таблицу и чувствуете, что она ничего не делает для вас, не используйте ее.Если вы им пользуетесь и это действительно помогает, то продолжайте использовать.
НЕ СЛЕДУЕТ использовать инверсионный стол, если у вас есть:
• Проблемы с контролем артериального давления (неконтролируемое высокое артериальное давление, ортостатическая гипотензия)
• Грыжа
• Глаукома
• Головокружение
• Остеопороз, переломы костей
• Артериальная недостаточность ног
• Сердечно-сосудистые проблемы
Как использовать:
• Следуйте инструкциям для вашего индивидуального стола.
• В общем, убедитесь, что ваши ступни / ноги полностью закреплены, затем медленно начните наклонять стол назад.
• Продолжайте наклоняться назад, насколько это допустимо, затем удерживайте это положение так долго, насколько это удобно.
• Нацельтесь на 5-10 минут, однако в это время вам могут потребоваться перерывы для отдыха.
• Если вы чувствуете сильное головокружение или головокружение, не используйте стол.
Также попробуйте самомассаж!
Ознакомьтесь с этими 9 техниками самомассажа
Источники:[1] Кан Дж., Чон Д., Чой Х. Влияние декомпрессии позвоночника на активность поясничных мышц и высоту диска у пациентов с грыжей межпозвонкового диска.J Phys Ther Sci. 2016; 28 (11): 3125-3130. DOI: 10.1589 / jpts.28.3125
[2] Теккерей А., Фриц Дж., Чайлдс Дж., Бреннан Г. Эффективность механического вытяжения среди подгрупп пациентов с болями в пояснице и ногах: рандомизированное исследование. Журнал ортопедии и спортивной физиотерапии. 2016; 46 (3): 144-154. DOI: 10.2519 / jospt.2016.6238
[3] Сондерс Х. Поясничное вытяжение. Журнал ортопедии и спортивной физиотерапии. 1979; 1 (1): 36-45. DOI: 10.2519 / jospt.1979.1.1.36
[5] Месарош Т., Олсон Р., Кулиг К., Крейтон Д., Чарнецки Э. Влияние вытяжения 10%, 30% и 60% веса тела на тест подъема прямой ноги у пациентов с симптомами боли в пояснице. Журнал ортопедии и спортивной физиотерапии. 2000; 30 (10): 595-601. DOI: 10.2519 / jospt.2000.30.10.595
[6] Прасад К., Грегсон Б., Харгривз Г., Бирнс Т., Уинберн П., Менделов А.Инверсионная терапия у пациентов с чисто одноуровневой дискогенной болезнью поясницы: пилотное рандомизированное исследование. Disabil Rehabil. 2012; 34 (17): 1473-1480. DOI: 10.3109 / 09638288.2011.647231
[7] Апфель С., Чакмаккая О., Мартин В. и др. Восстановление высоты диска с помощью безоперационной декомпрессии позвоночника связано со снижением дискогенной боли в пояснице: ретроспективное когортное исследование. BMC Musculoskelet Disord. 2010; 11 (1). DOI: 10.1186 / 1471-2474-11-155
[8] Рейли Т., Тиррелл А., Труп Дж.Циркадные вариации человеческого роста. Chronobiol Int. 1984; 1 (2): 121-126. DOI: 10.3109 / 07420528409059129
Получила докторскую степень по физиотерапии в Университете Рутгерса в 2016 году. После окончания университета она в основном занимается амбулаторной ортопедией. Она говорит: «Я считаю, что если вы можете двигаться свободно и без боли на протяжении всей жизни, вы сможете жить полной жизнью. Как сертифицированный специалист по силовым и условным тренировкам и тренер по кроссфиту, я считаю, что физические способности напрямую связаны с качеством жизни.”
Co Авторы:
доктор Джулианна Пэйтон получил свою докторскую степень в области физической терапии в A.T Еще университета в Аризоне, и имеет обширный опыт с хронической болью, осанки и опорно-двигательного аппарата здоровья.
.Спинальная хирургия - декомпрессия позвоночника
КАК ДЕЙСТВУЕТ СПИНАЛЬНАЯ ДЕКОМПРЕССИЯ?

Процедуры декомпрессии позвоночника создают больше пространства для нерва, снимая давление и уменьшая боль.
Сунь соломинку в кулак. Теперь сожмите. Вы заметите, что через соломинку проходит не так много материала. По сути, это то, что происходит в позвоночнике при защемлении нерва. Ваш спинной мозг или нервы (соломинка) сдавливаются из-за удара костной ткани / материала диска.
Декомпрессия - это хирургическая процедура для снятия давления и облегчения боли, вызванной этим ударом. Небольшая часть кости над нервным корешком, называемая пластинкой, и / или дисковый материал из-под нервного корешка удаляется, чтобы дать нерву больше места.
Узнайте больше об основных состояниях, которые могут привести к защемлению нерва.
.