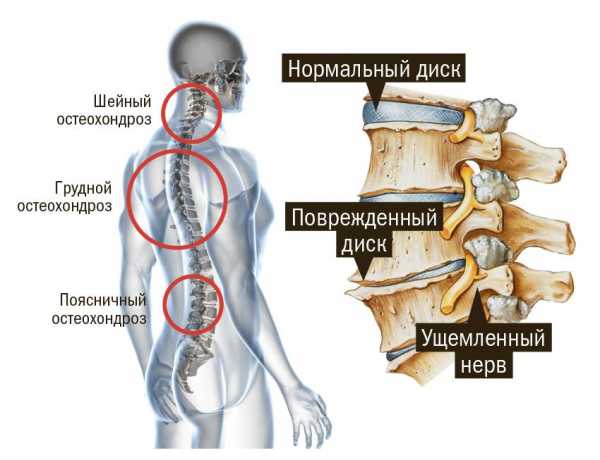
Как долго длится обострение остеохондроза
Приступ острого хондроза - 5 причин и сроки обострение, как лучше лечить?
Острый хондроз связан с появлением патологических изменений в межпозвонковых дисках. Это коварное заболевание, отличающееся слабо выраженными симптомами, из-за чего может незаметно приобрести запущенный характер. Что такое острый хондроз, особенно хорошо знакомо тем, кто уже перешагнул 55-летний рубеж. Однако случается, что признаки болезни обнаруживаются и у совсем молодых людей.

Причины
Состояние межпозвонковых дисков зависит от многих факторов, поэтому причины обострения остеохондроза могут быть самые разные. Чаще всего болезнь бывает вызвана чрезмерной нагрузкой на позвоночник, смещением центра тяжести, недостаточным питанием тканей. Последнее связано с возрастными изменениями, когда уменьшается эластичность межпозвонковых дисков, что ведет к ухудшению амортизирующей функции.
Остеохондроз может обостриться и по другим причинам. Среди них:
- врожденная деформация позвоночника.
- Излишний вес.
- Наличие воспалительных процессов.
- Гормональный дисбаланс, возникающий на фоне менопаузы, сахарного диабета, гипотериоза, тиреотоксикоза.
- Недостаток физической активности. Длительное нахождение в определенной позе во время работы.
Факторы провоцирующие осложнения
Приступы заболевания нередко возникают по причинам, которые, на первый взгляд, не представляют серьезной опасности.
К факторам, способным спровоцировать обострение поясничного остеохондроза, относятся: переохлаждение, подъем тяжелых предметов, перенесенный стресс, эмоциональные перегрузки.
Одной из причин является массаж, сделанный неспециалистом или во время воспаления. Обострение нередко наступает при изменении погодных условий, смене сезонов. Весной боль возникает чаще в области грудной клетки, зимой болит поясничный отдел.
Причиной заболевания может стать инфекция, вызывающая воспаление нервных окончаний.
Провоцирует развитие болезни злоупотребление алкоголя – человек не всегда контролирует движения, падает из-за нарушения координации.
Обострение остеохондроза возникает при посещении сауны, бани. Под действием высокой температуры костная и хрящевая ткань воспаляется, что вызывает приступ сильной боли.
Сколько длится обострение?
Как долго продолжается обострение, зависит от разных факторов. Одним из них является сезонность. Когда погода холодная, болезнь длится дольше. Большое значение имеют и индивидуальные особенности больного, степень патологии, качество лечения.
Врачи определяют следующие сроки сколько длится обострение остеохондроза в среднем:
- выраженные симптомы проявляются в течение 2–5 дней.
- Ощущение дискомфорта наблюдается около 2–3 недель.
Весь период может занимать от 2 дней до 2 недель.
Симптоматика
Симптомы обострения остеохондроза доставляют человеку серьезный дискомфорт. Независимо от локализации патологического процесса, первые признаки начинают проявляться возникновением сильных болей, сопровождающихся повышением температуры тела. Поражение двигательных, чувствительных, вегетативных волокон вызывает соответствующие расстройства. Нарушается прохождение нервных импульсов. Характерные симптомы определяются видом остеохондроза.

Шейный отдел
Симптомы острого хондроза шейного отдела доставляют немало неприятностей. Боль усиливается, становится более резкой и приобретает длительный характер. При малейшем повороте головы она пронизывает все тело. Часто при патологии шейных позвонков больные жалуются на головные боли. Они сопровождаются тошнотой, рвотой, общей слабостью. Иногда боль отдает в руки, плечи. Характерным симптомом шейного хондроза является шум в ушах, вызванный нарушением кровообращения. Больной ощущает повышенную чувствительность к звукам, что мешает как следует отдохнуть.
Грудной хондроз
Обострение грудного остеохондроза связано с развитием дегенеративных процессов, в результате которых в хрящевой и костной ткани происходят патологические изменения. Игнорирование первых признаков заболевания и отсутствие лечения может привести к таким осложнениям, как пневмосклероз, атеросклероз, появление злокачественных образований.
Основные симптомы обостренного остеохондроза грудного отдела:
- сильные боли в грудной клетке, возникающие при поднятии рук, наклонах туловища.
- Нарушение чувствительности
- Чувство сдавливания при вдохе и выдохе.
- Тупая боль в области лопаток.
- Нарушения функции органов пищеварения.
- Шелушение кожи, ломкость ногтей, связанные с нарушением сосудистой системы.
- Межреберная невралгия.
Боль при грудном остеохондрозе может быть двух видов – дорсалгия и дорсаго. Дорсалгия представляет собой длительные болевые ощущения в области поражения. Дорсаго – это приступообразная боль острого характера.
Поясничный отдел
Обычно на начальной стадии заболевания симптомы выражены слабо, поэтому на небольшую боль в области позвоночника не обращают внимания. Заболевание обнаруживается в тот момент, когда возникает острый приступ остеохондроза.
Возникает синдром, имеющий разный характер:
- люмбаго – резкая боль, которая вынуждает находиться во время приступа согнувшись.
- Ишиас – боль иррадирует на ягодицы, нижние конечности. При этом страдает седалищный нерв.
- Люмбоишиалгия, когда прострел в спине сочетается с симптомами ишиаса.
Острый остеохондроз поясничного отдела отличается внезапным началом. Обычно возникает после чрезмерных физических нагрузок, переохлаждения. При обнаружении первых признаков обострения необходимо посетить врача. Переход болезни в 3-4 стадию может оказать разрушающее воздействие на организм.
Диагностика
Во время первичного осмотра врач выявляет локализацию, особенности болевых ощущений. Ощупывая пораженный участок, определяет расстояние между позвонками.
Чтобы диагностировать острый остеохондроз, в качестве дополнительного обследования может быть назначена рентгенография. Этот метод помогает увидеть патологию межпозвонковых дисков, разросшиеся остеофиты. Обнаружить даже незначительные нарушения удается с помощью компьютерной томографии. При подозрении на протрузию, опухоль или межпозвонковую грыжу используют МРТ – магнитно-резонансную томографию.
Особенности лечения
Что делать, когда случился приступ остеохондроза? Сначала нужно вызвать врача и принять удобную позу, чтобы максимально уменьшить болевой синдром. Притрагиваться к позвоночнику во время приступа запрещается. До прихода врача можно принять обезболивающий препарат.
Лечение при обострении остеохондроза преследует следующие цели:
- улучшение кровоснабжения пораженного участка.
- Избавление от боли.
- Укрепление мышечного корсета.
- Предотвращение развития патологического процесса.
- Восстановление межпозвонковых дисков.

Курс терапии включает медикаментозное лечение, физиотерапевтические процедуры, лечебную гимнастику. Дополнением к нему служит народная медицина. При запущенных случаях может потребоваться оперативное вмешательство.
Медикаментозная терапия
Во время лечения острого хондроза больному показан постельный режим. Медикаментозная терапия включает использование лекарственных препаратов как внутрь, так и наружно. Их подбирает врач, ориентируясь на стадию заболевания, индивидуальные особенности пациента и симптоматику.
Противовоспалительные препараты
Назначаются при вертеброгенной боли в области позвоночника, быстро устраняя неприятный симптом и снимая отечность. Выпускаются лекарственные средства в форме таблеток, растворов для инъекций, а также гелей и мазей. Это позволяет одновременно воздействовать с разных сторон на проблемный участок. Несмотря на положительное действие нестероидных противовоспалительных средств, они имеют побочные действия. Поэтому противопоказаны людям с язвенной болезнью, желудочными кровотечениями.
Анальгетики
Как лечить острый хондроз, когда нестероидные противовоспалительные препараты не способны устранить болевой синдром? На помощь приходят анальгетики. Для снятия боли могут применяться анестетики (лидокаин, новокаин). Блокады с их использованием особенно эффективны с добавлением глюкокортикостероидов.
Миорелаксанты
Снять мышечное напряжение, уменьшить сдавливание нервных корешков помогают миорелаксанты, такие как Сирдалуд, Мидокалм, Тизалуд. Сначала делают внутримышечные инъекции, затем переходят на терапию с приемом таблеток.
Хондропротекторы
Препараты, в составе которых присутствует хондроитин, способствуют восстановлению хрящевой ткани. Их прием позволяет возобновить функцию межпозвоночных дисков, предотвращая развитие патологии. Наиболее популярны следующие хондопротекторы: Дона, Терафлекс. Алфлутоп, Структум, Мукосат. Эффект наблюдается только при длительном применении – курс длится 3–4 месяца.
Физиотерапия
Основная цель физиотерапевтических процедур – улучшить состояние тканей и органов, нормализовать микроциркуляцию, устранить болевой синдром, купировать воспалительный процесс и отечность, стимулировать работу мышц, повысить двигательную активность.
Лечение обострения остеохондроза с помощью физиотерапии может проводиться на любой стадии заболевания. Воздействие осуществляется непосредственно на пораженный участок, при этом окружающие ткани, внутренние органы не затрагиваются. Прежде чем приступать к процедурам при обострении остеохондроза, нужно знать, как снять приступ острой боли с помощью лекарственных препаратов.
Только после снятия выраженного болевого синдрома можно использовать следующие виды физиотерапии:
- электрофорез;
- дарсонваль;
- ультрафиолетовое облучение;
- электромагнитная терапия;
- лазеротерапия;
- вибрационное воздействие;
- иглоукалывание.
Противопоказанием для подобных процедур служит наличие злокачественных образований, повреждения кожных покровов, психические расстройства.
Массаж
При выполнении массажа во время обострения остеохондроза необходимо действовать очень осторожно. Воздействие на область воспаления должно быть мягким, с использованием обезболивающих средств – мазей, гелей. После процедуры больному нужно обеспечить покой. Хороший эффект в лечении при обострении остеохондроза поясничного отдела, шейного или грудного дает точечный и сегментарный массаж в сочетании с методами релаксации.
Продолжительность процедуры не должна превышать 20 минут. Массаж позволяет активизировать кровообращение, способствует насыщению тканей кислородом, устраняет застойные процессы.
Лечебная гимнастика
Лечение остеохондроза в острый период должно быть комплексным. Терапевтический курс обязательно включает такой метод, как лечебная гимнастика. Физические упражнения, выполняемые под контролем специалиста, способствуют восстановлению межпозвонковых дисков, повышая давление внутри них, растягивая соединительную и мышечную ткань в очаге поражения. Проводятся они в медленном темпе и только в промежутках между болевыми приступами, при этом нагрузку на позвоночник нужно максимально снизить. Во время обострения остеохондроза противопоказаны упражнения на сгибание-разгибание больной части позвоночника. Занятия должны быть регулярными и проводиться по 2–3 раза в день. Лечебный эффект будет выше, когда комплекс упражнений сочетается с другими терапевтическими методами.
Рефлексотерапия
Одним из самых популярных методов, помогающих снять приступ остеохондроза, является иглоукалывание.
После проведения процедуры наблюдаются следующие результаты:
- повышается выработка вещества, оказывающего обезболивающий эффект.
- Кортизол, выбрасываемый в кровь при иглоукалывании, успешно справляется с воспалительным процессом.
- Улучшается микроциркуляция, кровоснабжение пораженного отдела позвоночника.
- Снижается отечность.

Сочетание рефлексотерапии с приемом медикаментозных препаратов помогает сделать процесс лечения остеохондроза более эффективным.
Народная медицина
При обострении остеохондроза хорошо помогают народные средства.
Самые популярные рецепты:
- пихтовое масло, свиной жир, скипидар, взятые в равной пропорции, хорошенько смешать. Использовать полученную мазь для натираний больных участков. Перед нанесением состава приложить к ним мешочек с разогретой солью. После процедуры больно место еще раз прогреть и лечь в постель.
- Смешать 250 мл медицинской желчи камфорным спиртом (160 мл), добавить столовую ложку красного перца. Настаивать одну неделю в темном месте. Использовать для компресса Смочить в растительном масле кусочек ткани, приложить на больной участок и поверх нанести полученный состав. Накрыть полиэтиленовой пленкой и обмотать сверху теплым шарфом. Время выдержки компресса – 2 часа. Обычно уже после двух таких процедур боль в позвоночнике проходит.
Прежде чем использовать любое народное средство, необходимо проконсультироваться с врачом.
Хирургическое вмешательство
Если консервативное лечение не дает положительного результата и приступы остеохондроза продолжаются, может потребоваться хирургическое вмешательство. Операция сводится к ликвидации части хрящевой ткани, превышающей анатомические нормы. Иногда требуется замена межпозвонкового диска на искусственный.
Противопоказания в период обострения
Чтобы не допустить разрушения хрящевой и костной ткани, при обострении хондроза запрещается:
- курить. Табачный дым, попадая в кровь, провоцирует патологические процессы в позвоночнике.
- Делать массаж, если имеются заболевания кровеносной, дыхательной системы, органов ЖКТ, психические расстройства.
- Выполнять физические упражнения при наличии травм, опухолей, гематом.
Перед использованием любого метода, направленного на лечение остеохондроза в стадии обострения, необходимо получить одобрение врача.
Видео
Здоровье. Хондроз.
Меры профилактики
Лучший способ не допустить возникновения острого этапа заболевания – заниматься профилактикой и своевременным лечением остеохондроза. Для этого требуется выполнять ежедневно физические упражнения, следить за осанкой, беречься от переохлаждения, полноценно питаться. Спать рекомендуется на жесткой поверхности. При малейших болях в области позвоночника нужно показаться врачу.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
Обострение остеохондроза - симптомы

Если происходит обострение остеохондроза, то человек начинает чувствовать сильные болевые ощущения. При патологии начинается разрушение межпозвоночных дисков. Заболевание возникает не только в пожилом возрасте, но и у молодых людей.
Не стоит ждать пока остеохондроз обостриться, лучше всего будет сразу сходить на прием к врачу. Он поможет найти причину возникновения заболевания и направит на обследование. Не стоит заниматься самолечением, так как остеохондроз имеет серьезные осложнения.
Основные причины
Приступ остеохондроза может возникнуть из-за разных причин. Сложно найти точный фактор почему возникает обострение заболевания. Могут быть, как физические перенапряжения, так и эмоциональные.

Причины обострения остеохондроза:
- Смена климата может вызывать обострение заболевания. Межпозвоночные диски легко поддаются атмосферному влиянию. Чаще всего грудной отдел страдает весной, а вот зимой происходит обострение поясничного остеохондроза.
- Неправильные массажные процедуры могут вызывать сильную боль. Массаж, который делал не профессионал может нанести вред больному. Делать массаж при обострении нужно очень аккуратно, и только доверять это квалификационному специалисту.
- Стрессовые ситуации могут ухудшить состояние больного и спровоцировать обострение.
- Спиртные напитки могут вызвать приступ остеохондроза, ведь алкоголь очень негативно влияет на весь организм.
- Менструальный цикл в это период происходит снижение эстрогенов у девушек, а они отвечают за костную ткань.
- Переохлаждение может влиять на обострение заболевания. Даже простуда может спровоцировать приступ остеохондроза.
- Физические перенапряжение могут быть инициатором обострения. Достаточно будет сделать всего лишь резкое и неправильное движение.
Чтобы не допускать обострение патологии необходимо не допускать стрессовых ситуаций. Не употреблять алкогольные напитки и не перенапрягаться. Если возник приступ нужно не раздумывая обращаться в медицинское учреждение. Данное заболевание имеет ряд неприятных и даже серьезных осложнений.
Обострение остеохондроза шейного отдела
При обострение шейного остеохондроза болевой синдром возникает в шее, она может отдавать в спину, плечо и в грудь. Если возникает сильный приступ остеохондроза, то больной может ощущать онемения лица, ему трудно двигать рукой. Может чувствовать неприятное покалывание, мурашки. Если поражена позвоночная артерия, то боль может быть в висках, затылке и над бровью.

Болевые ощущения жгучие и терпеть практически невозможно. Хуже может становится, если человек нагибает или поворачивает шею, при кашле и сразу же после сна. Приступ шейного остеохондроза может быть похожий со стенокардией. В любом случае придется сходить на прием к врачу, он сможет установить точную причину.
Обострение остеохондроза грудного отдела
Обострение грудного остеохондроза проявляется в виде сильной боли в спине и боку. Через время болевые ощущения могут быть ноющего характера. Если не начать вовремя лечение, то боль может оставаться даже месяцами. Неприятные ощущения могут быть еще больше при кашле, чихании, в ночное время, при ходьбе. Также если больной делает глубокий вдох или смена атмосферного давления.
Если произошло поражение верхних грудных позвонков, то болевой синдром может отдавать в лопатки, плечевой сустав, грудь, область живота. Если нарушены нижние грудные позвонки, то это вызывает сбой в органах таза. Сколько длится обострение остеохондроза зависит от того какое время года.

В холодный период приступ может длиться дольше. Если симптомы обострения остеохондроза сильные, то это может длиться около 5 дней. Если болевые ощущения в голове, то это может длиться три недели. В среднем обычное обострение может быть примерно месяц.
Обострение поясничного остеохондроза
Обострение поясничного остеохондроза может сопровождаться интенсивными болями, которая отдает во внутреннюю часть бедра. Часто происходит так, что больной слабо чувствует в области паха. Может быть сильная и стреляющая боль в седалищном нерве. В редких случаях могут отказать нижние конечности.
Заболевание может привести к тому, что произойдет недержание кала и мочи, запоры, сбой в менструации. Больной может начать хромать и частично может быть нарушение подвижности.
Существует три вида боли при обострении поясничного остеохондроза. Люмбаго, это острые болевые ощущения происходят из-за того, что пациент поднимал тяжести и делал резкие движения. Добавляется и жгучая боль и больной даже не может разогнуться. Люмбалгия сопровождается болевыми ощущениями нарастающего характера. Болевой синдром с самого начала не такой сильный и ноющий, но потом становится невыносимым.

Обострение может спровоцировать, если человек будет сидеть долгое время без спинки, а также при сильных физических нагрузках. Люмбоишиалгия может произойти из-за того, что долгое время возникает мышечный спазм. У человека наблюдаются парезы нижних конечностей и болевые ощущения в области таза и паха. Чтобы унять боль нужно эффективное лечение обострения остеохондроза поясничного отдела.
Диагностика
Если у человека возникает приступ остеохондроза, тогда ему важно сразу сходить к специалисту. Не нужно в домашних условиях лечить болезнь до тех пор, пока точно не будет поставлен диагноз. Ведь позвоночник является важным органом, поэтому любые отклонения могут крайне негативно сказаться на его здоровье. Нужно сходить в больницу, и уже там человеку помогут пройти обследования и узнать свой диагноз.
Почти во всех случаях людей направляют на рентген. Естественно, важно убедиться в отсутствии противопоказаний, и при их наличии во время приступа остеохондроза используются другие исследования. Если же рентгенография разрешена, тогда уже её можно смело делать. Она хоть и не полезна для людей, но зато является очень информативной.

На снимке можно будет увидеть обострение остеохондроза поясничного отдела, лечение будет назначаться в зависимости от ситуации. Определяется стадия болезни и масштабность произошедших в организме разрушений. Также учитывается возраст пациента, наличие хронических болезней и его общее самочувствие.
Для диагностики также используется МРТ, данное исследование нужно для того, чтобы с разных ракурсов оценить состояние позвоночника. Это исследование более безопасное для самочувствия человека. Его назначают даже беременным женщинам, если они находятся на 2 и 3 триместре.
На первом триместре оно не рекомендовано, потому как не ясно, как влияет на плод. На МРТ можно увидеть мелкие структуры позвоночника, а также полноценно оценить его состояние. Именно поэтому, Если нет противопоказаний, тогда стоит пройти это исследование.
МРТ не делают для людей, которые страдают от клаустрофобии и имеют иные психические расстройства. Также могут не применять для детей, которые не способны спокойно лежать на протяжении всего исследования. Процедура не рекомендована для граждан, у которых внутри имеются металлические имплантаты. Они плохо взаимодействуют с магнитным полем.
Также человека могут направить на КТ, если начался приступ остеохондроза. Компьютерная томография тоже позволяет полноценно оценить состояние позвоночника. При этом она безопасна для здоровья и имеет малое количество противопоказаний. Врач уже посмотрит снимки и поймёт, действительно ли у человека обострение поясничного остеохондроза. Возможно, дело приходится иметь с другой болезнью.

Дополнительно могут назначить общий анализ крови, чтобы в целом оценить состояние человека. При этом именно вышеуказанные методы позволяют получить больше всего информации о состоянии человека. Не нужно ожидать, пока болезнь начнёт быстро развиваться. Чем раньше человек начнёт лечение, тем больше будет шансов выздороветь.
Лечение
Чтобы было правильное и комплексное лечение нужно обратиться к врачу. Он назначит эффективное обследование, чтобы найти причину заболевания. Пропишет лекарственные препараты, массажные процедуры, лечебную гимнастику.
При обострении назначают следующие препараты:
- обезболивающие средства такие как: Анальгин, Кеторол, Диклофенак;
- хондропротекторы применяются они долгое время и для того, чтобы восстановить хрящевую ткань;
- миорелаксанты такие как: Финлепсин, Мидокалм помогает убрать мышечный спазм;
- ноотропные препараты Тиоцетам и Аминалон;
- сосудорасширяющие средства Бетасерк, Винпоцетин;
- витамины D такие как: Нейровитан, Мильгамма.

Лечение можно проводить, как в домашних условиях, так стационаре. Всё зависит от того насколько будут сильные симптомы и какие осложнения. Решать будет это только специалист. Врач может отправить на точечные массажные процедуры и так далее. Если не придерживаться рекомендаций специалиста, то это приведет к серьезным последствиям.
Нужно знать, что при обострении грудного остеохондроза и других видов нужно соблюдать правильное питание. Организм должен получать нужные питательные элементы. В рацион должны входить витамины, минералы. Нужно употреблять около двух литров чистой воды в день это улучшит состояние больного.
Нужно внести в свой рацион молочные продукты, нежирное мясо, свежие фрукты и овощи, орешки, крупы, рыбу. Особое внимание нужно уделить той еде в которой содержится желе, это чаще всего холодец. Оливковое масло нужно употреблять для салатов.

Лучше всего кушать такую пищу, которая будет приготовлена на пару, вареная и запеченная. Отказаться от соленных, острых, жирных, копченых продуктов. Запрещается пить крепкий кофе, чай и отказаться от газированной сладкой воды.
Массажные процедуры хорошо помогут убрать мышечное напряжение и нормализовать кровоток. Но стоит в период обострения остеохондроза делать его очень аккуратно и выполнять его должен только профессиональный массажист.
Если у больного наблюдаются сильные болевые ощущения, то ему нужно придерживаться постельного режима. Бывают случаи, что пациенту запрещается вообще вставать. Но это может длиться не больше трех недель, так как мышцы могут атрофироваться. Если человек почувствовал улучшение, то можно вставать, но максимум десять минут в день. Нужно делать всё так как говорит лечащий врач, иначе это может привести к серьезным осложнениям.

Профилактика
Значительно легче не допустить обострение остеохондроза грудного отдела. И это в силах любого человека, который заботится о своём здоровье. Для того чтобы не было обострения остеохондроза, нужно соблюдать простые правила.
Обязательно нужно больше двигаться, потому как патология появляется у людей, которые много сидят. Следовательно, у них происходят застойные явления и нарушения кровотока. Нужно регулярно совершать пешие прогулки и ходить в спортивный зал. Это поможет не допустить обострения грудного остеохондроза.

Не нужно сидеть на сквозняках, потому как позвоночник можно продуть. От этого пострадает и грудной отдел, и поясничный. Настоятельно рекомендуется теплее одеваться зимой, от этого тоже зависит здоровье человека. По возможности не стоит находиться на холоде, если не хочется болеть.
Когда есть лишний вес, нужно избавиться от ожирения. Это сделать не всегда так просто, как хотелось бы людям. Придётся сидеть на диетах и ходить в спортивный зал. Не нужно выбирать жирную пищу и пассивный образ жизни, при этом жертвуя своим здоровьем.
Обострение остеохондроза может случиться, если человек курит и выпивает. Также негативно на здоровье влияют наркотики. От вредных привычек следует обязательно отказаться, чтобы всё было в порядке.

Отдельно стоит отметить, что крайне важно правильно спать. Речь идёт о том, что надо приобрести ортопедический матрас и подушку. Они позволят держать позвоночник и шею в правильном состоянии во время сна. Как известно, именно из-за неправильно подобранных спальных принадлежностей часто появляются проблемы с позвонками. Поэтому не нужно экономить деньги на спальных атрибутах, и тогда здоровье станет значительно лучше.
Человек сам может повлиять на то, чтобы обострения не случилось. Для этого нужно лишь следовать простым советам и не забывать о своём здоровье. Также нужно обязательно пройти полный курс лечения заболевания, чтобы в будущем не пришлось страдать от сильной боли.
Обострение остеохондроза: причины, симптомы, лечение и профилактика
Остеохондроз характеризуется истончением хрящей межпозвоночных дисков и их окостенением. Болезнь долгое время может не подавать признаков, скрываясь за симптомами других заболеваний. Причины, способные вызвать обострение, разнообразны, состояние характеризуется различными симптомами.
Рецидивы заболевания возможны в случаях, когда не принимается достаточных мер для лечения болезни. Их опасность заключается в возможности перехода болезни в более сложную стадию, провоцирующую образование межпозвоночных грыж, остеофитов и передавливание нервных корешков до полного паралича конечностей.
Возможные причины обострения
 Большинство причин обострения связаны с неправильным обменом веществ и образом жизни:
Большинство причин обострения связаны с неправильным обменом веществ и образом жизни:
- Стресс. Оказывает сильное влияние на центральную нервную систему, ухудшая полноценное питание тканей и органов человека.
- Резкое движение из неудобного положения.
- Частое статическое нахождение в неправильном положении во время работы за компьютером.
- Длительное нахождение на холоде или жаре. Переохлаждение вызывает инфекционные заболевания нервных корешков, которые приводят к их высокой чувствительности. Перегрев может усугубить имеющееся заболевание, что часто приводит к обострению.
- Прием алкоголя. Фактор влияет на питание клеток организма, и позвоночный столб не исключение.
- Неправильно выполненный массаж. Воздействие на мышцы спины должно производиться исключительно специалистом, которому известно о наличии остеохондроза.
- Менструальный цикл у женщин. Обострение связано с малой выработкой тестостерона.
- Изменение гормонального фона при климаксе.
В последнем случае обострение остеохондроза связано с меньшей выработкой эстрогена, что приводит к ухудшению питания тканей, а также зачастую является причиной последующих переломов ввиду ослабления костной системы.
Симптомы обострения остеохондроза
 Характер симптомов различается в зависимости от того, на какой стадии находится заболевание. При начальной они практически незаметны и острые стадии болезни возникают редко. Признаки обострения зависят от состояний хрящевых тканей и межпозвоночных дисков, их стертости и повреждения.
Характер симптомов различается в зависимости от того, на какой стадии находится заболевание. При начальной они практически незаметны и острые стадии болезни возникают редко. Признаки обострения зависят от состояний хрящевых тканей и межпозвоночных дисков, их стертости и повреждения.
Симптомы можно разделить на четыре большие группы:
- Статические. Возникают при повреждении небольших суставов позвоночника, что приводит к отсутствию правильной фиксации позвонков. При этом развиваются такие заболевания, свидетельствующие о деформации позвоночного столба, как кифоз, лордоз и сколиоз.
- Неврологические. Связаны с защемлением нервных корешков в результате потери высоты и пластичности межпозвоночных дисков. Выражаются в онемении конечностей, появлении резких болей в органах, которые иннервируются поврежденным отделом позвоночника. В особых случаях возможна полная потеря двигательной способности.
- Сосудистые. Появляются при сдавливании костными наростами сплетений сосудов, что приводит к ухудшению питания тканей.
- Трофические. Подобные симптомы появляются из-за одновременного нарушения питания органов и тканей, а также из-за плохого снабжения кислородом ввиду ухудшения кровоснабжения.
Важно: существуют симптомы, симулирующие заболевания внутренних органов. Они характерны для остеохондроза грудного отдела.
Симптомы обострения остеохондроза шейного отдела
 Шейный отдел отвечает за снабжение кислородом головы и мозга. Поэтому при обострении шейного остеохондроза чаще появляются трофические симптомы, возникающие из-за отсутствия достаточного снабжения клеток организма кислородом вследствие протекания в позвонках этой области дистрофических процессов. При обострении наиболее частыми являются следующие симптомы:
Шейный отдел отвечает за снабжение кислородом головы и мозга. Поэтому при обострении шейного остеохондроза чаще появляются трофические симптомы, возникающие из-за отсутствия достаточного снабжения клеток организма кислородом вследствие протекания в позвонках этой области дистрофических процессов. При обострении наиболее частыми являются следующие симптомы:
- Головная боль, головокружение, мигрень. Возникают приступообразно, чаще всего во время сна, ослабевая к утру. Боли в голове обычно сопровождаются тошнотой и рвотой;
- Нарушение зрения. Могут появляться резкие боли в глазницах, обостряющиеся во время поворотов головы, мушки перед глазами или невозможность сфокусироваться, двоение предметов;
- Ухудшение двигательной способности. Действие вестибулярного аппарата снижается, появляется нетвердая походка, постоянные пошатывания человека в разные стороны, неспособность найти точку равновесия;
- Возникновение проблем со слухом. Наиболее часто появляется шум в ушах, непрекращающийся звон, слух теряет остроту.
- Боли в глотке и гортани. Появляются при наиболее сильно выраженном обострении и характеризуются снижением чувствительности языка, ощущением появления инородного тела в глотке, в тяжелых случаях – потерей голоса или значительной охриплостью.
Можно выделить также симптомы, которые не относятся напрямую к обострению остеохондроза, но являющиеся его частью и сопутствующие основным признакам:
- Сильная утомляемость и слабость даже при выполнении несложных работ;
- Проблемы со сном – бессонница, кошмары;
- Неустойчивое психическое состояние – перепады настроения, раздражительность, плаксивость;
- Ощущение тяжести в голове.
Важно: при постоянной утомляемости, бессоннице и раздражительности следует посетить врача, так как несмотря на расплывчатость этих признаков, они могут свидетельствовать о начальной стадии остеохондроза шейного отдела.
Симптомы обострения остеохондроза грудного отдела
В грудном отделе насчитывается самое большое количество позвонков – двенадцать. При этом симптомы остеохондроза часто симулируют болезни желудочно-кишечного тракта и сердца. Проявляются симптомы в следующем виде:
- Синдром дорсаго. Его часто путают с инфарктом Миокарда, так как он характеризуется острым прострелом в области груди, лишающим возможности движения. Боль называют кинжальной, при этом она не проходит, как при проблемах с сердцем, после принятия нитроглицерина, усиливается при попытке произвести поворот или любое движение туловищем, так как мышечные спазмы купируют любые движения.
- Синдром дорсалгия. Напоминает по клинической картине пневмонию – болевые ощущения нарастают постепенно, усиливаясь в ночное время. При этом носят длительный характер, а человек во время приступа не может проявлять двигательную активность из-за сильнейших мышечных спазмов.
Симптомы обострения остеохондроза поясничного отдела
 Поясничный отдел состоит из пяти позвонков. Несмотря на их небольшое количество, именно на них приходится наибольшая нагрузка при поднятии тяжестей. Симптомы обострения имеющегося остеохондроза подразделяют на три основные группы, которые носят различный характер:
Поясничный отдел состоит из пяти позвонков. Несмотря на их небольшое количество, именно на них приходится наибольшая нагрузка при поднятии тяжестей. Симптомы обострения имеющегося остеохондроза подразделяют на три основные группы, которые носят различный характер:
- Люмбаго. Приступы острой боли могут возникать как вследствие долгого нахождения в однообразной неудобной позе, так и вследствие прыжков, резких поворотов. Приступ появляется из-за резкого сдавления нервных корешков и приводит к невозможности разогнуться, заставляя больного оставаться в скрученной позе. Резкая фиксация мышц в данной области является защитным рефлексом, предотвращающим дальнейшее повреждение нервных окончаний.
- Люмбалгия. Как и дорсалгия данный симптом имеет постоянно нарастающий характер. Чаще всего возникает при длительной работе за компьютером на стуле без опоры для спины.
- Люмбоишиалгия. Приступ может маскироваться за болезнью половых органов, однако имеет свои уникальные особенности. Он возникает вследствие воспалений мышц и тканей позвоночника. Одним из наиболее важных моментов является длительное сокращение мышц, которое защищает нервные окончания нижних позвонков от повреждения.
Многие пациенты после купирования болевого синдрома в пояснице отмечали боли в коленных суставах. Как правило, их не связывали с остеохондрозом, однако исследования показали, что данные болезни были связаны между собой. Боли продолжаются до тех пор, пока не устранена основная болезнь.
Первая помощь при обострении остеохондроза
 Первая помощь направлена на снятие боли и принятии больным наиболее удобного положения. Порядок действий следующий:
Первая помощь направлена на снятие боли и принятии больным наиболее удобного положения. Порядок действий следующий:
- Уложить больного на твердую поверхность. Например, на пол, при этом необходимо исключить сквозняки и покрыть пол покрывалом или одеялом;
- Приложить к болезненному участку теплый платок, шаль, пояс. Они немного ослабят сжавшиеся спазмом мышцы;
- Дать обезболивающее – парацетамол, аспирин или любое другое имеющееся в аптечке средство;
- Наложить фиксирующую повязку. На шейный отдел накладывается ватно-картонная шина, которая крепится в виде поддерживающего воротника. В случае обострения в грудном отделе накладывается тугая повязка из бинта, при обострении в поясничном отделе под поясницу подкладывают небольшой валик. Ноги лучше всего держать в согнутом или полусогнутом состоянии.
Чего делать ни в коем случае нельзя:
- Намазывать область поражения мазями. Оказывая сильное согревающее действие, они могут привести к еще большей выраженности болевых ощущений. Особенно это недопустимо при шейном остеохондрозе, так как чревато сильным повышением артериального давления.
- Пытаться выпрямить больного, вправить позвонок. Кроме того, не стоит с усилием растирать болезненное место, так как это может привести к выходу позвонка с места.
Важно: помощь больному во время обострения остеохондроза заключается в облегчении состояния и купирования боли. Назначить лечение может только врач, поэтому следует немедленно вызвать скорую.
Лечение обострения
Как лечить и как снять боль? При обострении лечение должно производиться незамедлительно, поэтому не стоит откладывать обращение к врачу. Специалисты в этой области – вертебрологи и невропатологи. Они назначат соответствующее лечение после прохождения компьютерной или магнитно-резонансной томографии. Эти две процедуры могут быть проведены поочередно или отдельно. При этом простой рентгеновский снимок вряд ли сможет в достаточной степени осветить причину возникновения болей и показать картину происходящего.
 Лечение проводится в несколько стадий в зависимости от типа болевого синдрома. В целом обострение остеохондроза выражается в трех разных степенях:
Лечение проводится в несколько стадий в зависимости от типа болевого синдрома. В целом обострение остеохондроза выражается в трех разных степенях:
- Регрессивной. Каждое последующее недомогание переносится легче предыдущих, пик боли идет к затуханию.
- Устойчивой. Патологии проявляются примерно одинаковыми приступами, без резких скачков в ту или иную сторону.
- Прогрессирующей. Боли начинаются постепенно, со временем наращивая силу.
Медикаментозное лечение
В первую очередь больному назначаются обезболивающие средства – анальгетики, НПВС, стероидные противовоспалительные, миорелаксанты. Первая и вторая группа препаратов направлены на снижение болевых ощущений, стероиды используются при острых болях, когда не помогают негормональные средства, миорелаксанты используют, когда спазм произошел в гладких мышцах. Хондропроротекторы в данном случае эффекта не приносят и их применение рекомендовано после того, как острая стадия болезни пройдет.
Важно: применять разогревающие мази, как и другие препараты, можно только по назначению врача.
ЛФК
 Лечебная физическая физкультура должна проводиться под присмотром и по назначению врача. При этом стоит помнить основные правила ее выполнения в острый период заболевания:
Лечебная физическая физкультура должна проводиться под присмотром и по назначению врача. При этом стоит помнить основные правила ее выполнения в острый период заболевания:
- Поза должна быть удобной – чаще всего лежа на спине, боку или на животе.
- Проводить занятия можно только между приступами;
- Амплитуда действий должна быть минимальной, постепенно увеличиваясь;
- Темп движений – исключительно медленный, больной постоянно должен контролировать свое самочувствие;
- Движения не должны причинять боли иначе их немедленно стоит прекратить.
Упражнения для шейного отдела
Упражнения выполняются из позиции сидя по 6-8 раз:
- Самые простые упражнения при обострении шейного остеохондроза – статические. Сначала следует положить ладони на колени. Затем надавить правой рукой на правое колено и повторить то же самое с другой стороны. Затем поставить ноги на пол, спина ровная. Надавливать стопой правой ноги на пол, затем левой.
- Поднять правое плечо к правому уху, затем то же самое проделать с левой стороной. После этого можно одновременно поднимать оба плеча.
- Делать круговые движения сначала правым плечом, затем левым. После этого их можно производить вместе.
Упражнения для грудного отдела
Упражнения выполняются сидя. При этом позвоночник и другие части тела не должны участвовать в процессе.
- Отвести плечи назад, используя мышцы лопатки, затем вернуться в исходное положение.
- Рука отводится в сторону, затем вверх, затем снова в сторону и снова вниз.
- Расположить руки в молитвенной позе ладонями друг к другу. Немного подавить ладонями друг на друга. Работают мышцы грудного и плечевого пояса.
Упражнения для поясничного отдела
 Упражнения, которые выполняются в острой стадии остеохондроза поясничного отдела, направлены на осторожные движения определенными частями тела:
Упражнения, которые выполняются в острой стадии остеохондроза поясничного отдела, направлены на осторожные движения определенными частями тела:
- Стопы. Выполняются упражнения на сгибание и разгибания обеих стоп вместе и поочередности. Одновременно можно сжимать и разжимать кулаки.
- Руки. Из положения лежа поднимать поочередно руки вверх и опускать. Затем отводить их в стороны и возвращать в исходное положение.
- Ноги. На начальной стадии выполняют по восемь раз для каждой ноги. Согнуть обе ноги в коленях. Постепенно, скользя по постели, выпрямлять поочередно ноги. Затем можно делать более сложные упражнения. Исходное положение то же, одна нога отводится в сторону, вторая остается на месте. Затем ноги сменяются.
Иглорефлексотерапия
Данный метод назначается в комплексе лечащим врачом. Иглоукалывание помогает снять острую боль, однако должно проводиться только сертифицированным специалистом и под наблюдением врача.
Массаж
При обострении остеохондроза обычный массаж бывает противопоказан. Может проводиться лечебный по назначению врача, при этом больная область не массируется. Массаж в данный период направлен на устранение отеков и расслабление мышц.
 Можно также делать самомассаж. Он заключается в легких, похлопывающих или пощипывающих движениях в пораженной области. Можно делать также поглаживающие движения вдоль мышц спины, которые будут способствовать их расслаблению.
Можно также делать самомассаж. Он заключается в легких, похлопывающих или пощипывающих движениях в пораженной области. Можно делать также поглаживающие движения вдоль мышц спины, которые будут способствовать их расслаблению.
Лечение народными средствами
Наиболее безопасными являются следующие способы:
- Компресс из отвара мяты и шалфея. Оба лекарственных растения берут в равной дозировке (1,5 ст.л.) и заливают стаканом кипятка. Когда настой охладится до теплой температуры, в нем смачивают марлю и накладывают на больное место. Действует как обезболивающее средство.
- Чайную ложку столового уксуса перемешать со столовой ложкой меда, залить горячей водой. Принимать три раза в день. Весь состав нужно выпить за три приема, на следующий день делают новый.
Также часто используются пояса из шерсти животных для оказания согревающего эффекта.
Важно: не следует заниматься самолечением в период обострения заболевания. Это может привести к ухудшению состояния, вплоть до полной потери двигательной способности.
Диета
В период обострения следует исключить жирную, острую и тяжелую пищу. Предпочтение стоит отдать:
- Быстроусваивающимся кашам, содержащим клетчатку;
- Постному мясу;
- Свежим фруктам и овощам;
- Зелени;
- Кисломолочным продуктам;
- Морской рыбе.
 При этом следует исключить алкоголь, газированные напитки. Питание в период обострения должно состоять из легко усваивающейся пищи, благотворно влияющей на желудочно-кишечный тракт. Стоит максимально снизить нагрузку на печень и почки, которые и так подвержены большой нагрузке из-за принимаемых лекарств.
При этом следует исключить алкоголь, газированные напитки. Питание в период обострения должно состоять из легко усваивающейся пищи, благотворно влияющей на желудочно-кишечный тракт. Стоит максимально снизить нагрузку на печень и почки, которые и так подвержены большой нагрузке из-за принимаемых лекарств.
Сколько длится обострение остеохондроза
Обострение в зависимости от стадии и тяжести заболевания может занимать по времени от одного часа до нескольких дней. Как правило, острая стадия длится 7-10 дней. Далее проявляются затухающие остаточные боли, которые проходят в течение двух-трех недель. Если не лечить обострение остеохондроза, оно может продлиться до нескольких месяцев.
Особые рекомендации в период обострения
При обострении следует исключить любые физические нагрузки, связанные с позвоночником, не поднимать тяжестей. В большинстве случаев рекомендован постельный режим, который можно оставлять только для прохождения лечебных процедур.
Профилактика
 Меры, направленные на предотвращение обострения остеохондроза включают в себя:
Меры, направленные на предотвращение обострения остеохондроза включают в себя:
- Контроль за позой во время работы за компьютером;
- Исключение поднятия чрезмерных тяжестей;
- Занятие видами спорта, улучшающими гибкость межпозвоночных дисков, – плаванием, лечебной физкультурой;
- Прием полезной пищи, обогащенной витаминами группы B.
Полезное видео
Посмотрите видео про обострение остеохондроза
Заключение
Основная неприятность остеохондроза заключается в том, что окончательно излечить эту болезнь после появления уже не удастся. Однако можно предупредить острые стадии путем своевременного лечения. Случалось ли вам сталкиваться с обострением остеохондроза? Какие симптомы наиболее выражены в вашем случае? Делитесь своим опытом борьбы с этим заболеванием в комментариях.
Как долго лечится шейный остеохондроз и сколько длится обострение?
Остеохондроз – широко распространенное заболевание, которое поражает не только пациентов пожилого возраста, но и молодых людей. Боли в спине, скованность, усталость, другие малоприятные симптомы – это только основные признаки заболевания. О том, сколько лечится шейный остеохондроз и какие методы для этого могут быть использованы, далее.
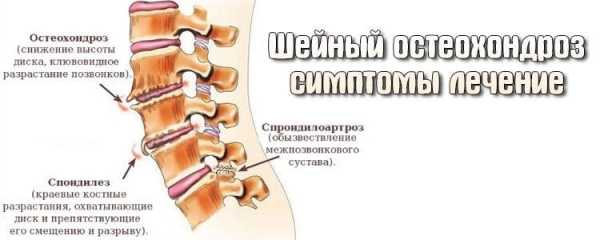
Остеохондрозом называется поражение тканей позвоночного столба, которое носит дегенеративно-дистрофический характер. Остеохондроз часто сопровождают поражения дисков, тел позвонков, связочные, суставные поверхности, страдает связочный аппарат и кости.
Этапы развития

Время лечения заболевания во многом зависит от стадии и степени сложности его течения. На начальной стадии ядро пульпы обезвожено, позвонки меняют расположение, но серьезных симптомов еще нет. К концу стадии могут появляться трещины фиброзного кольца.
Со временем по причине опущения позвонков начинают обвисать мышцы и связки, развивается выраженный дисбаланс. Для третьего этапа шейного остеохондроза характерны протрузии дисков. Последний этап заболевания – рост остеофитов. Организм видит, что позвонки разболтались, и хочет восстановить нормальные структурные защитные и опорные функции. Фиброзная ткань начинает патологически разрастаться, и позвоночник как бы замуровывается в панцирь двигательного сегмента столба.
Причины заболевания
Факторов, вызывающих развитие остеохондроза, очень много, их не всегда просто точно продиагностировать сразу. В зоне риска лица, ведущие малоподвижный образ жизни, курильщики. Увеличивает вероятность столкнуться с патологией неправильное питание, искривления позвоночника, чрезмерные физические нагрузки, травмы. Негативная наследственность также повышает риски заболеть шейным остеохондрозом.
Профессии, которые связаны с заболеванием – операторы станков, водители сельхозмашин (виноваты вибрационные движения). Ограничений по возрасту у остеохондроза нет – он может встречаться даже у совсем молодых людей. Боль возникает из-за раздражения нервных окончаний. Сосудистые расстройства связаны с иннервацией сосудодвигательной системы.
Признаки

Главные симптомы патологии – дискомфорт, боли, локализованные в области шеи и верхней части спины. Болезненность может быть постоянной или давать знать о себе время от времени. Чем раньше вы обратитесь к специалисту, тем лучше, потому что на поздних стадиях лечение сложнее.
Многих пациентов беспокоит сильная утомляемость, онемение, зябкость рук и ног. Может снижаться острота зрения, болеть голова. Сам по себе остехондроз другие заболевания не вызывает, но в комплексе с ними встречается часто.
Как поставить диагноз
Чтобы точно определить проблему и поставить точный диагноз, нужно диагностировать характерные симптомы и дифференцировать их от признаков других заболеваний. Основные методы проведения исследований:
- КТ;
- Рентген;
- Миелография.
- Самый простой, но и наименее точный вариант – это рентген. МРТ и КТ стоят дороже, зато дают более точную картинку.
Способы и сроки терапии
Лечение шейного остеохондроза должно быть комплексным – только в таком случае оно даст оптимальные результаты. Лекарства комбинируйте с физиотерапевтическими методиками. Сроки лечения и общие прогнозы зависят от того, как быстро вы обратились за помощью. На ранних этапах можно полностью восстановить здоровье за несколько месяцев, на поздних вылечиться нельзя, но снизить степень выраженности симптомов, повысить качество жизни вполне реально.
Препараты
Медикаменты при остеохондрозе:
- Противовоспалительные нестероидные средства – устраняют воспаление, отек, боль. Применяются в виде гелей или мазей местно. Популярные препараты – Финалгон, Капсикам;
- Новокаин – уколы, блокирующие сильный болевой синдром;
- Стероиды – эпидуральные и внутримышечные инъекции;
- Миорелаксанты – расслабляют мышцы, снимают спазмы. Популярные – Мидокалм, Сирдалуд;
- Витамины группы В – запускают активные метаболические процессы.
Физиотерапия
Физиотерапия, несмотря на доступность и простоту, является отличным средством при шейном остеохондрозе. ЛФК – это физические упражнения, которые убирают продавливания корешков нервных волокон, исправляют осанку, укрепляют корсет мышц. Также ЛФК является эффективным средством для предотвращения осложнений, снижения рисков рецидивов к минимуму.

Массаж стимулирует процессы активного кровообращения, снимает напряжение в мышцах. Это могут быть обычные лечебные техники или мануальная терапия. Для вытяжения или тракции применяются специальные аппараты. Тракция нужна на запущенных стадиях заболевания.
Рефлексотерапия – аккупунктурная техника, в России для лечения остеохондроза она используется недавно, но дает очень хорошие результаты. Воздействие осуществляется на рефлексогенные области.
Как ускорить восстановление
Сосудосуживающие препараты назначаются не всегда, но терапия с их применением получается в разы более эффективной. Данные средства восстанавливают подвижность суставов, хрящевую ткань, запускают активное кровообращение. Сосуды сужаются из-за боли и напряжения мышц, но микорелаксанты и нестероиды их не расширяют. Применение Актовегина, Трентала снижает риски кислородного голодания тканей и улучшает самочувствие пациента.
Миорелаксанты не только расслабляют мышцы, но и успокаивают. Хондропротекторы, витамины восстанавливают хрящевую ткань, улучшают суставную подвижность. Если боль сильная и беспокоит давно, врач может порекомендовать седативы, снотворные.
Ношение корсета не обязательно, но желательно. Корсеты изготавливают по отдельности для разных отделов, из эластичных и плотных материалов, которые тянутся. Для укрепления каркаса применяются пластиковые и железные шинирующие элементы. Корсет уменьшит болезненность, укрепит спинные мышцы, восстановит осанку, предотвратит осложнения, ускорит процессы выздоровления. Время ношения корсета нужно постепенно увеличивать – начинайте с 15 минут, потом можно будет доходить до 5-6 часов в сутки. Постоянно носить корректор нельзя.
Профилактические меры
Профилактика – лучший способ избежать большинства серьезных проблем, обострений. Ведите активный образ жизни, избавляйтесь от лишнего веса, избегайте потрясений, стрессов. Любые травмы также очень опасны, причем проявиться они могут спустя долгие годы.
Откорректируйте питание. С продуктами вы должны получать все необходимые для здоровья вещества. Нужны протеины, полисахариды, витамины, минералы. Если не уверены, что съедаете все необходимое, принимайте специальные комплексы. Очень полезны при остеохондрозе бананы, рыба, орехи, бобы, семечки, соя. А вот соль, маринады, сахар, кофе, газированные напитки, острые специи, полуфабрикаты вредны – их лучше будет исключить.
Лечить остеохондроз нужно обязательно – иначе начнут развиваться серьезные осложнения вплоть до инвалидизации. Возможные последствия патологии – защемление нервов, протрузия дисков, стеноз спинного мозга, радикулит, ишиас, люмбаго, ВСД, смещение позвонков, хронические мигрени.
что нужно знать о коварном заболевании
Обострение остеохондроза проявляется болевыми ощущениями в области поражения межпозвоночных дисков. Может быть вызвано переохлаждением, длительным пребыванием в неудобном положении, подъемом тяжестей.
За достижения цивилизации человечество платит очень высокую цену. В нее входит целый набор болезней, в том числе и остеохондроз. Наш образ жизни все больше отдаляется от естественного. Заболевания, ранее характерные для людей зрелого и пожилого возраста, стремительно молодеют и порой не щадят даже подростков.
Остеохондроз – хроническое заболевание, возникающее вследствие возрастных дегенеративно-дистрофических процессов в хрящевой ткани межпозвонковых дисков. По мере прогрессирования заболевания в патологический процесс вовлекаются межпозвонковые суставы и костная ткань. Виды остеохондроза:
На ранних стадиях развития остеохондроз не причиняет особого беспокойства, но по мере развития способен очень сильно испортить жизнь, особенно в периоды обострения.
СодержаниеСвернуть
Симптомы обострения остеохондроза
Симптоматическая картина обострения остеохондроза зависит от локализации поражения. По проявлениям заболевания опытный врач определит, какой именно позвонок вовлечен в патологический процесс. Наиболее типичный симптом обострения – корешковый синдром, более известный как радикулит, причиной которого является защемление или сдавливание корешка спинномозгового нерва.
В некоторых случаях проявления острой стадии остеохондроза напоминают клиническую картину заболеваний органов, расположенных вблизи от места поражения. Такие симптомы усложняют установку диагноза, их называют симулирующими.

На рисунке продемонстрирована протрузия межпозвоночного диска — пульпозное ядро прорываясь через растрескавшееся фиброзное кольцо давит на спинномозговые корешки.
Характер проявления рецидива указывает на течение заболевания, которое может быть:
- регрессирующее;
- типично-устойчивое
- прогрессирующее течение.
Регрессирующее течение заболевания возможно на самых ранних стадиях развития остеохондроза при условии своевременного лечения. Каждое следующее обострение протекает легче предыдущего.
Типично-устойчивая форма отмечается при наличии незначительных необратимых изменений в структуре дисков, когда течение заболевания взято под контроль и пациент выполняет все рекомендации врача. Различия в интенсивности обострений незначительны.
При отсутствии необходимого лечения интенсивность и частота обострений со временем нарастают и врач определяет остеохондроз как прогрессирующий. В дисках обнаруживаются значительные необратимые изменения.
Обострение шейного остеохондроза
Шейный остеохондроз проявляется болью в области шеи или затылка, которая может иррадиировать в спину до лопатки, в плечо или грудную клетку. При сильных приступах возможно нарушение чувствительности кожи, затруднения подвижности руки вплоть до пальцев, ощущения покалывания, мурашек, легкая отечность (пастозность).
Поражение позвоночной артерии при остеохондрозе шейного отдела позвоночника проявляется болью в надбровной области, области висков, затылка или темени.
Характер боли часто определяется как жгучий, интенсивность варьирует до невыносимой. Боли появляются или усиливаются при поворотах и наклонах шеи, после пробуждения, при чихании.
Обострение шейного остеохондроза может сопровождаться симптомами, сходными с проявлениями стенокардии. Главное отличие кардиального синдрома от истинной стенокардии – усиление интенсивности при поворотах головы, чихании или кашле, характерные для течения шейного радикулита.
Боли при кардиальном синдроме не купируются нитроглицерином. Однако полностью исключить патологию сердца можно только по результатам ЭКГ в момент приступа или при суточном мониторинге.
Обострение грудного остеохондроза
Проявляется острой болью в боку и спине. Со временем характер боли меняется, ее определяют как ноющую, при несвоевременном лечении болезненность может сохраняться в течение нескольких недель и даже месяцев. Болевые ощущения усиливаются при чихании, кашле, по ночам, при движении, глубоком вдохе, изменениях атмосферного давления.
При поражении верхних грудных позвонков боль иррадиирует в область лопатки, плеча, плечевого сустава, грудную клетку или брюшную полость. Поражение нижних грудных позвонков может вызвать нарушения со стороны органов таза и привести к временному ограничению подвижности в области бедер.
Обострение поясничного остеохондроза
Корешковый синдром при поражении первого и второго поясничного позвонка определяется по острой боли распространяющейся на внутреннюю часть бедер. Возможно нарушение чувствительности в паховой области.
Для поражений пятого поясничного позвонка характерна стреляющая боль (люмбаго), распространяющаяся по ходу седалищного нерва. В тяжелых случаях возможно ограничение подвижности ноги, потеря чувствительности вплоть до большого пальца стопы.
Поражение в области крестца в фазе обострения может стать причиной потери чувствительности по внутренней стороне ноги от бедра до стопы. Подошвенный и ахиллов рефлексы часто отсутствуют.
Обострения пояснично-крестцового остеохондроза могут сопровождаться нарушением функций органов малого таза: недержанием мочи и/или кала, запорами, половой слабостью, нарушениями менструального цикла. В тяжелых случаях развиваются перемежающаяся хромота, парезы конечностей, редко – атрофия мышц ног. Наиболее опасное осложнение остеохондроза – синдром конского хвоста, когда контроль над нижней частью тела может быть утрачен полностью.
У пациентов с обострениями поясничного остеохондроза отмечается характерная поза, так называемый противоболевой сколиоз.
Факторы, провоцирующие осложнения
Течение остеохондроза происходит с периодическими обострениями, которые могут развиться при наличии одного или нескольких провоцирующих факторов.
- Хронический стресс или разовые нервно-эмоциональные перегрузки. Эмоциональное перенапряжение приводит к ухудшению питания тканей, в том числе и хрящевой.
- Обострение провоцируют длительные статические нагрузки, вызванные нахождением в неудобной или неестественной позе.
- Переохлаждение и перегрев. Как ни парадоксально, но обострение остеохондроза может возникнуть не только по причине вынужденного нахождения на холоде, но и после посещения бани или сауны.
- Время года. Для большинства хронических заболеваний характерны весенние и осенние рецидивы и остеохондроз – не исключение. Особенно подвержен сезонным обострениям грудной остеохондроз, а боли в пояснице чаще появляются зимой.
- Обострение может быть спровоцировано непрофессиональным выполнением массажа. Чтобы избежать неприятностей, массажиста следует поставить в известность о том, что у вас – остеохондроз.
- Употребление алкоголя. Помимо сугубо физиологического пагубное действие алкоголя имеет и психологический аспект. Не учитывая нарушений обменных процессов в тканях состояние опьянения сопровождается притуплением чувствительности и способности контролировать свое поведение. К действию алкоголя нередко добавляется переохлаждение.
- Обострения остеохондроза у женщин могут начинаться на фоне циклических изменений содержания эстрогенов и совпадают с периодом менструации.
- Простудные заболевания. При несвоевременном или неадекватном лечении простудные заболевания могут осложняться инфекционным поражением корешков спинномозговых нервов.
- Спортивные, профессиональные, бытовые физические нагрузки, связанные с наклонами тела и поднятием тяжестей.
- Неосторожные движения.
Появление боли в спине или шее на фоне простудного заболевания независимо от ее локализации – веский повод для обращения к невропатологу. Это может указывать на наличие остеохондроза в начальной стадии, протекающей почти бессимптомно.

Неправильное положение за компьютером
Продолжительность обострения
Средняя продолжительность обострения остеохондроза составляет около месяца, при отсутствии необходимого лечения – несколько месяцев. Острый период обычно длится до 7 дней, остаточные боли затухают в течение 2-3 недель.
Двигательный режим в период обострения остеохондроза
В острой фазе остеохондроза при очень сильных болях пациенту назначают постельный режим, вплоть до полного запрета вставать. Постельный режим не должен затягиваться более, чем на 3 недели, в противном случае мышцы теряют тонус и начинают атрофироваться.
При выраженном облегчении пациенту разрешают ненадолго вставать, ходить с помощью костылей, сидеть, по 10-15 минут несколько раз в день. По мере выздоровления пределы допустимых нагрузок постоянно повышаются.
После достижения устойчивого облегчения пациента переводят на общий режим. Допускается восстановление привычного образа жизни, при ходьбе рекомендуется пользоваться костылями, тростями, носить корсеты или спортивные пояса для тяжелоатлетов, поддерживающие позвоночник. Выбор вспомогательного средства зависит от степени выраженности остаточных болей и общего состояния пациента. Вспомогательные средства рекомендуется использовать до полного прекращения болей.
Диета
Для облегчения состояния назначают диету с ограничением сладостей, жирной, острой, соленой пищи, копченостей и консервированных продуктов. В период обострения следует отказаться от алкоголя и газированных безалкогольных напитков, исключая минеральную воду, рекомендованную врачом. В рацион следует включать побольше круп, овощей, фруктов, зелени, выбирать нежирные сорта мяса и морской рыбы. Очень полезно употреблять кисломолочные продукты.
Лечение остеохондроза в стадии обострения
Первое, что нужно сделать – обратиться к невропатологу или вертебрологу, который назначит лечение, соответствующее характеру патологии и степени тяжести состояния. Лечение – симптоматическое, направленное на снятие болевого синдрома, вызванного воспалением и мышечным спазмом в области поражения. Применяются инъекционные формы нестероидных противовоспалительных препаратов, витаминов группы В и спазмолитиков, по мере выздоровления возможен переход на таблетированные формы и мази.
В тяжелых случаях врач назначает лечебные блокады. В комплексную терапию могут включаться также биостимуляторы, хондропротекторные препараты. После устранения острых симптомов пациенту назначают физиотерапевтическое лечение: курсы массажа в сочетании с иглорефлексотерапией, магнитотерапией. В некоторых случаях может назначаться вытяжка позвоночника. Важное условие для скорейшего выздоровления – максимально возможный покой.
Чтобы назначит правильное лечение, нужно пройти диагностику. Как правило, эффективный метод диагностики помогает врачу определить тип остеохондроза, стадию заболевания и состояние позвоночника в целом. К эффективным методам диагностики относятся: МРТ и КТ. В редких случаях доктор назначает рентген, однако такой снимок не дает полной широты понимания проблемы. Правильная диагностика — залог результативного лечения.
Противопоказания в период обострения
При обостренном остеохондрозе следует избегать физических нагрузок, особенно связанных с подъемом тяжестей и наклонами корпуса. Не рекомендуется посещение сауны или бани. Желательно воздержаться от массажа, исключая назначенный врачом.

Как правильно поднимать тяжести
Профилактика
Чтобы избежать осложнений в первую очередь нужно оптимизировать режим сна, работы и питания. Желательно внести изменения в рацион, максимально исключив из него нездоровую пищу.
При необходимости переноса тяжестей по возможности распределяйте нагрузку симметрично. Спусковым крючком обострения часто становится неудобная поза или неправильное положение тела (в том числе и противоболевой сколиоз). Избегайте длительных статических нагрузок в любом положении. В течение рабочего дня устраивайте себе небольшие перерывы для разминки, подберите удобный матрас для ночного сна.
Важная роль в профилактике остеохондроза — адекватная физическая активность. Пациентам рекомендуется специальная гимнастика для позвоночника и плавание.Уменьшить нагрузку на позвоночник можно и нужно путем избавления от лишнего веса.
При остеохондрозе важно одеваться по погоде, чтобы избежать перегревов и переохлаждений, носить удобную обувь для уменьшения риска получения травм.
Сколько длится обострение остеохондроза грудного отдела позвоночника
Чтобы не столкнуться с обострением остеохондроза грудного отдела, нужно вовремя обращаться в больницу за помощью и не отказываться от лечения. Иначе временные боли и дискомфорт могут перерасти в спазмы, защемление нервов, трудности с дыханием и сном.
А при лечении обострения остеохондроза на поздней стадии часто наблюдается появление грыжи и воспаления спинного отдела.
Как проходит грудной остеохондроз?
 При грудном остеохондрозе пациенты сталкиваются с воспалением, выходом межпозвонковых дисков груди.
При грудном остеохондрозе пациенты сталкиваются с воспалением, выходом межпозвонковых дисков груди.
Как итог, больные страдают от мигреней, сложностей с дыханием, защемления нервов, тяжести и дискомфорта. Со временем развивается авитаминоз, снижение эластичности тканей, подвижности суставов.
Начинается грудной остеохондроз с болей, тяжести и скованности движений при кашле и вздохах. Далее болевой синдром распространяется на руки и спину.
Когда диски и хрящи начинаются деформироваться, остеохондроз переходит в фазу обострения, когда пациенты страдают от грыжи.
Легче всего излечить заболевание при обострении только на ранних стадиях, так как позже остеохондроз прогрессирует в хроническую стадию.
к содержанию ↑
Обострение остеохондроза грудного отдела
Об обострении остеохондроза грудного отдела говорят стойкие проявления болевого синдрома, мигрени, усталость, гипертония, онемение пальцев. С ухудшением состояния, пациенты страдают от боли в шее, руках и области сердца.
Наиболее ярко симптомы остеохондроза грудного отдела при обострении проявляются перед сном, в процессе физической нагрузки, при кашле или при долгой сидячей работе. Иногда очаги воспаления могут неметь, менять температуру и оттенок кожи.

Защемление нервов при обострении болезни
При отсутствии лечения и диагностики обострения остеохондроза грудного отдела, заболевание прогрессирует, поражает весь позвоночный столб.
Но только врач может поставить точный диагноз, разработать курс лечения и профилактики, который включает иглоукалывание, массаж, прием медикаментов и аппаратные процедуры.
к содержанию ↑
Причины возникновения обострений
Обострение остеохондроза грудного отдела происходит по разным причинам, которые устанавливаются только врачом после сдачи анализов:
- Сидячая работа;
- Ухудшение метаболизма;
- Накопление солей;
- Астма, эпилепсия;
- Использование слишком мягких подушек и матрасов;
- Травмы грудного отдела;
- Переохлаждение или перегревание грудного отдела;
- Гормональные нарушения;
- Отказ от лечения и профилактики.

Иногда долгая реабилитация после травм, хронические болезни или патологии суставов, состояние беременности, неправильная фиксация груди при занятии спортом ведет к обострению остеохондроза. Поэтому важно придерживаться общих правил при обнаружении заболевания ранее.
к содержанию ↑
Как определить, что обострился остеохондроз?
Стандартными симптомами обострения грудного остеохондроза можно считать такие проявления:
- Вялость, усталость, раздражительность;
- Режущие и постоянные боли в области груди и сердца;
- Трудности с дыханием;
- Хруст костей и натяжение суставов при движениях;
- Плохой сон.
Фото по теме:
Усталость, общая слабость
Проблемы с дыханием
Хруст костей и проблемы с суставами
Бессоница
Если подобные проявления появились после долгого пребывания на холоде или в парилке, после травм или долгой физической нагрузки, то нужно срочно обратиться к врачу и начать лечение обострения проблем с грудным отделом.
Самолечением заниматься не рекомендуется, потому что клиническая картина часто схожа с другими болезнями суставов.
к содержанию ↑
Симптоматика при обострении
 О наличии обострения проблем грудного отдела может сказать целый ряд симптомов, при наличии даже пары из них на протяжении трех дней, стоит идти в больницу:
О наличии обострения проблем грудного отдела может сказать целый ряд симптомов, при наличии даже пары из них на протяжении трех дней, стоит идти в больницу:
- Болевой синдром в районе шеи, груди и спины;
- Онемение и паралич пальцев, рук;
- Дрожь в руках и потеря координации движений;
- Сложности с дыханием;
- Тяжесть, дискомфорт в области груди;
- Головокружение и мигрень, потеря сознания;
- Нарушение памяти, зрения и слуха;
- Плохой сон;
- Рассеянность.
Рекомендуем к просмотру:
Из общих симптомов обострения проблем грудного отдела выделяют также повышение температуры, отеки, изменение оттенка кожи в пораженной области, появление уплотнений, гипертонию и анемию.
Важно сразу же обратиться в больницу при появлении проблем, так как наибольшего эффекта удается добиться в лечении ранней стадии обострения грудного остеохондроза.
Длится же пик заболевания до трех дней, хотя иногда протекает болезнь и пару недель. А при отсутствии лечения рецидивы повторяются каждую неделю с постепенным поражением новых отделов позвоночника.
к содержанию ↑
Что делать при обострении?
Если у пациента наблюдается подозрение на обострение заболевания грудного отдела, то помимо внешнего осмотра ему назначают ряд процедур по диагностике:
- Томография;
- Рентгенография;
- УЗИ;
- Общий анализ крови и мочи;
- Электрокардиограмма.
Фотогалерея:
УЗИ
Анализ мочи
Анализ крови
Электрокардиограмма
Томография
Рентгенография
Только на основании всех анализов можно сделать вывод и поставить точный диагноз. Далее врач разрабатывает курс лечения, отталкиваясь от возраста больного, физиологии, наличия противопоказаний и патологий, места поражения позвонков.
Это стоит знать:
Из стандартных методик выделяют иглоукалывание, прием медикаментов, рефлексотерапию и физиотерапию. Но к гимнастике, массажам и посещению парилки можно прибегать только после блокады суставов.
к содержанию ↑
Лечение обостренного грудного остеохондроза
Большинство специалистов рекомендует начать лечение еще на первых стадиях обострения грудного остеохондроза, когда положительного результата удается добиться в 90% случаев уже через три недели.
Из методов терапии может быть предложено несколько вариантов:
- Прием медикаментов;
- Аппаратные процедуры;
- Физиотерапия;
- Массаж и гимнастика;
- Иглоукалывание;
- Вибрационная терапия;
- Блокада суставов;
- Мануальная терапия;
- Прием витаминов, иммуностимуляторов и обезболивающих средств;
- Электростимуляция.
Обычно врачи назначают комплексную терапию на протяжении двух недель в условиях стационара. Хотя начинать нужно с блокады суставов, снятия болевого синдрома в мышцах, а только потом прибегать к массажам и гимнастике.

Снятие спазма при помощи уколов
Направлено лечение на устранение первопричин, а именно восстановление метаболизма в клетках, улучшение кислородного баланса, рассасывание очагов воспаления. Также происходит восстановления подвижности суставов, повышение иммунитета, профилактика деформации позвоночных дисков.
Также при лечении обострения грудного отдела эффективна народная медицина, которая включает растирания, компрессы и настойки из лопуха, липы, корня сельдерея, подсолнечника.
Можно покупать готовые сборы трав из подорожника, зверобоя, календулы и шиповника, которые разводятся с водой, принимаются внутрь.
Тогда курс лечения обострения остеохондроза грудного отдела будет длиться не меньше месяца, включая массажи, иглоукалывание и мануальную терапию в домашних условиях. Также рекомендуют делать гимнастику перед сном, отказаться от мягкой постели, вовремя принимать медикаменты и делать баночный массаж.
Будет полезно просмотреть:
Важно, чтобы лечением занимался врач, исходя из проблемы пациента. После этого рекомендуется пройти профилактику и реабилитацию во избежание рецидивов, для полного излечения проблем с суставами.
Похожие записи
16.10.2016
21.07.2016
11.11.2017
Как долго коронавирус сохраняется в организме, воздухе и в пище?
Новый коронавирус SARS-CoV-2 легко передается от человека к человеку. Понимание того, как долго вирус сохраняется в организме и как долго он может оставаться живым на поверхности или в воздухе, может помочь предотвратить передачу.
В этой статье исследуются имеющиеся исследования о том, как долго новый коронавирус сохраняется в организме и как долго он остается активным в различных ситуациях.
Все данные и статистика основаны на общедоступных данных на момент публикации.Некоторая информация может быть устаревшей. Посетите наш центр по коронавирусу и следите за нашими обновлениями на странице , чтобы получить самую свежую информацию о пандемии COVID-19.
Новый коронавирус SARS-CoV-2 является вирусом, вызывающим болезнь COVID-19. Большинство людей, у которых развиваются симптомы COVID-19, улучшаются без лечения в течение 2–6 недель. Однако это не обязательно отражает, как долго сам вирус остается активным в организме.
COVID-19 имеет инкубационный период, то есть могут пройти дни, прежде чем человек заметит симптомы.В случае SARS-CoV-2 человек может передать вирус за 48 часов до появления симптомов.
Многие люди испытывают легкие симптомы, а некоторые вообще не испытывают никаких симптомов. Это может затруднить определение того, у кого есть вирус.
Как долго вирус сохраняется в организме, зависит от человека и тяжести заболевания. Центры по контролю и профилактике заболеваний (CDC) рекомендуют людям с положительным результатом теста на COVID-19 изолировать себя в течение следующего периода времени:
Эти цифры представляют, когда человек подвергается наибольшему риску передачи SARS-CoV-2. другие.
Однако вирус может оставаться в организме на низком уровне до 3 месяцев после постановки диагноза. Это может означать, что некоторые люди получают второй положительный результат теста даже после выздоровления, хотя это не обязательно означает, что вирус все еще передается.
По состоянию на октябрь 2020 года нет доказательств того, что человек с легкими или умеренными симптомами может передавать SARS-CoV-2 более чем через 10 дней после первого положительного результата теста.
Как долго длятся симптомы?
В начале пандемии COVID-19 организации здравоохранения сообщили, что у большинства людей симптомы сохранятся недолго.Однако с тех пор люди сообщают, что их симптомы длятся намного дольше, чем это.
Отчет CDC за июль 2020 года показал, что 35% людей, у которых были легкие случаи COVID-19, не вернулись к своему обычному состоянию здоровья через 14–21 день после положительного результата теста. Среди людей в возрасте 18–34 лет без хронических заболеваний каждый пятый не вернулся к своему обычному состоянию здоровья.
Это говорит о том, что у некоторых людей симптомы COVID-19 длятся дольше, чем предполагалось, даже в легких случаях.Для сравнения: более 90% людей, заболевших гриппом или гриппом, выздоравливают примерно через 2 недели после положительного результата теста.
Люди, которым требуется стационарное лечение или которые переживают «длительный период COVID», также могут иметь более продолжительные симптомы. Длительный COVID или пост-COVID-синдром - это название набора симптомов, которые некоторые люди продолжают испытывать спустя месяцы после их первоначального заболевания.
Симптомы пост-COVID-синдрома могут включать, но не ограничиваются ими:
- сильная усталость
- проблемы со сном
- одышка
- головные боли
- мышечная слабость
- учащенное сердцебиение
- субфебрильная температура
- проблемы с концентрацией внимания
- провалы в памяти
- изменения настроения
- кожные высыпания
- тошнота или рвота
- диарея
Исследователи все еще изучают, что вызывает длительные симптомы и как лучше их лечить.
Узнайте больше о долгосрочных последствиях COVID-19.
В исследовании New England Journal of Medicine было изучено, как долго SARS-CoV-2 может выжить на различных поверхностях, включая пластик, нержавеющую сталь, медь и картон. Результаты показывают, что вирус может выжить в течение:
- 4 часа на меди
- 24 часа на картоне
- 72 часа на пластике и стали
Однако, пока исследователи могут обнаружить SARS-CoV-2 на различных поверхностях в лаборатории условиях, неясно, соответствует ли это риску заражения при нормальных обстоятельствах.
Исследование, проведенное в сентябре 2020 года в The Lancet , показало, что, когда исследователи протирали различные поверхности в крупной больнице Италии, только один элемент защитного снаряжения дал положительный результат на SARS-CoV-2. Они пришли к выводу, что до тех пор, пока люди следуют стандартным процедурам очистки, риск заражения с поверхностей невелик.
Исследование поверхностей также показало, что SARS-CoV-2 может выжить в форме аэрозоля в течение 3 часов. Аэрозоль - это тонкий туман жидкости, взвешенный в газе, например в воздухе.
Поскольку эксперимент закончился через 3 часа, общее время, в течение которого SARS-CoV-2 выживает в воздухе, могло быть больше. Однако некоторые факторы, такие как температура и влажность воздуха, также могут играть важную роль.
В обзоре за июнь 2020 года отмечается, что другие коронавирусы дольше выживают в более холодном и менее влажном воздухе. Это может означать, что SARS-CoV-2 станет более сезонным вирусом в некоторых климатических условиях. При исследовании поверхностей также не рассматривалось, как вирус может распространяться по воздуху в повседневных ситуациях.
SARS-CoV-2 распространяется через респираторные капли, которые представляют собой крошечные капли жидкости, попадающие в воздух, когда человек кашляет, чихает или разговаривает. Исследование, проведенное в мае 2020 года, показало, что при громком разговоре могут быть выброшены тысячи этих капель в воздух, которые остаются в воздухе в течение 8–14 минут в замкнутом пространстве.
Поскольку капли речи не остаются в воздухе надолго в помещении, близость человека к человеку с SARS-CoV-2 является важным фактором риска развития COVID-19.
В настоящее время нет прямых доказательств того, что человек может заразиться SARS-CoV-2 через пищу.Всемирная организация здравоохранения (ВОЗ) заявляет, что коронавирусам для выживания нужно живое животное или человек-хозяин, и что они не могут размножаться на поверхности упаковки пищевых продуктов.
ВОЗ рекомендует мыть фрукты и овощи как обычно и тщательно мыть руки перед едой. Люди также должны следить за тем, чтобы они не делились столовыми приборами или тарелками с теми, кто может заразиться COVID-19.
Если человек считает, что у него есть симптомы COVID-19 или он, возможно, подвергся воздействию вируса, который его вызывает, ему следует самоизолироваться у себя дома и вызвать врача.Не посещайте медицинское учреждение, не позвонив заранее.
Согласно CDC, симптомы COVID-19 могут включать:
- лихорадка
- кашель
- одышка
- усталость
- новая потеря вкуса или запаха
- головная боль
- ломота в теле
- тошнота или рвота
- диарея
Врач может определить, есть ли у человека COVID-19, и если да, то что делать дальше. Если симптомы у человека быстро ухудшаются, ему следует позвонить в службу 911 или в ближайшее отделение неотложной помощи.
Некоторые признаки тяжелой формы COVID-19 включают:
- проблемы с дыханием
- боль или давление в груди
- чувство замешательства
- невозможность проснуться или бодрствовать
- синие губы или лицо, которые могут казаться белыми или серыми у людей с более темной кожей
Лучший способ предотвратить COVID-19 и остановить передачу другим людям - это избегать контакта с вирусом, который его вызывает. CDC рекомендует:
- часто мыть руки с мылом и водой в течение не менее 20 секунд.
- использовать дезинфицирующее средство для рук, содержащее не менее 60% спирта, если мыло и вода недоступны.
- не прикасаться к лицу, особенно к носу. глаза или рот немытыми руками
- находиться на расстоянии не менее 6 футов или 2 метров от людей, находящихся за пределами домашнего хозяйства
- в маске в общественных местах, в присутствии людей из других домашних хозяйств или в ситуациях, когда дистанция затруднена
- прикрывать кашель и чихание салфеткой или внутренней стороной локтя, а использованные салфетки немедленно выбрасывать в мусор
- Ежедневная очистка и дезинфекция предметов и поверхностей, к которым часто прикасаются
Люди могут передавать SARS-CoV- 2, даже если они не чувствуют себя плохо, поэтому важно всегда и везде следовать этим рекомендациям.
CDC рекомендует людям носить тканевые маски для лица в общественных местах, где трудно поддерживать физическое дистанцирование. Это поможет замедлить распространение вируса от людей, которые не знают, что они заразились, включая бессимптомных. Люди должны носить тканевые маски для лица, продолжая практиковать физическое дистанцирование. Инструкции по изготовлению масок в домашних условиях доступны здесь. Примечание : Очень важно, чтобы хирургические маски и респираторы N95 предназначались для медицинских работников.
Новый коронавирус или SARS-CoV-2 активен в организме в течение как минимум 10 дней после появления у человека симптомов. У людей с тяжелым заболеванием это может длиться до 20 дней. У некоторых людей низкий уровень вируса обнаруживается в организме на срок до 3 месяцев, но к этому времени человек не может передать его другим.
В настоящее время нет доказательств того, что вирус может выжить в пище, но первые данные свидетельствуют о том, что он может длиться несколько часов на меди, 24 часа на картоне и до 72 часов на пластике и стали.Однако это не обязательно означает, что вирус, обнаруженный на этих материалах, может вызвать инфекцию.
Ученые все еще изучают, как долго SARS-CoV-2 может сохраняться на поверхностях и одежде и как он может перемещаться по воздуху. Следование инструкциям по чистке, мытью рук и маскам может помочь снизить риск передачи инфекции.
.Что это такое и как с этим справиться
Рассеянный склероз - это заболевание, которое приводит к повреждению нервов. У людей с рассеянным склерозом иногда возникают обострения, когда старые симптомы ухудшаются или появляются новые.
При рассеянном склерозе (РС) у человека наблюдается аномальный иммунный ответ. Организм атакует защитную оболочку нервных волокон, нарушая связь с мозгом.
Это потенциально может вызвать необратимое повреждение нервов и инвалидность.
По разным оценкам, сколько людей поражает рассеянный склероз. По оценкам Национального института неврологических заболеваний и инсульта (NINDS), в США от 250 000 до 350 000 человек страдают рассеянным склерозом, но они отмечают, что точное число узнать трудно. Национальное общество рассеянного склероза приблизило эту цифру к 1 миллиону.
В этой статье мы рассмотрим различные типы обострений или рецидивов РС, а также способы их распознавания и лечения. Обострения MS могут быть изнурительными, но подготовка к ним может помочь сохранить качество жизни.
Очень важно знать, когда происходит обострение или рецидив, поскольку своевременное лечение может помочь уменьшить влияние обострения на повседневную жизнь.
Новое обострение рассеянного склероза будет иметь следующие критерии:
- Предыдущие симптомы стали более серьезными или стали проявляться новые симптомы.
- Симптомы сохраняются более 24 часов. Чаще симптомы длятся недели или даже месяцы.
- Должно пройти 30 дней с момента начала предыдущего рецидива.
- Медицинский работник исключил другие возможные причины обострений, включая инфекции, жар и стресс.
Определенные обострения симптомов могут возникать по разным причинам, но они обычно проходят без активного лечения и не квалифицируются как обострения.
Примеры включают:
- Симптомы ухудшаются при высоких или низких температурах и исчезают после восстановления умеренной температуры.
- Ежедневные колебания симптомов, которые могут меняться без причины или возникать из-за усталости или стресса.
- Легкий приступ инфекции, который усугубляет симптомы, не вызывая полного рецидива, например, желудочной болезни.
Общие симптомы рецидива
Наиболее частые симптомы рассеянного склероза, возникающие во время рецидива, включают:
- проблемы с равновесием, координацией и головокружение
- усталость
- проблемы со зрением
- слабость мочевого пузыря
- слабость ног или рук
- онемение
- иглы и иглы
- снижение подвижности
- проблемы с памятью и концентрацией
Некоторые рецидивы легкие и не сильно мешают повседневному функционированию.Другим потребуется госпитализация.
Триггеры
Поделиться на Pinterest Некоторые вакцины, например вакцины, содержащие живые патогены, могут вызывать обострения рассеянного склероза у людей, страдающих этим заболеванием.Возможные триггеры обострения рассеянного склероза могут включать:
- Инфекция : вирусные, бактериальные и грибковые инфекции могут вызвать обострение рассеянного склероза. Люди с рассеянным склерозом могут захотеть принять меры для снижения риска заражения, например, избегать людей с простудой.
- Прививки : Некоторые вакцины могут вызывать рецидив рассеянного склероза.Врачи не рекомендуют некоторые вакцины для людей с рассеянным склерозом, такие как прививки, содержащие живые патогены, в том числе вакцины от опоясывающего лишая и желтой лихорадки.
- Роды : У некоторых женщин с РС в течение времени сразу после родов могут возникнуть обострения. Однако грудное вскармливание может дать некоторую защиту.
- Дефицит витамина D : Низкий уровень витамина D может способствовать риску обострений рассеянного склероза. Людям с рассеянным склерозом следует регулярно контролировать уровень витамина D и, при необходимости, повышать его.
Общие симптомы рассеянного склероза могут включать:
- онемение или слабость конечностей
- боль
- покалывание или зуд
- тремор, неустойчивость или проблемы с координацией
- частичная или полная потеря зрения
- двоение в глазах
- головная боль
- затрудненное дыхание или глотание
- невнятная речь
- усталость
- головокружение
- проблемы с кишечником и мочевым пузырем
- сексуальные проблемы
- эмоциональные расстройства, такие как депрессия и перепады настроения
- изменения в мышлении и концентрации
- судороги
- слух потеря
Во время обострения они начнут обостряться или ухудшаться.В зависимости от типа рассеянного склероза они либо выздоравливают в период ремиссии, либо становятся постоянными.
Обострения протекают по-разному при каждом типе рассеянного склероза.
Клинически изолированный синдром
Клинически изолированный синдром (CIS) - это первый эпизод воспаления центральной нервной системы и повреждения защитной оболочки нервных клеток. Он вызывает симптомы, которые длятся не менее 24 часов.
У людей с CIS иногда возникают поражения мозга, типичные для людей с РС.Эти поражения обычно предполагают более высокий риск развития ремиттирующего РС (RRMS). Поражения головного мозга - это рубцы, которые обычно обнаруживаются на МРТ.
Не все люди с СНГ заболевают РС. Однако с 2017 года диагностические критерии указывали на конкретные результаты МРТ, которые предполагают более раннее повреждение в другом месте мозга, а также активное воспаление в области, которая не вызывает эпизод симптомов.
Люди с CIS без этих поражений головного мозга имеют более низкий риск развития РС.Пациенты с высоким риском CIS, которые получают лечение на ранней стадии, могут испытывать задержку в развитии MS.
Ремиттирующий рассеянный склероз
У людей с диагнозом RRMS часто возникают обострения. У них есть четкая начальная и конечная точки. Симптомы исчезнут частично или полностью вне этих приступов.
Иногда все симптомы улучшаются, но определенные симптомы могут сохраняться и становиться постоянными в остальное время.
В период ремиссии РС прогрессирует нечасто.Эти периоды восстановления могут длиться месяцами или годами. Рецидивы часто приводят к изменению результатов МРТ по мере появления новых поражений головного мозга.
RRMS - наиболее распространенный тип РС, составляющий 85 процентов первоначальных диагнозов РС.
Первичный прогрессирующий РС
Первичный прогрессирующий РС, или ППРС, представляет собой нарастающий тип РС, который ухудшается с самого начала любых симптомов без каких-либо ранних ремиссий или рецидивов. Симптомы могут проходить через периоды, когда они не проявляют активности или не прогрессируют, но они не проходят.
Обострения при ППРС возникают нечасто, поскольку симптомы ухудшаются без ремиссии.
Около 15 процентов людей с РС имеют форму PPMS.
Вторичный прогрессивный MS
Эта форма MS, которую специалисты сокращают до SPMS, является прогрессирующим состоянием.
Обычно он начинается с периода RRMS, который позже перерастает в тип, при котором функции мозга и нервов постепенно ухудшаются без периодов ремиссии. Люди с большей вероятностью испытают обострение во время этого начального эпизода RRMS.
Опыт каждого человека с RRMS, PPMS и SPMS будет разным, и разные симптомы будут нарастать с разной скоростью.
Ни один тест не может диагностировать РС. Врачи используют множество различных тестов, чтобы исключить другие причины симптомов человека.
Симптомы должны соответствовать определенным критериям, чтобы врач мог поставить диагноз РС. Национальное общество рассеянного склероза определяет критерии как:
- как минимум две отдельные области поражения в центральной нервной системе
- свидетельство того, что вышеуказанное повреждение произошло с интервалом не менее одного месяца
- исключение всех других возможных причин
Некоторые из тестов, которые врачи могут использовать для выявления рассеянного склероза, включают:
- МРТ-сканирование
- спинномозговую пункцию для получения образцов спинномозговой жидкости
- вызванных потенциалов или измерения реакции электрической активности мозга на нервную стимуляцию
- определенную сыворотку крови тесты
Люди, испытывающие обострение, могут обнаружить, что им необходимо внести коррективы в свою личную жизнь, чтобы рецидив прошел как можно более комфортно.
К ним относятся:
Домашняя жизнь и работа по дому : Меньшая подвижность и усталость могут снизить способность человека выполнять все свои обычные домашние дела. Попросите друзей или семью помочь с повседневными делами и задачами. В качестве альтернативы краткосрочный уход на дому может оказать поддержку.
Эмоциональное воздействие : рецидив рассеянного склероза может сказаться на эмоциональном благополучии.Обострения могут возникать без предупреждения, вызывая разочарование, гнев и беспокойство по поводу будущего и приводя к аналогичным чувствам у людей, окружающих человека с РС.
Рецидивы могут вызывать беспокойство по поводу работы и отношений, а также проблемы со сном из-за лекарств и физической боли.
Знайте, что ощущения во время обострения не вечны и станут легче, когда симптомы пройдут или улучшатся.
Работа : Когда возможно и необходимо, во время рецидива возьмите отпуск на работу.Если это невозможно, то человек может поговорить со своим руководителем о сокращении рабочего времени или о более гибком графике работы.
Когнитивные трудности : Во время обострения мысли могут быть медленнее, а концентрация затруднена.
Эти эффекты могут быть связаны с подавляющим стрессом от рецидива, но также могут быть прямым следствием обострения. Врачи называют это когнитивным рецидивом.
Хотя эти симптомы часто проходят, люди могут пожелать обратиться за помощью к эрготерапевту или нейропсихологу.Они смогут помочь человеку справиться с когнитивными эффектами обострения рассеянного склероза.
Следующие действия также могут помочь человеку подготовиться к последствиям обострения:
- Ежедневное отслеживание симптомов РС, а также физических или когнитивных изменений в журнале симптомов.
- Наличие специального контактного лица для экстренной помощи, чтобы позвонить в случае рецидива, и план действий на случай непредвиденных обстоятельств, если они не ответят.
- Создание сети поддержки, наличие списка людей, которые могут помочь с более сложными задачами, и начало диалога о том, что иногда требуется помощь.
- Знание политики вашего работодателя в отношении отпусков по болезни и возвращения на работу или льгот, на которые имеют право самостоятельно занятые люди, если они не могут работать по состоянию здоровья.
- Наличие предметов первой необходимости, включая молоко и продукты с длительным сроком годности, туалетные принадлежности и легкую еду.
Люди могут нуждаться или не нуждаться в лечении при обострениях, поскольку большинство легких симптомов, таких как усталость, могут исчезнуть без вмешательства.
В более тяжелых случаях лекарства, которые врачи используют для лечения обострений, включают высокие дозы метилпреднизолона перорально и внутривенно (IV).Метилпреднизолон - это стероид, который помогает уменьшить воспаление.
Другой вариант лечения обострений рассеянного склероза - плазмаферез или плазмаферез. Во время этой терапии медицинская бригада отделяет плазму от клеток крови, смешивает ее с водорастворимым белком, называемым альбумином, и вводит обратно в организм.
Людям с РС следует поговорить со своей медицинской бригадой и выбрать лучший подход к лечению их обострений. Программы физической реабилитации также могут принести пользу.
Лечение MS
В настоящее время не существует полного излечения от MS. Тем не менее, ряд методов лечения может помочь выздоровлению во время рецидивов, замедлить прогрессирование заболевания и помочь справиться с симптомами.
Лечение рассеянного склероза включает использование медикаментов, реабилитацию, а также дополнительные и альтернативные методы лечения.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило несколько лекарств для лечения различных форм рассеянного склероза.
Лекарства для инъекций включают:
- интерферон бета-1a (Avonex, Rebif)
- интерферон бета-1b (Betaseron, Extavia)
- ацетат глатирамера (копаксон)
- ацетат глатирамера, общий эквивалент дозы копаксона 20 миллиграмм. (Glatopa)
- пегинтерферон бета-1a (Plegridy)
Пероральные препараты включают:
- терифлуномид (Aubagio)
- финголимод (Gilenya)
- диметилфумарат (Tecfidera)
- сипонкладим )
Инфузионные препараты включают:
- алемтузумаб (Lemtrada)
- митоксантрон (Novantrone)
- натализумаб (Tysabri)
Для различных симптомов рассеянного склероза доступны различные варианты лечения.Врачи подбирают лечение в зависимости от конкретных симптомов, которые испытывает человек с РС.
Человек с рассеянным склерозом может включить в свой план лечения реабилитационные вмешательства, чтобы помочь с повседневными задачами. Эти услуги обычно включают в себя физическую, профессиональную, профессиональную и когнитивную терапию, а также услуги по лечению речевой патологии.
Помимо основного лечения РС, некоторые люди могут найти полезными дополнительные альтернативные методы лечения. К ним относятся использование акупунктуры, изменение диеты, массаж, упражнения, йога, медитация и управление стрессом.
Американская академия неврологии сообщает, что медицинская марихуана также может помочь в лечении некоторых симптомов боли, связанной с РС, и проблем с мышцами.
Q:
Каковы самые ранние признаки РС?
A:
Самыми ранними признаками рассеянного склероза обычно являются нарушения зрения. Эти признаки могут включать потерю зрения или двоение в глазах.
Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.
.Остеохондрозы: типы, симптомы и причины
Остеохондроз - это семейство заболеваний, влияющих на рост костей у детей и подростков. Часто причиной является нарушение кровоснабжения суставов.
Хотя некоторые болезни в этой семье могут поражать пожилых людей, они чаще всего поражают детей и подростков, кости которых все еще растут.
Остеохондрозы могут вызывать боль и приводить к инвалидности.
К остеохондрозам относится ряд заболеваний.Они влияют на разные части вашего тела. Обычно они группируются в одну из трех категорий в зависимости от места их возникновения. Они могут быть суставными, физическими или несуставными.
Болезни суставов
Заболевания суставов возникают в областях суставов и включают:
- Болезнь Легга-Кальве-Пертеса, поражающая бедро
- Болезнь Паннера, поражающая локоть
- Болезнь Фриберга или инфаркт Фриберга, поражающий второй палец ноги
- Болезнь Келера, которая поражает стопу
Болезнь Физеала
Основным заболеванием физики является болезнь Шейерманна, или ювенильный кифоз.Это состояние влияет на межпозвонковые суставы позвоночника. Это суставы между костями позвоночника.
Несуставные заболевания
Несуставные заболевания могут поражать любую часть вашего скелета. Наиболее частым несуставным заболеванием является болезнь Осгуда-Шлаттера, поражающая колено.
Болезнь Осгуда-Шлаттера вызывает раздражение пластинки роста в области бугристости большеберцовой кости, которая является верхней частью берцовой кости, прямо под коленом. Болезнь Севера, поражающая пяточку, - еще один вид несуставного остеохондроза.
Рассекающий остеохондрит - еще одна форма остеохондроза. Это происходит, когда небольшие кусочки хряща и кости смещаются в суставе из-за отсутствия кровотока. Это может произойти в любой части вашего тела и чаще всего встречается в колене.
Хотя в некоторых случаях остеохондроз может возникнуть и зажить без вашего ведома, наиболее частым симптомом является боль в области пораженного сустава. Боль может возникать из-за физической активности или давления на эту область.
Другие симптомы могут включать:
- опухоль
- болезненность
- трещина в суставе
- блокировка сустава
- слабость сустава
- жесткость сустава
- неспособность полностью выпрямить пораженную конечность
Остеохондроз не имеет единственной известной причины .
Общие факторы включают напряжение костей, снижение кровоснабжения пораженного участка и травму кости. Остеохондрозы также могут возникать в результате занятий спортом и спортивных травм.
Остеохондроз почти всегда встречается у детей и подростков примерно до 20 лет. Дети, занимающиеся спортом, более склонны к развитию остеохондроза. Это чаще встречается у мальчиков, что может быть связано с тем, что мальчики более подвержены риску травм, чем девочки.
Врачи легко диагностируют остеохондроз с помощью рентгеновских лучей.Существует ряд методов лечения остеохондроза, в том числе следующие:
- Врачи часто рекомендуют отдыхать на той области тела, где ощущается боль.
- Иногда можно использовать скобу или гипс.
- При некоторых типах остеохондроза упражнения и растяжки могут помочь укрепить мышцы и сухожилия вокруг пораженного сустава.
- В редких случаях рассекающего остеохондрита может потребоваться хирургическое вмешательство для удаления проблемных костных фрагментов.
Ваш прогноз может варьироваться в зависимости от того, какой у вас тип остеохондроза.Остеохондрозы часто заживают без лечения или с небольшой помощью брекетов или гипсовой повязки. Они часто заживают без лечения в течение нескольких недель или нескольких месяцев после появления.
.Варианты лечения и советы по профилактике
У людей с хронической обструктивной болезнью легких (ХОБЛ) иногда могут наблюдаться обострения или обострения симптомов. Варианты лечения обострений включают бронходилататоры, кортикостероиды, антибиотики, кислородную терапию и вентиляцию легких.
ХОБЛ - это группа хронических заболеваний легких. Состояние имеет тенденцию к ухудшению со временем, и симптомы могут включать:
- свистящее дыхание
- одышку
- кашель
- избыточное выделение слизи
- стеснение в груди
- усталость
Люди с ХОБЛ могут иногда замечать свои симптомы внезапно становится хуже или появляются новые симптомы.Врачи называют эти периоды обострениями или обострениями.
У некоторых людей обострение может спровоцировать определенные явления, например инфекция, изменение погоды, воздействие раздражителей или аллергенов.
Из этой статьи вы узнаете о некоторых вариантах лечения обострения ХОБЛ. Мы также обсуждаем важность лечения обострений, когда может потребоваться госпитализация, и некоторые советы по предотвращению обострений.
Как правило, чем раньше человек начнет лечение обострения ХОБЛ, тем лучше.Доступно несколько вариантов лечения, в том числе:
Бронходилататоры
Поделиться на Pinterest Бронходилататор может открыть легкие, чтобы облегчить симптомы обострения ХОБЛ.Бронходилататоры - это лекарства, расслабляющие мышцы дыхательных путей и помогающие им раскрыться. Одним из наиболее распространенных бронходилататоров, которые врачи назначают людям с ХОБЛ, является альбутерол.
Обострение ХОБЛ может привести к усилению стеснения в груди, хрипу или одышке. Прием лекарств для открытия легких, таких как бронходилататоры, может помочь облегчить эти симптомы.
Бронходилататоры обычно выпускаются в виде ингаляционного устройства или жидкости. Чтобы принять жидкую форму, человек должен использовать устройство, называемое небулайзером, чтобы превратить жидкость в аэрозоль или туман, который затем человек может вдохнуть в легкие.
Побочные эффекты от использования бронходилататора могут включать учащение пульса, головную боль и дрожь.
Кортикостероиды
Усиленное воспаление легких и дыхательных путей может вызвать обострение ХОБЛ. Кортикостероиды могут помочь уменьшить воспаление и облегчить симптомы.
Кортикостероиды бывают разных форм, включая таблетки, ингаляторы и инъекции. Кортикостероиды, которые врачи обычно назначают для лечения обострений ХОБЛ, включают преднизон и будесонид.
Кортикостероиды могут вызывать системные побочные эффекты, особенно когда человек принимает их внутривенно или перорально. Системные побочные эффекты могут повлиять на весь организм.
Возможные побочные эффекты включают повышение уровня сахара в крови, нервозность и головную боль. Распыленные кортикостероиды могут вызвать охриплость голоса, сухость во рту или оральные дрожжевые инфекции.
Лучший способ введения кортикостероидов для лечения обострения ХОБЛ зависит от типа и тяжести симптомов. Однако результаты исследования 2014 года показывают, что распыленные кортикостероиды могут быть столь же эффективными, как и внутривенные кортикостероиды, но с меньшим количеством системных побочных эффектов.
Антибиотики
У людей с ХОБЛ вероятность развития легочной инфекции выше, чем у людей без заболевания легких. Эти инфекции могут привести к обострению, и люди с ХОБЛ могут с большей вероятностью столкнуться с осложнениями от легочных инфекций.
Если врач подозревает, что у человека с ХОБЛ бактериальная инфекция, он может прописать ему курс антибиотиков.
Результаты исследования 2013 года, в котором участвовало 53 900 участников, показывают, что добавление антибиотиков к плану лечения, который также включал кортикостероиды, может на короткое время улучшить симптомы у пациентов в больнице с обострением ХОБЛ.
Кислородная терапия
Уровень кислорода у человека может снижаться во время обострения ХОБЛ. Кислородная терапия может помочь улучшить уровень кислорода в крови и облегчить сопутствующие симптомы, такие как одышка.
Во время кислородной терапии человек будет вдыхать кислород из аппарата через маску или через носовые трубки. Люди могут использовать аппарат кислородной терапии дома.
Неинвазивная вентиляция
Поделиться на Pinterest Людям с тяжелым обострением ХОБЛ может потребоваться лечение неинвазивной вентиляцией легких.Изображение предоставлено: Джеймс Хейлман, 2014 г.
Неинвазивная вентиляция легких (НИВ) - это тип респираторной поддержки, который может улучшить уровень кислорода, раздуть легкие и облегчить дыхание. NIV включает в себя аппарат, который через маску подает давление и кислород в легкие.
Врачи обычно предоставляют НИВЛ пациентам в больнице с тяжелым обострением ХОБЛ.
В исследовании 2017 года было рассмотрено 17 клинических испытаний, в которых приняли участие 1264 человека, находившихся в больнице с ХОБЛ. Исследователи обнаружили, что у участников, перенесших НИВ, риск смерти на 46% ниже, чем у тех, кто не прошел НИВ.
Лечение с помощью НИВ также сократило продолжительность пребывания в больнице и снизило риск возникновения осложнений, связанных с ХОБЛ.
Интубация и вентиляция
Во время интубации специалист вставляет дыхательную трубку в дыхательное горло человека для обеспечения механической вентиляции или вспомогательного дыхания.Затем специалист подключит дыхательную трубку к аппарату ИВЛ, который также известен как дыхательный аппарат или респиратор.
Врачи могут использовать аппарат искусственной вентиляции легких, если человек не может дышать самостоятельно или его дыхание неэффективно для удаления углекислого газа или насыщения легких кислородом.
Аппарат может подавать в легкие заданное количество вдохов в минуту, объем воздуха и давление. Он также доставляет кислород.
Обострения ХОБЛ - это события, во время которых симптомы человека внезапно ухудшаются или появляются новые симптомы.Определенные стратегии, такие как избегание триггеров, могут помочь снизить вероятность обострения ХОБЛ. Однако предотвратить их не всегда удается.
Лечение зависит от типа и тяжести обострения и может включать бронходилататоры, кортикостероиды, антибиотики, кислородную терапию и вентиляцию легких. Иногда человеку может потребоваться более одной формы лечения.
Своевременное распознавание и лечение обострения ХОБЛ может снизить потребность в госпитализации и снизить риск осложнений.Врач может предложить лечение и план действий по борьбе с обострениями.
.Острое обострение астмы: каковы симптомы?
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что происходит во время обострения астмы?
Астма - хроническое заболевание легких. Это вызывает воспаление и сужение дыхательных путей. Это может повлиять на ваш воздушный поток.
Симптомы астмы приходят и уходят. Когда симптомы обостряются и постепенно ухудшаются, это можно назвать:
- обострением
- приступом
- эпизодом
- обострением
Ваши дыхательные пути опухают во время обострения.Ваши мышцы сокращаются, а бронхи сужаются. Дыхание в норме становится все труднее.
Даже если у вас раньше были обострения и вы знаете, что делать, все же рекомендуется обратиться к врачу. Острое обострение астмы является серьезным заболеванием и может даже стать опасным для жизни. Вот почему так важно распознать симптомы на ранней стадии и принять соответствующие меры.
Важно разработать «план лечения астмы», как лечить симптомы. Поработайте со своим врачом, чтобы придумать, что делать, когда ваши симптомы обостряются.
Симптомы астмы различны. Между обострениями может не быть никаких симптомов. Симптомы могут варьироваться от легких до тяжелых. Они могут включать:
Обострение может быстро пройти при приеме лекарств или без них. Это также может длиться много часов. Чем дольше это продолжается, тем больше вероятность того, что это повлияет на вашу способность дышать. Признаки и симптомы острого обострения или приступа астмы включают:
Эти признаки и симптомы следует считать неотложной медицинской помощью.Немедленно позвоните своему врачу, если они возникнут.
Острые обострения могут быть вызваны разными причинами. Вот некоторые из наиболее распространенных триггеров:
Это может быть комбинация факторов, запускающих цепную реакцию. Поскольку существует так много потенциальных триггеров, не всегда можно определить точную причину.
Узнайте больше о причинах астмы.
Любой человек, страдающий астмой, подвержен риску обострения. Этот риск выше, если он у вас был раньше, особенно если он был достаточно серьезным для посещения отделения неотложной помощи.К другим факторам риска относятся:
- использование более двух ингаляторов в месяц
- внезапное обострение или приступ астмы
- наличие других хронических проблем со здоровьем
- курение
- отказ от лечения астмы в соответствии с указаниями
- наличие простуда, грипп или другая респираторная инфекция
Одно исследование показало, что у женщин, как правило, больше обострений астмы, чем у мужчин. Кроме того, афроамериканцы и латиноамериканцы, страдающие астмой, чаще попадают в больницу с обострениями, чем европейцы.
Если у вас раньше было обострение, вы, вероятно, узнаете симптомы. Ваш врач сможет быстро поставить диагноз.
Если это ваше первое обострение, вашему врачу необходимо знать вашу историю болезни, в частности, историю астмы. Чтобы поставить правильный диагноз, ваш врач, скорее всего, проведет физический осмотр и проверку функции ваших легких.
Есть несколько тестов, которые можно использовать для проверки того, насколько хорошо работают ваши легкие:
Тест пикового потока
Тест пикового потока измеряет, насколько быстро вы можете выдохнуть.Чтобы получить показания, вы как можно сильнее дуйте в мундштук. Вы также можете использовать пикфлоуметр дома.
Спирометрия
Ваш врач может также использовать спирометр. Этот аппарат может измерить, насколько быстро вы можете вдыхать и выдыхать. Он также определяет, сколько воздуха могут удерживать ваши легкие. Чтобы получить эти измерения, вам нужно вдохнуть в специальный шланг, подключенный к счетчику.
Тест на оксид азота
Этот тест включает дыхание через мундштук, который измеряет количество оксида азота в вашем дыхании.Высокий уровень означает воспаление бронхов.
Тесты уровня кислорода в крови
Во время тяжелого приступа астмы может потребоваться проверить уровень кислорода в крови. Это можно сделать с помощью пульсоксиметра. Пульсоксиметр - это небольшое устройство, которое размещается на конце вашего пальца. Тест занимает несколько секунд и может быть проведен даже дома.
Магазин, где можно купить пульсоксиметр для домашнего использования.
В большинстве случаев обострения астмы можно лечить дома или при посещении врача.План лечения астмы, который вы разработали вместе с врачом, может помочь вам справиться с симптомами и острыми приступами.
Однако острые обострения часто приводят к обращению в отделение неотложной помощи. Неотложная помощь может включать:
Обострение требует тщательного наблюдения. Ваш врач может повторить диагностические тесты несколько раз. Вас не выпишут, пока ваши легкие не станут нормально функционировать. Если ваше дыхание по-прежнему затруднено, возможно, вам придется госпитализироваться на несколько дней, пока вы не выздоровеете.
Возможно, вам потребуется принимать кортикостероиды в течение нескольких дней после обострения. Ваш врач может также порекомендовать последующее наблюдение.
Большинство людей, страдающих астмой, способны справляться с симптомами и поддерживать хорошее качество жизни.
Острое обострение астмы может быть опасным для жизни. Однако вы сможете вернуться к своей обычной деятельности, как только она будет под контролем. Конечно, вам следует избегать известных триггеров и следовать советам врача по лечению астмы.
Если у вас астма, у вас должен быть план действий. Вместе со своим врачом разработайте план, который поможет вам знать, что делать при обострении симптомов.
Советы по профилактике
- Убедитесь, что у вас достаточно лекарств, и внимательно следуйте инструкциям.
- Подумайте о приобретении измерителя пикового расхода для домашнего использования.
- Сообщите своему врачу, если ваши лекарства не работают. Дозировку можно изменить или попробовать другое лекарство.Цель состоит в том, чтобы свести воспаление к минимуму.
- Помните, что приступ астмы необходимо немедленно лечить. Любые задержки могут быть опасными для жизни.
- Обратите внимание на симптомы, если у вас простуда или грипп.
- Немедленно обратитесь за медицинской помощью, если вы считаете, что у вас обострение.
Это непросто, но если вы сможете определить триггеры обострения, вы можете попытаться избежать их в будущем.
Очень важно научиться управлять астмой.Если держать его под контролем, вы снизите вероятность обострения.
.Обострение ХОБЛ: причины, симптомы и лечение
Хроническая обструктивная болезнь легких или ХОБЛ - это группа заболеваний, которые вызывают блокировку воздушного потока и серьезные проблемы с дыханием, вплоть до одышки. Обострения - это приступы затрудненного дыхания, которые могут вызвать повреждение легких.
Это может привести к опасным для жизни осложнениям, которые могут ускорить прогрессирование болезни.
ХОБЛ в основном включает эмфизему и хронический бронхит. Лекарства от ХОБЛ не существует, и человек может постоянно испытывать сильную одышку, когда болезнь прогрессирует до тяжелой стадии.
Некоторые люди путают свои симптомы с другими состояниями и не обращаются за диагностикой, пока болезнь не продвинется. ХОБЛ может быть опасной для жизни, если ее не лечить.
В этой статье мы объясняем потенциальные триггеры обострения ХОБЛ, как распознать, когда оно происходит, и как их лечить.
Поделиться на Pinterest У человека с обострением ХОБЛ может быть больше хрипов, чем обычно.Обострения могут развиваться быстро. Иногда они делают это без особого предупреждения.
Обычные тесты, такие как рентген грудной клетки и анализы крови, часто не позволяют определить тяжесть обострения. Поэтому важно понимать первые признаки. Люди с ХОБЛ должны знать даже о незначительных изменениях своих симптомов.
Понимая признаки и симптомы, они могут немедленно обратиться за медицинской помощью, чтобы уменьшить осложнения.
Люди должны отмечать симптомы обострений относительно их обычного состояния. К ним относятся:
- больше хрипов, чем обычно
- постоянный кашель
- крайняя одышка, которая хуже, чем обычно
- поверхностное или учащенное дыхание
- заметное увеличение выработки слизи
- изменение цвета слизи, которая может быть желтым, зеленым, коричневым или кровавым
- лихорадка
- спутанность сознания или сонливость
- опухоль ступней или лодыжек
Подробнее о том, как ХОБЛ развивается в легких.
В большинстве случаев обострение ХОБЛ напрямую связано с инфекцией легких или тела. Инфекция обычно является результатом вируса, но бактерии или другие организмы также могут быть ответственны за нее.
Инфекция вызывает воспаление легких. Это приводит к сужению дыхательных путей. Закупорка возникает из-за отека и выделения слизи.
Если человек с ХОБЛ продолжает курить табак, это также может увеличить риск обострения.
Обострение может также возникнуть в результате сильной аллергии или вдыхания раздражающих веществ из окружающей среды, например, сильного загрязнения воздуха.Другие возможные триггеры включают:
- изменения погоды
- чрезмерные физические нагрузки
- недосыпание или усталость
- стресс или беспокойство
Иногда человек или его врач не знают точную причину обострения.
Частота обострений ХОБЛ может варьироваться в зависимости от человека. Обострениям способствуют самые разные состояния.
Отчет за 2014 год в PLOS One показал, что следующие люди с большей вероятностью будут иметь одно или несколько обострений в следующем году:
- пожилые люди
- женщины
- человек с пониженной функцией легких
- те, у кого был анамнез обострений в предыдущем году
- человек с частым кашлем с выделением мокроты
Обострения могут быть тяжелыми и опасными для жизни.При первых признаках симптомов человеку следует немедленно обратиться за медицинской помощью.
В зависимости от степени тяжести и причины, людям, страдающим обострением ХОБЛ, часто необходимо оставаться в больнице. Иногда человек может справиться с обострениями дома, в зависимости от общего состояния здоровья.
Лечение включает:
кислородную терапию, которая дополняет кислород у людей с пониженным уровнем кислорода
- глюкокортикостероиды, уменьшающие воспаление
- антибиотики, которые помогают человеку бороться с бактериальными инфекциями легких
- противовирусные препараты, которые могут помочь индивидуально грипп
- бронходилататоры, которые могут помочь расширить дыхательные пути
- стимуляторы дыхания,
- респираторная поддержка или аппарат искусственной вентиляции легких, которые люди используют, когда они слишком устали или ослаблены, чтобы дышать самостоятельно.
У людей, у которых возникают рецидивирующие обострения, более быстрое снижение функции легких и повышенный риск смерти. Особенно это касается людей, которым требуется госпитализация. Те, кто испытывает легкое обострение, получат рецепт на лекарства, которые нужно принимать дома.
Обострения требуют немедленного лечения, потому что на выздоровление у кого-то может уйти много времени. Когда обострение возникает из-за респираторной инфекции, может увеличиваться выработка слизи, что приводит к воспалению и потере функции легких.
Люди с вирусной инфекцией имеют повышенный риск развития вторичной бактериальной инфекции.
Помимо лечения гриппа, нет лекарств, которые могут замедлить вирусную инфекцию легких.
Здесь вы узнаете все об ингаляционных лекарствах от ХОБЛ.
Невозможно предотвратить все обострения ХОБЛ, особенно на поздних стадиях заболевания. Однако люди могут предпринять определенные шаги, чтобы ограничить их возникновение и серьезность.
Отказ от курения - самое важное изменение образа жизни, которое может сделать любой человек с заболеванием легких.Это поможет улучшить их состояние здоровья, снизить частоту повторения обострений и повысить качество их жизни.
Участие в программе отказа от курения может помочь человеку, которому трудно бросить курить без посторонней помощи.
Другие шаги включают:
- Поддержание лечения: Люди должны посещать все регулярные визиты к врачам и соблюдать режим приема лекарств. Врач может следить за прогрессом и назначать любые другие необходимые лекарства.Это поможет контролировать симптомы и снизить риск обострений.
- Получение вакцины: Грипп опасен для людей с ХОБЛ и может вызывать опасные для жизни обострения и осложнения, поэтому люди с ХОБЛ должны пройти вакцинацию от гриппа. Врачи также рекомендуют переносить пневмонию и уколы от коклюша. Также рекомендуется держаться подальше от людных мест во время гриппа и простуды.
- Соблюдение гигиены: Людям с ХОБЛ следует часто мыть руки с мылом и водой, чтобы свести к минимуму передачу вирусов и бактерий.Некоторые люди с ХОБЛ предпочитают носить с собой дезинфицирующее средство для рук.
- Достаточно отдыхать: Обострения более вероятны, если человек с ХОБЛ не высыпается или не отдыхает.
- Вести здоровый образ жизни: Физические упражнения, участие в легочной реабилитации и соблюдение сбалансированной диеты могут помочь снизить риск обострения. Избыточный или недостаточный вес может способствовать проблемам со здоровьем у людей с ХОБЛ.
- Избегать загрязнителей и раздражителей: Избегать потенциальных триггеров может снизить риск опасных для жизни обострений.
Обострения могут вызвать серьезные проблемы со здоровьем у людей с ХОБЛ.
Понимание факторов риска и распознавание симптомов может означать, что человек может получить своевременное лечение до возникновения осложнений.
Людям на более поздних стадиях ХОБЛ или с тяжелыми симптомами может потребоваться обратиться в больницу при обострении. Однако пациенты с менее серьезными симптомами могут справиться с ними дома с помощью назначенных лекарств.
Люди с ХОБЛ и лица, ухаживающие за ними, должны работать со своим врачом и медперсоналом, чтобы убедиться, что все понимают, что делать в случае обострения.
Ключом к предотвращению или снижению риска обострений является понимание факторов риска, знание признаков и симптомов и наличие плана действий.
Q:
Сможет ли когда-нибудь обострение исчезнуть без лечения?
A:
Обострения ХОБЛ связаны с усугубляющейся одышкой, кашлем и выделением мокроты, а также ухудшением обструкции дыхательных путей.
Исследования показали, что у людей с ХОБЛ симптомы могут ухудшаться по сравнению с исходным уровнем, которые проходят сами собой примерно в половине случаев.Однако это обычно связано с ухудшением одного симптома в течение 1-2 дней. Человеку следует обратиться за медицинской помощью, если он переступает порог обострения, которое в некоторых исследованиях определяется как усиление множественных симптомов в течение 2 или более дней.
Если ваши симптомы ухудшаются по сравнению с исходным уровнем в течение более одного дня или если у вас наблюдаются тяжелые симптомы в течение любой продолжительности, вам следует обратиться за медицинской помощью.
Adithya Cattamanchi, MD Ответы отражают мнение наших медицинских экспертов.Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет. .