Шейный остеохондроз 2 степени сколько лет можно прожить
Остеохондроз шейного отдела 2 степени: симптомы, диагностика, лечение
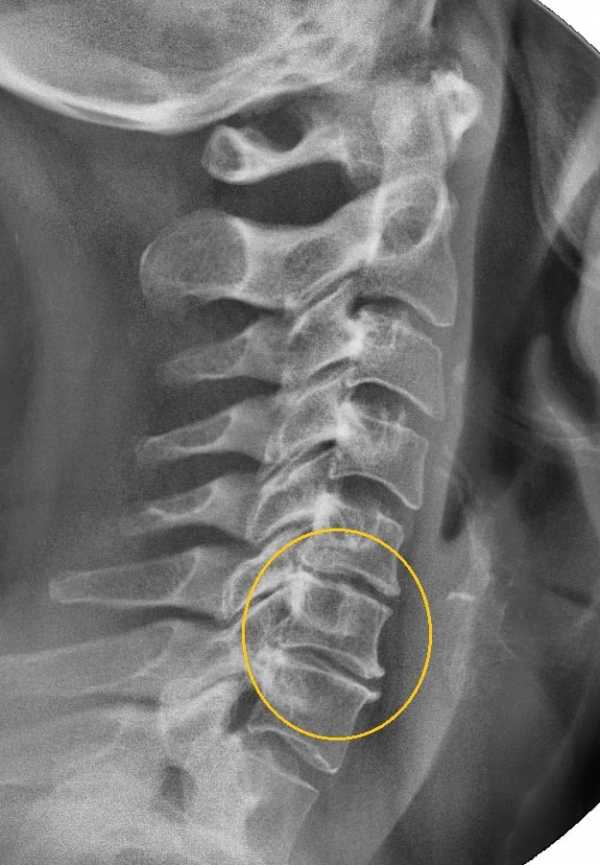
Остеохондроз на рентгене.
Остеохондроз шейного отдела 2 степени диагностируется у пациентов, которые игнорировали первые клинические проявления дегенеративно-дистрофической патологии. Отсутствие врачебного вмешательства на начальном этапе развития привело к истончению и уплотнению межпозвонковых дисков. Шейные позвоночные сегменты частично утратили стабильность, что и стало причиной тугоподвижности, тупых, ноющих или острых болей в шее.
Остеохондроз с трудом поддается консервативной терапии. Восстановить функциональную активность шейного отдела можно только комплексным подходом к лечению.
Характерные особенности патологии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует..." Читать далее...
Остеохондроз 2 степени шейного отдела — хроническая патология, спровоцированная расстройством трофики (питания тканей) межпозвонковых дисков. Она довольно быстро распространяется, поражая тела позвонков, кровеносные сосуды, связки, мышцы сухожилия. Многие симптомы заболевания появляются из-за сдавливания спинномозговых корешков костными разрастаниями. В ответ на их ущемление возникает мышечный спазм. Таким способом организм ограничивает движения в шейном отделе, пытаясь снизить выраженность боли. Но спазмированные мышцы еще больше сдавливают нервные окончания, усиливая болевой синдром.

Стадии остеохондроза.
При этом заболевании позвоночные артерии еще не вовлечены в процесс патологии. Но присутствует определенное сдавливание кровеносных сосудов, снабжающих питательными веществами, кислородом головной мозг. Поэтому на этой стадии, особенно на ее конечном этапе, начинают проявляться первые признаки гипоксии (кислородного голодания клеток).
Так как восстановить пораженные диски и позвонки не представляется возможным, то лечение направлено на предупреждение прогрессирования заболевания. Одновременно устраняется болезненная симптоматика, укрепляются мышцы, связки.
Клиническая картина
Симптомы шейного остеохондроза 2 степени наиболее выражены. На начальном этапе патология проявляется лишь дискомфортными ощущениями, а при заболевании 3 степени болевой синдром ослабевает из-за стабилизации позвоночных сегментов костными разрастаниями. Для патологии характерен повышенный тонус мышц. Человек постоянно ощущает сильное напряжение в задней поверхности шеи, плечах. Боль уже не локализуется на участках с пораженными дисками. Она иррадиирует в расположенные поблизости области тела — плечи, предплечья, лопатки, верхнюю часть груди.
Так как связочно-мышечный корсет ослаб, то учащаются подвывихи шейных структур. Возникающая при этом боль настолько острая, что человек некоторое время избегает поворотов или наклонов головы. Патология 2 степени проявляется так:

На этом этапе развития остеохондроза боль может ощущаться в ночные часы. Обычно она возникает при перемене положения тела. Расстройства сна еще более усугубляют неврогенную симптоматику, отрицательно сказываются на памяти и концентрации внимания.
Для патологии характерна частая смена ремиссий с рецидивами. Обострения возникают после переохлаждения, избыточных физических нагрузок и даже при резких движениях головой.
Симптомы остеохондроза шейного отдела 2 степени во время рецидивов проявляются комплексно и наиболее ярко. На стадии ремиссии боли ослабевают, объем движений ограничен незначительно, а вот повышенный мышечный тонус сохраняется.
Диагностика
Первичный диагноз может быть выставлен на основании результатов осмотра пациента и описываемых им симптомов. Проводится ряд функциональных тестов для оценки подвижности сегментов. Для подтверждения диагноза используется рентгенография в двух проекциях. Нередко требуется съемка одного из позвоночных сегментов в дополнительной плоскости. Типичные рентгенографические признаки остеохондроза:
- изменения лордоза;
- истончение и уплотнение межпозвоночных дисков;
- смещение позвонков и дисков;
- формирование множества костных наростов (остеофитов).

Остеохондроз на рентгене.
Выявить развившиеся осложнения, оценить состояние головного мозга помогает проведение МРТ (магнитно-резонансная томография). Это исследование позволяет также дифференцировать остеохондроз шейного отдела позвоночника 2 степени от болезни Бехтерева, остеомиелита, туберкулезного спондилита. Если по каким-либо показаниям проведение МРТ невозможно, то назначается миелография — рентгеноконтрастное исследование ликворопроводящих путей спинного мозга.
"Врачи скрывают правду!"
Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим...
>Основные методы терапии
Лечение остеохондроза 2 степени шейного отдела позвоночника — консервативное, но при постоянных сильных болях, не устраняемых медикаментозно, пациенту может быть предложена хирургическая операция. С первого дня терапии показано ношение ортопедических приспособлений — бандажей, ортезов. Чаще всего используется воротник Шанца, который нужно надевать ежедневно на 2-4 часа и обязательно снимать перед сном. Бандаж предотвращает смещения позвоночных структур, в том числе костных наростов, относительно друг друга, что существенно снижает интенсивность болей.

Воротник Шанца.
При обострениях патологии часто проводятся лекарственные блокады. Для быстрого обезболивания на несколько дней назначают глюкокортикостероиды — Дипроспан, Дексаметазон, Триамцинолон, Преднизолон. Чтобы добиться длительного клинического эффекта, их комбинируют с анестетиками Новокаином или Лидокаином.

Гормональные средства токсичны, поэтому их заменяют нестероидными противовоспалительными препаратами (НПВП) в таблетках или инъекционных растворах. Это Ортофен, Мовалис, Кеторол, Индометацин, Кетопрофен. Во время рецидивов применяются миорелаксанты (Мидокалм, Баклосан, Сирдалуд) для устранения мышечных спазмов.
После устранения острой симптоматики лечение шейного остеохондроза 2 степени проводится с помощью физиотерапевтических и массажных процедур. Эти мероприятия улучшают кровообращение в пораженных тканях, ускоряют обмен веществ, повышают объем движений.
| Физиотерапевтическая процедура, используемая в терапии шейного остеохондроза 2 степени | Клинический эффект |
| Электрофорез, фонофорез | Усиление и пролонгирование действия фармакологических препаратов за счет их проникновения непосредственно в очаги патологии |
| УВЧ-терапия | Ускорение метаболизма, стимуляция регенерации соединительнотканных структур и выработки жирорастворимого витамина Д (эргокальциферола) |
| Лазеротерапия | Ускорение кровообращения и микроциркуляции, устранение дефицита питательных и биоактивных веществ, улучшение трофики тканей |
| Магнитотерапия | Купирование асептических воспалительных процессов, снижение выраженности болевого синдрома, отечности мягких тканей |

Массаж шейно-воротниковой зоны.
На стадии ремиссии болезненные ощущения возникают при резкой перемене погоды или переохлаждении. Обычно не требуется принимать таблетки — достаточно использования средств для локального нанесения. Это мази, гели, кремы с НПВС: Вольтарен, Фастум, Артрозилен, Финалгель, Найз.

В лечении остеохондроза шейного отдела 2 степени хорошо зарекомендовали себя средства с отвлекающим, местнораздражающим, согревающим действием — Финалгон, Капсикам, Апизартрон, Наятокс, Меновазин.

Врачи советуют не устранять боли медикаментозно, а предупреждать их появление с помощью ежедневных занятий лечебной физкультурой и гимнастикой. При выполнении упражнений за счет ускорения кровообращения улучшается состояние связочно-сухожильного аппарата, укрепляется мышечный корсет.
Прогноз на выздоровление во многом зависит от пациента. Чтобы остановить распространение патологии, необходимо скорректировать привычный образ жизни, который в большинстве случаев и послужил причиной развития остеохондроза.
Похожие статьи
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>
загрузка...
Шейный остеохондроз 2 степени - симптомы, лечение, стадии и причины
Остеохондроз шейного отдела разной степени (стадии) – заболевание дегенеративного характера, протекающее в шейном отделе позвоночника и сопровождающееся потерей эластичности хряща за счет неоднородности поступления питательных веществ и сбоя в работе эндокринной систем.
Результатом прогрессирования заболевания является не только ухудшение состояния в костно-хрящевых тканях, но также и появление сопутствующих симптомов, таких как – гипер- и гипотензии, головная боль, когнитивные расстройства и др.

Существует 5 стадий остеохондроза шейного отдела, каждая из которых имеет свои симптомы и проявления.
Но главная задача, это не допустить перетекания одной стадии в другую, так как проще не допустить или хотя бы как можно раньше приостановить заболевание, вначале, чем потом лечить запущенные формы.
Остеохондроз 2 степени шейного отдела что это такое
Заболевание возникает не сразу, а развивается постепенно. Начинается все с шейного остеохондроза 1 степени. На этой стадии болезни происходит незначительные изменения в кровообращении хрящевой ткани — хондроз. Вследствие чего начинают проявляться легкие деформации и изменения межпозвонковых дисков. Таким образом, возникают защемления нервных корешков, возникают болевые ощущения.
Возможно, появление микротрещин в фиброзном кольце и разрывов в капсулах дисков между позвонками. То есть появляются ненормальные изменения в студенистом ядре и костных тканях (дорсопатии).
Остеохондроз 1 степени шейного отдела проявляет себя:
- Появлением первых болевых ощущений в шее и суставах в области плеч.
- Появляющиеся защемления сосудов и нервных корешков вызывают сопутствующие симптомы, такие как тошнота, головные боли, нарушение внимания, памяти, слуха, ухудшение зрения, головокружения.
- Появляется корешковый синдром, который, наверное, ярче всего сигнализирует о появлении такого заболевания, как шейный остеохондроз. Проявляется он в том, что при резких движениях головы возникает хорошо ощущаемый болевой синдром.
- Боль в голове проявляется в области висков и затылка – все это свидетельствует о появлении синдрома позвоночной артерии. А это уже говорит о том, что в вертебробазилярном бассейне нарушено кровообращение.
- Ухудшением остроты зрения и появлением пятен, мерцаний, мушек.
Если на этой стадии не приняты эффективные меры по устранению причин, вызывающих дегенеративные изменения, то заболевание переходит во 2 стадию.
Остеохондроз 2 степени шейного отдела является прогрессированием все того же изменения студенистого ядра. Только на этой стадии наблюдается значительное уменьшение высоты между шейными позвонками. В результате чего возникает компрессия нервных спинномозговых ответвлений.

Что происходит на второй стадии болезни
Шейный остеохондроз 2 степени проявляется периодически возникающими резкими болями, которые концентрируются в точках, где поражены ткани между дисками. Усиливаются такие негативные ощущения при повышении физических нагрузок или резких поворотах головы.
Когда заболевание находится на второй степени, еще не происходит поражение позвоночных артерий, но изменения в позвоночнике уже существенные. Помимо уменьшения междискового пространства, могут появиться трещинки в гиалиновых пластинках. К тому же боль может расширяться с шеи на область плечей.
Остеохондроз шейного отдела позвоночника второй степени проявляет себя следующими симптомами и процессами в организме:
- Неэффективное лечение шейного остеохондроза первой стадии или игнорирование заболевания приводит к усилению всех симптомов и перехода в более серьезную стадию.
- Ярко выражено воспаление тканей.
- Болевые ощущения усиливаются, в сравнении с первой стадией.
- Усиление негативных ощущений происходят во время поворотов, наклонов, запрокидываний головы и шеи.
Из-за нарушения водного баланса формируются на этой стадии заболевания остеофиты – костные отростки, которые еще больше способствуют формированию защемления нервов и пережатия кровеносных сосудов.
Важно понимать, что начинать лечение остеохондроза нужно как можно раньше и не допускать его перехода в следующую стадию. Это важно, так как при шейном остеохондрозе 3 степени происходят уже необратимые процессы, которые способны самым негативным образом сказаться на здоровье.
Строение шейного отдела позвоночника
В шейный отдел позвоночника входят 7 позвонков, которые в совокупности образуют естественный прогиб – лордоз. Анатомия шейного отдела аналогична остальным частям позвоночного столба. Это обусловлено тем, что каждый позвонок имеет идентичное строение.
Каждый из них имеет отростки:
- Поперечный.
- Остистый.
Отростки выполняют структурообразующую функцию, то есть служат для прикрепления необходимых тканей. Между всеми позвонками находится хрящевая прослойка – межпозвоночные диски.
Позвонки шейного отдела переходят в грудной отдел, далее в поясничный, крестцовый и копчиковый. Внутри каждого позвонка есть отверстие, которое образует один общий канал, в котором проходит спинной мозг.

От спинного мозга отходят нервные окончания. И эти нервные корешки как раз проходят между отростками двух соседних позвонков, то есть в пространстве, которое создается межпозвоночным диском.
Если это пространство сужается, а это как раз происходит при остеохондрозе шейного отдела 2 стадии, то появляется большая вероятность, что нервы окажутся зажатыми, что и приводит к возникновению боли.
Причины возникновения
Шейный остеохондроз имеет различные стадии, которые говорят о степени развития заболевания. Но на данный момент научная медицина не дает полный и окончательный ответ, что же вызывает развитие дегенеративных процессов в позвоночнике.
Но в то же время она четко перечисляет факторы, которые являются спусковым механизмом для появления остеохондроза шейного отдела любой степени и его прогрессирования в дальнейшем. К таким причинам относятся:
- Нарушение обменных процессов, которые могут быть вызваны как скудностью и нерациональностью пищи, так и сбоями в работе определенных систем организма.
- Малое количество жидкости, поступающей в организм, что является причиной для нарушения водно-солевого баланса в организме.
- Долгое нахождение в однотипных статических позах, сопровождающихся наклоненной головой, что вызывает нарушение кровообращения в этой области. Тем самым провоцируется ухудшенное питание тканей всеми важными веществами и кислородом.
- Лишняя масса тела.
- Перенесенные травмы как серьезные, так и банальные ушибы. Иногда даже резкие повороты шеей.
- Различные типы нарушения осанки.
- Гиподинамия.
- Вредные виды работ, которые сопряжены с подъемом тяжестей, вибрациях, совершением рывкообразных движений.
- Неравномерно развитая костно-мышечная система.
- Воздействие инфекций или токсических веществ.
- Ношение неудобной обуви, что приводит в результате к деформированию позвонков.
- Плохие экологические условия, которые в принципе могут быть приравнены к воздействию токсических веществ на организм.
- Слишком интенсивные физические нагрузки, к которым могут быть отнесены и профессиональные занятия спортом.
- Резкое прекращение физической активности.
- Стрессовые ситуации, особенно если они носят излишне затяжной или систематический характер
- Наследственность.
Симптомы и методы диагностики
Проявление симптомов при шейном остеохондрозе сильно разнится. Это объясняется тем, что каждая стадия имеет свою тяжесть протекания процесса.
Основными характерными признаками являются:
- Боль в шее, отдающая в плечевой пояс.
- Излишняя напряженность в мышечных структурах.
- Головные боли различной степени тяжести.
- Разнообразные неврологические нарушения.
При малейших подозрениях на шейный остеохондроз следует безотлагательно обратиться к врачу вертебрологу. Он, проведя обследование, сможет назначить эффективные методы лечения, которые помогут предотвратить развитие таких опасных патологий, как межпозвоночная грыжа и протрузия.
Боль в шейном отделе позвоночника

Боль в шейном отделе – это самый распространенный симптом остеохондроза шейного отдела начиная с 1 стадии и для всех последующих стадий болезни. В зависимости от того, где локализуется боль, она разделяется на:
- Дискомфортные ощущения в плечах и ключицах.
- Боль во всей шее.
- Болевые ощущения в грудине, а именно в верхней части груди.
Вот как начинает проявлять себя боль в шейном отделе позвоночника:
- Дискомфортные ощущения проявляются больше во второй половине дня.
- Голова становится тяжелой.
- Мышцы спины, шеи и плечей напряжены.
- В пораженной области возникают прострелы.
- Руки тяжело отводятся назад.
- Пальцы рук не имеют должной подвижности.
- При поворотах головы, рук в плечевых суставах появляются звуки хруста и щелчков.
Именно остеохондроз 3 степени шейного отдела отличается появлением устойчивых болей, которые носят систематический характер и охватывают все большие участки тела.
Неврологические нарушения
Помимо болевых ощущений уже при остеохондрозе 1 степени шейного отдела могут появиться такие неврологические симптомы, как:
- Головная боль различной степени тяжести, включая мигрени. Чем меньше степень заболевания, тем легче выражена боль.
- Тошнота.
- Головокружение.
- Возможные потери сознания, правда, эта патология проявляется при запущенных формах или при возникновении разных синдромов.
- Нарушение когнитивных функций, таких как потеря памяти, неспособность к эффективному обучению, появление неустойчивой походки и пр.
Все это обуславливается тем, что пережимается вертебральные (позвоночные артерии), что приводит к нарушению циркуляции крови.
За счет того, что падает кровоток, возникает хроническое кислородное голодание мозга. Что и вызывает вышеприведенную симптоматику.
Нейрососудистые расстройства рефлекторного происхождения
Остеохондроз шейного отдела позвоночника во 2 степени сопровождается рефлекторными синдромами. Они вызваны теми дегенеративными процессами, которые происходят в шейном отделе позвоночника. Игнорировать их нельзя, так как это может привести не только к существенному ухудшения качества жизни, но также и к инвалидности.
Рефлекторная природа таких расстройств зависит от степени заболевания.
Так, например, при 2 степени, нейрососудистые расстройства проявляются в следующем:
- Появление трещин в позвонках.
- Это вызывает неустойчивость всей структуры.
- Возникают разнообразные смещения.
Это, в свою очередь, приводит к тому, что ущемляются не только нервные окончания и пережимаются сосуды, но и мышечный каркас, пытаясь удержать тело, приходит в состояние излишнего напряжения.
Возникает состояние хронического переутомления мышечной ткани.
Происходит возникновение рефлекторного синдрома.
Вдобавок ко всем тем основным симптомам шейного остеохондроза, возникают также еще и следующие:
- Ощущение першения в горле.
- Хватательные движения кистей рук становятся более слабыми.
- Между лопатками может появиться ощущение жжения.
- Частые заболевания зубов.
- Сиплота в голосе.
- Храп.
- Быстрая общая утомляемость.
- Сердечная боль, то есть такая боль, место локализации которой, находится за грудиной.
- Сдавливание глазных яблок или наоборот, их распирание.
- Ощущение, будто голова зажата в тиски.
Виды рефлекторных синдромов:
- Прострелы – место ее локализации шея и ключичная область.
- Боль в область шеи и затылке.
- Мышечно-тонический синдром.
- Местные спазмы.
- Синдром позвоночной артерии.
- Во время рефлекторных расстройств может возникнуть ишиас.
Признаки остеохондроза 2 степени

Основные признаки на этой стадии заболевания – это головные боли и боли, локализованные в области шеи и плечей. Также за счет нарушения кровообращения появляются признаки тошноты, ухудшение слуха и зрения. Очень важно обратить внимание на симптомы этой стадии, так как это поможет не допустить остеохондроза 3 степени шейного отдела позвоночника.
Стадии развития заболевания
Шейный остеохондроз имеет 5 основных стадий (степеней) развития заболевания. Каждое из них характеризуется собственными симптомами и оказывает свое влияние на все органы тела.
Так, 1 стадия (шейный остеохондроз 1 степени) – самое начало заболевания, проявляющееся меньшей симптоматикой и ее интенсивностью. Здесь только начинается ухудшение кровообращения в хрящевой и костной тканях организма. Это способствует возникновению дегенеративных изменениях в позвоночном столбе. Для того чтобы не допустить появления шейного остеохондроза, необходимо проводить профилактику.
Так как интенсивность проявления всех симптомов на 1 стадии неявно выражена, то большинство пациентов не обращаются к врачу. Тем самым пропуская важную стадию лечения, на которой исправить все нарушения легче всего. Так, заболевание перетекает у преобладающего числа больных во 2 стадию.
Она характеризуется: более интенсивными проявлениями боли, головокружения, ухудшения зрения и слуха. Может появиться нестабильность при походке. Это вызвано тем, что расстояние между позвонками уменьшается вследствие того, что разрушается фиброзное кольцо. Но все же этот этап еще достаточно хорошо поддается воздействию традиционной медикаментозной терапии. Основная задача лечения на этой стадии заболевания – это не допустить появления остеохондроза шейного отдела позвоночника 3 степени.
Но если и сейчас пациент игнорирует свое болезненное состояние, или же, если проведена некачественная диагностика или подобрано неадекватное лечение, то заболевание перетекает в шейный остеохондроз 3 степени. Тут уже появляются костные отростки на позвонках, что только способствует еще большей вероятности защемления нервных окончаний и сосудов. Возникают различные невралгии. Происходит дальнейшее выпячивание фиброзного кольца.
О предварительном этапе образования межпозвоночной грыжи, можно прочесть в статье о протрузиях!
Остеохондроз 4 степени характеризуется тем, что человек становится малоподвижным. Происходит настолько сильное изменение в хрящевой и костной ткани, что малейшее движение может вызывать сильные боли. На этой стадии появляются межпозвоночные грыжи.

Отличительной чертой, именно шейного остеохондроза, является тот факт, что позвонки в этой области самые маленькие, поэтому все дегенеративные процессы, происходящие в организме, быстрее и сильнее поражают именно эту часть спины. К тому же шейная область еще и более подвижна, что неминуемо сказывается не самым лучшим образом на состоянии позвоночника.
Если заболевании переходит в довольно запущенную стадию, то это может даже послужить толчком к образованию опухолей.
Синдромы заболевания
Синдром – это такое состояние, которое характеризуется сочетанием нескольких синдромов. При течении шейного остеохондроза, могут наблюдаться следующие виды синдромов:
- Позвоночной (вертебральной) артерии – происходит изменение в стенках сосудов, они могут приобретать неестественную изогнутость, что непременно негативным образом сказывается на скорости кровотока в сторону его снижения.
- Позвонковый – выражается в сильных болевых ощущениях при реализации попытки повернуть или совершить другую манипуляцию в больной зоне.
- Корешковый (при нем происходит защемление нервных окончаний, отходящих от основного канала спинного мозга).
- Кардиальный – возникают симптомы, схожи с нарушениями в работе сердца, а именно: одышка, жжение в области груди, нарушение сердечного ритма.
Лечение

Очень важно, как можно раньше, при первых признаках болезни, обратиться к врачу и пройти полное обследование. При подтверждении шейного остеохондроза врач назначит препараты.
Если выявлен остеопороз, то могут быть назначены такие средства, как бисфосфонаты, при сильных воспалительных процессах – гормональные препараты или другие препараты, например, кортикостероиды, спазмолитики, ноотропы и др.
Если боль настолько сильна, что она препятствует нормальному жизненному процессу, то назначают блокады – инъекции обезболивающих, вводимых в вертебральную область.
В комплексном лечение может быть прописан массаж шеи.
Возможные последствия и осложнения
Осложнения и вызванные ими последствия при остеохондрозе шейного отдела 2 степени, чреваты только переходом в более тяжелое течение заболевания и формирование следующей стадии. Если не оказывается должного внимания проблеме как со стороны страдающего заболеванием человека, так и со стороны лечащего врача, то возможные последствия будут носить весьма тяжелый характер.
Так, вероятно появление:
- Появление протрузий и грыж.
- Возможно, возникновение ситуации, когда происходит разрыв межпозвоночного диска. Тут может появиться серьезное защемление не только нервных окончаний, но и сдавливание спинного мозга, что вызывает летальный исход.
- Появление отростков (остеофитов, шипов) приводят к тому, что возникает радикулит, то есть хроническое сдавливание корешков нервов, что может вызывать паралич.
Поделиться ссылкой:
Остеохондроз 2 степени шейного отдела: симптомы и лечение
Несмотря на то, что остеохондроз шеи считается распространенным заболеванием и сегодня встречается даже у подростков, обращают на него внимание немногие. Огромный процент заболевших стойко переносит боли, заглушая их парацетамолом или другими НПВС, и только при появлении более серьезных симптомов решается на поход к врачу-неврологу. В это время остеохондроз шейного отдела может перейти уже во 2 степень, что затрудняет лечение, делает его более длительным, провоцирует риск возникновения сопутствующих патологий.
Общая информация о заболевании
Наша шея является верхним отделом позвоночного столба и состоит из нескольких позвонков, между которыми располагаются диски. Они образованы эластичной фиброзной тканью, именно благодаря ней обеспечивается подвижность позвоночника. Под воздействием негативных факторов фиброзная ткань становится тоньше, деформируется. Если пустить ситуацию на самотек, то неизбежно образование протрузий и грыж – наиболее опасных последствий остеохондроза шейного отдела позвоночника 2 степени.
Причины
Симптомы остеохондроза шейного отдела позвоночника 2 степени не развиваются на пустом месте – спусковым механизмом для них является определенный триггер. Также следует помнить, что болезнь не сразу перетекает во вторую стадию: скорее всего, хондроз у пациента уже имеется, просто он вовремя не обратил на него внимания, посчитав, что проблема того не стоит, или заглушал боли таблетками.
Переохлаждение
Опасно тем, что замедляет обменные процессы в организме. Если у вас уже диагностирован хондроз, то это только усугубит ситуацию и позволит болезни развиваться дальше. Вне зависимости от состояния здоровья, старайтесь одеваться по погоде, не распивайте спиртные напитки на холоде – эффект тепла, который они создают, действует очень непродолжительное время.
Нарушение осанки
Всем нам в детстве говорили о необходимости держать спину прямо и пугали сколиозом, который развивается у тех, кто полулежит на парте во время уроков или выполнения домашнего задания. В подобных страшилках есть доля правды: неправильно сформированный в юном возрасте позвоночник действительно становится причиной многих болезней, среди которых есть место и шейному остеохондрозу: он берет свое начало от других болезней, негативно влияющих на состояние позвоночного столба.
Дефицит кальция и витаминов
Может быть как естественным, так и искусственным. В первом случае мы говорим о возрастных изменениях, в ходе которых постепенно замедляется обмен веществ, ухудшается усвоение кальция и витаминов организмом, что в конечном счете приводит к хрупкости костей, остеохондрозу шейного отдела позвоночника на 2 стадии и прочим малоприятным последствиям. Во второй же ситуации человек пренебрегает правильным питанием, употребляет в пищу мало овощей и фруктов, молочной продукции.
Привычка сидеть
Наблюдается у школьников и офисных работников, вынужденных несколько часов проводить в сидячем положении. Для учащихся эта проблема решается при помощи перемен и уроков физической культуры, но в случае со специалистами из офисов практически непрерывная сидячая работа может растянуться на весь день. Страдает от этого не только спина и шея, под удар попадает здоровье глаз, сосудов (многие люди закидывают ногу на ногу во время сидения), мозга, не получающего достаточного количества кислорода в помещении.
Симптомы шейного остеохондроза второй степени
Хондроз может характеризоваться самыми разными симптомами, это и онемение рук с одной или обеих сторон, и головные боли, которые многие пациенты связывают с перенапряжением или стрессами, и общая слабость. Симптомами шейного остеохондроза 2 степени, которые однозначно проявляются у всех, становятся: боль умеренной интенсивности, усиливающаяся при движении, головокружение и усталость, скованность движений. Иногда к этим проблемам добавляются сердечные колики, звон в ушах.
Диагностика заболевания
2 степень остеохондроза шейного отдела позвоночника определяется врачом достаточно легко, поскольку, в отличие от первой стадии, симптомы носят более ярко выраженный характер, начинают проявлять себя очень часто, если не постоянно. Прежде всего, специалист соберет анамнез болезни, затем проведет осмотр и направит вас на МРТ или рентген для подтверждения предполагаемого диагноза. Очень большое значение имеет то, насколько квалифицированным окажется специалист, к которому вы решили обратиться. Неграмотные врачи могут, наоборот, затянуть диагностику или начать лечить совсем не ту область. Поэтому обращайтесь только к зарекомендовавшим себя неврологам и ортопедам – такие специалисты представляют клинику «Энерго». Мы запишем вас на прием к ним на любой удобный день и время – для этого нужно только позвонить по контактному телефону, указанному на сайте.
Методы лечения
Поскольку остеохондроз шейного отдела находится уже во 2 степени, то терапия может быть только комплексной, это позволит затормозить дальнейшее развитие болезни, минимизировать болезненные ощущения, вернуть шее и плечевому поясу прежнюю подвижность. Наши специалисты подберут для вас оптимальную схему, исходя из симптоматики и причины хондроза.
Лекарственные препараты
Необходимы для купирования болевого синдрома. Лекарства при остеохондрозе можно принимать как в таблетках или капсулах, так и в виде мазей, кремов, лосьонов. Наилучшим образом зарекомендовали себя классические обезболивающие – анальгин, парацетамол, ибупрофен. Если боли носят крайне интенсивный характер, то врач может выписать рецепт на более мощные НПВС.
Массажи
Эффективны для расслабления одних мышц и поддержания тонуса других при шейном остеохондрозе 2 степени. Правильную технику воздействия выберет специалист массажного кабинета: может случиться и так, что на один участок тела будет оказываться мягкое давление, а на другой – более интенсивное.
Гирудотерапия
В простонародье называется «лечение пиявками» и сегодня часто назначается врачами в качестве вспомогательного метода при лечении остеохондроза шейного отдела во 2 периоде. Пиявки, присасываясь к телу человека, высасывают небольшое количество крови, что позволяет «разогнать» общий кровоток, обогатить его кислородом и прочими питательными веществами.
Иглоукалывание
Нетрадиционная медицина (в данном случае – восточная) может также предложить вам процедуры акупунктуры. В ходе сеанса в тело вводятся на определенную глубину тонкие иголочки, которые воздействуют на определенные жизненно важные точки. В результате подобного лечения пациент достигает расслабления, что очень важно при остеохондрозе шейного отдела 2 степени. Иглоукалывание также позволяет скорректировать обмен веществ, нормализовать психологическое состояние.
Какие возможны осложнения?
От бездействия пациента, недостаточно точного следования рекомендациям врача, неправильно подобранной терапии страдает не только опорно-двигательный аппарат. Остеохондроз 2 степени шейного отдела опасен для сердца и мозга, поскольку при заболевании происходит сдавливание либо уменьшение просвета сосудов. В результате происходит нарушение кровообращения, повышается риск микроинсультов.
Способы профилактики
Что можно сделать, дабы минимизировать риски возвращения болезни? Любой врач скажет вам, что единственной, но крайне эффективной профилактической мерой может стать нормализация образа жизни. Откажитесь от курения и злоупотребления алкоголем, если это невозможно, то сведите количество сигарет и бокалов вина к минимуму. Пересмотрите систему питания, исключите из рациона вредную пищу, отдавайте предпочтение свежей рыбе и мясу, сезонным овощам и фруктам. Больше двигайтесь: шейный остеохондроз 2 степени возникает у тех, кто пренебрегает физической активностью. Хотя бы раз в день гуляйте минимум по полчаса, если есть возможность и время, то запишитесь в бассейн или на йогу.
Остеохондроз 2 степени шейного отдела: лечение и профилактика

Остеохондроз 2 степени шейного отдела – одна из стадий заболевания, связанного с истощением межпозвоночных дисков. Эта болезнь не только неприятна из-за болевых ощущений и ограничения подвижности, но и опасна сдавливанием позвоночной артерии, что приводит к нарушению мозгового кровообращения.
Эту болезнь считают «болезнью века», ведь в группе риска находятся все, чья работа не требует повышенной физической активности, особенно люди до 40 лет, еще не достигшие нетрудоспособного возраста.
В этой статье вы узнаете, как опознать остеохондроз 2 степени шейного отдела, каковы причины его возникновения, как его лечить и что необходимо делать, чтобы снизить шанс развития этого неприятного заболевания.
Остеохондроз 2 степени шейного отдела – что это такое?

Остеохондроз 2 степени шейного отдела
2 стадия развития остеохондроза шейного отдела фактически является следствием 1 стадии, которая при несвоевременном или неудачном лечении перерастает в 2 степень заболевания. Это состояние характеризуется нарушением связей между позвоночными дисками, и в результате приводит к уменьшению просвета между позвонками и до высыхания фиброзного кольца.Процесс сопровождается разрывами капсулы, сопровождается острыми воспалительными процессами. Процесс уменьшения расстояния между позвонками приводит к уменьшению межпозвонкового отверстия, что в свою очередь вызывает раздражение корешков.
Следующим проявлением является образование остеофитов — специфических костных отростков, которые образовались в результате дегидратации диска и его сужение по краям тел позвонков.
В случае шейного остеохондроза 2 стадия может длиться несколько лет и сопровождаться периодическими обострениями.На основе этого может образоваться синдром падающей головы, во время которого пациент должен поддерживать голову руками, чтобы уменьшить болевые ощущения.
Классификация остеохондроза

В основном при классификации течения заболевания основываются на нарушениях обменных процессов в пульпе, следствием которых являются дегенеративные процессы в ней. При слишком позднем определении этой патологии, выраженная физическая нагрузка может спровоцировать смещение позвонков, которое приводит к разрыву пульпы.
При разрушении пульпы развивается осложненное течение остеохондроза шейного отдела позвоночного столба. Клиническое течение заболевания зависит от выраженности дегенеративно-деструктивных процессов и условно его можно разделить на 3 степени.
Каждая степень имеет свои отличительные особенности. Первая стадия остеохондроза шейного отдела 1 степени начинается с момента разрыва капсулы межпозвоночного сустава и запускания патологических изменений со стороны мышечной ткани шеи.
Основным клиническим проявлением шейного остеохондроза считается локализованная острая болезненность, появление отеков, редко отмечается онемение языка.При этом возможно образование трещин во внешней части межпозвоночного диска – фиброзном кольце, который образован коллагеновыми волокнами. Это влечет за собой нарушение крепления ядра – центральной части диска, состоящего из студенистой хрящевой ткани.
На этой клинической стадии больные наблюдают развитие болей, напоминающих электрический разряд. Также происходит расширение зрачков у больного. По этой причине при проведении физикального обследования врач уделяет особое внимание глазам.
Эта стадия характеризуется развитием следующих синдромов:
- Синдром Райта – наличие болевых парестезий, онемения, покалывания в области малой грудной мышцы, если больной отведет руку за голову в положении лежа.
- Цервикалгия – воспаление в мышцах, формирование абсцесса и менингита. При этом болевые ощущения в шее обуславливают ограничение активных движений. Усиление боли отмечается при проведении пальпации мышц шеи при физикальном обследовании больного.
- Синдром Наффцигера, или передней лестничной мышцы, объединяет симптомы, которые появляются при ущемлении нижних корешков плечевого нервного сплетения и подключичной артерии. Лечение заключается в восстановлении целостности разорванной капсулы с введением пульпы. Это возможно только при проведении оперативного вмешательства. Больной находится в стационаре 10 дней – именно этот период необходим для сращивания наложенных швов. После выписки рекомендуется ношение специального воротника и введение раствора глюконата кальция – он положительно влияет на заживление послеоперационной раны.
Вторая стадия остеохондроза шейного отдела вытекает из начальной стадии по следующим причинам:
- несвоевременное лечение
- неверно проводимая терапия
Эта клиническая стадия характеризуется постепенным нарушением связей в межпозвонковом пространстве, что влечет уменьшение его высоты и высыхание фиброзного кольца. Это обуславливает появление дополнительных разрывов суставной капсулы и формирование новых очагов воспаления.
По мере сужения просвета между позвонками растет давление на корешки, что приводит к появлению их раздражения. После начинается патологический процесс, сопровождающийся формированием остеофитов. Остеофиты являются специфическими костными отростками, образование которых начинается при обезвоживании межпозвоночного диска и сужении межпозвонкового пространства.
Шейный остеохондроз 2 степени способен на протяжении нескольких лет протекать с короткими периодами обострения. При этом присутствуют все симптомы заболевания в сочетании с синдромом «падающей головы». Он характеризуется появлением необходимости постоянно придерживать голову руками для уменьшения выраженности болевого синдрома.
При лечении необходима дополнительная фиксация позвонков шейного отдела позвоночного столба, в редких клинических случаях требуется проведение нейроортопедической операции, в ходе которой соединяются позвонки.Лекарственная терапия подразумевает назначение обезболивающих, сосудистых препаратов и средств, улучшающих обменные процессы. После стихания острого воспаления рекомендуется регулярное выполнение лечебной гимнастики. Течение 1 и 2 степени остеохондроза шейного отдела можно стабилизировать проводимыми лечебными мероприятиями и заметно замедлить прогрессирование патологии.
Третья стадия самая сложная, потому что уже присутствуют выраженные деструктивные изменения межпозвонковых дисков и тканей, образующих межпозвонковые суставы. 3 степень характеризуется полным разрывом суставной капсулы и выпадением студенистого ядра, что обуславливает появление грыжи.
При 3 степени отмечаются следующие симптомы:
- острые боли в шее
- частично утрачивается контроль над верхними конечностями
- отмечается появление головокружений, головных болей, обмороков.
Лечение заключается в проведении оперативного вмешательства, так как медикаментозная терапия неэффективна. На любой стадии назначается лечебная физкультура для укрепления мышц шеи и разгрузки позвоночника, так как в это время мышцы всегда перенапряжены и тоже страдают.
Причины возникновения
С возрастом ядро межпозвоночного диска теряет запасы влаги, а также становится менее эластичным. Поскольку обмен веществ после 50 лет значительно замедляется, процессы регенерации в дисках, имеющих слабое кровоснабжение, прекращаются.
Вопреки популярному мнению остеохондроз можно выявить не только у людей пожилого возраста. Сегодня подобное нарушение не редкость даже среди детей и подростков. Кроме того, существенно возрастает количество случаев болезни у людей 18-30 лет.
В молодом возрасте основную роль в возникновении остеохондроза в шейном отделе играет гиподинамия – пассивный образ жизни, отсутствие правильно организованных физических нагрузок.
Факторами, способствующими нарушению кровообращения в шейных позвонках и межпозвоночном пространстве, являются:
- длительная езда за рулем автомобиля
- работа за компьютером, продолжительное сидение в какой-либо позе
- регулярный подъем тяжестей
- условия труда, предполагающие резкие движения, повороты шеи
- нарушение осанки
- травмы шеи, головы
- смещение диска в результате спортивных тренировок
- лишний вес, приводящий к высокой нагрузке на межпозвоночные диски и нарушению функционирования шейно-грудного отдела позвоночника
- злоупотребление алкоголем, курение, неправильное питание (вследствие пагубного влияния на обменные процессы)
- стрессы
- переохлаждения шеи (например, при отсутствии шарфа в холодный период)
- сон на высоких или слишком мягких подушках
- наследственность (болезни позвоночника в семейном анамнезе)
Признаки остеохондроза 2 степени
В результате развития заболевания наблюдается корешковый синдром: симптомы остеохондроза зависят от того, какой позвонок, его отростки (корешки) и нервные окончания претерпевают дегенеративные изменения.
Заболевание в своем развитии проходит несколько стадий, в течение которых позвоночник претерпевает патологические изменения:
- Первая степень (начальная или доклиническая стадия остеохондроза). Наблюдается частичная утеря влаги и эластичности ядром межпозвоночного диска, его уплотнение. Боли и дискомфорт, как правило, отсутствуют. Можно заметить быструю усталость мышц шеи после длительных нагрузок.
- Вторая степень (нарастание изменений). Происходит уменьшение высоты диска, могут появляться небольшие трещинки на поверхности гиалиновых пластин. Боли в шейном отделе позвоночника становятся выраженными, усиливаясь после длительного нахождении в положении сидя, особенно- с опущенной головой.
- Третья степень (запущенная стадия). Позвоночный канал сужается, гиалиновые пластины в значительной степени изношены. Характер болей – ноющие, жгущие, продолжительные. Нередко на этом этапе начинает формироваться межпозвоночная грыжа.
- Четвертая степень (компенсаторная или восстановительная стадия). Происходит разрастание костных остеофитов, при этом позвонки могут срастаться, в результате чего шея утрачивает подвижность.
При нарушении работы позвонков, расположенных ближе к месту соединения с черепом, наблюдается снижение чувствительности и боль в затылке и темени. Межпозвоночный остеохондроз 3 и 4 позвонка приводит к онемению языка, проблемам с речью.
Общие симптомы остеохондроза шеи могут включать:
- головокружение, мигренеподобные боли в голове (острые), а также тупые, давящие болевые ощущения в шее (цервикалгия), способные усиливаться при движении головы
- прострелы (резкая боль, распространяющаяся на спину или руку)
- жжение в области спины, сердца
- скованность шеи, рук (особенно кистей)
- снижение подвижности и онемение шеи по утрам
- ощущение пульсирования в затылке
- временная темнота в глазах, шум в слуховом проходе, иногда – обмороки
- утолщение кожи в области позвоночника вследствие разрастания соединительной ткани
Пораженные нижние сегменты шейного отдела способны вызвать боли в ключице, плечах, а также дискомфорт в области сердца. Нередко боли иррадиируют в лопатку, руку; потеря чувствительности этих зон тела также может быть следствием шейного остеохондроза.
Нарушение функционирования нижнего позвонка шеи влечет онемение мизинцев, а также участков рук в области локтей.
Диагностика остеохондроза
Чтобы диагностировать нарушение, необходимо обратиться к неврологу. Специалист назначит такие виды исследований:
- рентгенография
- компьютерная томография
- магнитно-резонансная томография
Для оценки состояния шейных сосудов может выполняться ультразвуковая допплерография. При проблемах с кровообращением стоит проводить реоэнцефалографию. Также обязательно следует обратиться к окулисту, который выполнит осмотр глазного дна.
Медикаментозное лечение
Врачи предостерегают больных слушать советы разного рода «специалистов» и проводить самолечение. В большинстве случаев оно лишь усугубляет имеющиеся проблемы и часто приводит к травмам. После проявления первых симптомов коварного заболевания, записывайтесь на прием к опытному врачу, способному установить точный диагноз и назначит лечение в соответствии с характером заболевания.
Лечение, способное избавить от остеохондроза 2-й степени, предполагает:
- медикаментозное лечение
- комплекс специальных упражнений
- процедуры в физиокабинете
- лечебный массаж
- мануальную терапию
Медикаментозное лечение остеохондроза может включать:
- Обезболивающие препараты для снятия острых болевых ощущений: седалгин, анальгин, но-шпа с новокаином – в виде внутримышечных или внутривенных инъекций или перорально.
- Кортикостероиды применяются при интенсивных болях в комбинации с анальгетиками (гидрокортизон, преднизолон, дексазон).
- Новокаиновые и лидокаиновые блокады – подкожное или внутримышечное введение препарата в несколько точек вокруг шейных позвонков.
- В редких случаях назначаются опиоидные анальгетики (трамадол, фенадон).
- Противоотечные препараты применяются при выраженном отеке пораженной зоны (лазикс, индапамид).
- НПВС с целью уменьшения воспалительных явлений (вольтарен, ксефокам, долак, ортофен, артрозилен, мовалис, целебрекс, найз) курсом 5-10 уколов или в форме таблеток (до 15 дней).
- Миорелаксанты (сирдалуд, миоластан) для улучшения тонуса мышц и снятия их спазма.
- Препараты для улучшения кровообращения и сосудорасширяющие средства (эуфиллин, трентал, курантил, актовегин, теоникол) – внутримышечно или внутривенно капельно.
- Хондопротекторы для восстановления гиалинового хряща (артра, румалон, алфлутоп). Применяются вне острой фазы заболевания.
- Препараты для уменьшения возбудимости вестибулярного аппарата с целью устранения головокружений (бетасерк).
- Растительные средства для размягчения участков некроза тканей в межпозвоночном диске и в качестве стимуляторов кровообращения (карипазим, экстракт алоэ).
- Седативные средства и транквилизаторы с целью смягчения неврологических расстройств и тревожности больного (валериана, пустырник, реланиум).
- Витамины группы В в форме инъекций, а также витамины Р, Е, А, аскорбиновая кислота.
- Наружное лечение: компрессы или аппликации с раствором димексида с новокаином или гидрокортизоном, мази с НПВС, кремы с лидокаином, змеиным или пчелиным ядом, перцовый пластырь, фонофорез с мазью хондроксид.
Медикаментозное лечение позволяет снизить и устранить болевые ощущения и убрать воспаление. Для устранения болевого синдрома обычно предписывают прием таблеток, но это не самый эффективный метод. Более целесообразным будет применение внутримышечных уколов.
Кроме того, боль может быть устранена использованием нестероидных противовоспалительных препаратов, которые снимают отек и останавливают протекание воспалительных процессов. Медикаментозное лечение полезно при любой степени развития болезни и может применяться даже в периоды тяжелых обострений.
Немедикаментозное лечение
Немедикаментозное лечение назначается при любой стадии остеохондроза шейного отдела и может состоять из:
- Ношение воротника Шанца.
- ЛФК. Комплекс занятий подбирается в зависимости от состояния пациента, а также стадии развития заболевания.
- Тракция позвоночника (аппаратное вытягивание). Выполняется для увеличения пространства между позвонками, а также снятия болей.
- Мануальная терапия. Коррекция заболеваний позвоночника ручным методом.
- Массаж. Воздействие на больную зону при помощи нажимов, поглаживаний, давления, в результате чего улучшается местное кровообращение.
- Иглоукалывание. Снятие воспаления и уменьшение боли при помощи уколов иглами.
- Физиотерапевтические методы – магнито- и лазеротерапия, УВЧ. Применяются дополнительно с медикаментозными методами.
Назначая процедуры из физиокабинета, врачи добиваются ослабления болевых ощущений и протекающих воспалений за счет улучшения кровообращения. Обычно для этих целей служит фонофорез и ультразвук.
Но, необходимо помнить, что подобные процедуры могут навредить больному в периоды обострения остеохондроза шейного отдела, поэтому их применение допустимо только в периоды рецессии. Лечебный массаж можно проводить только в периоды отсутствия симптомов.
Но больные иногда занимаются опасным самомассажем, интенсивно разминая больные участки, в результате чего травмируют шею. Лучше всего посетить массажный кабинет, где процедура выполняется по всем правилам.
Классическая техника массажа при остеохондрозе включает разминку, осуществляемую движениями в легком и плавном ритме, проработку поврежденных зон и растирание мышц верхней и грудной части спины.
Очень хорошо помогает справиться с причинами остеохондроза лечебная физкультура. Степень нагрузки и увеличение дозировки должна происходить под наблюдением опытного врача.
Наиболее рискованным способом лечения считаются процедуры мануальной терапии. Следует проявить особую осторожность, поскольку остеохондроз вызывает риск нанесения травмы, ставя под угрозу здоровье, а иногда и жизнь человека.
Массаж и самомассаж хорошо сочетается с лечебной физкультурой и физиолечением. Пройти курс массажа можно как в любом лечебном учреждении, так и обратившись к частным практикам. Массаж необходим при шейном остеохондрозе для укрепления мышц и для снятия напряжения в области шеи.
Задача массажиста состоит в том, чтобы за счет усиления оттока и притока крови в больной зоне удалить вредные продукты метаболизма, а также снять спазм с зоны патологии.Основными приемами, используемыми специалистами при массаже шеи, являются: поглаживание; выжимание; растирание; вибрация; разминание.
Технику самомассажа можно проводить с использованием следующих приемов:
- поглаживание (движения должны быть мягкими, без особых усилий, образующих складки)
- разминание (глубокое воздействие на мышцы, путем захвата в складку, надавливания и отжимания)
- вибрация (колебательное воздействие поколачиванием, потряхиванием, похлопыванием).
Самомассаж нужно всегда заканчивать поглаживанием. Во время вибрации можно использовать массажер.
Точечный массаж хорошо снимает головную боль при обострении шейного остеохондроза, помогает при скачках давления, нормализуя его. Схема проведения точечного массажа:
- Воздействие на точку фэн-фу, которая находится под затылочным бугром, в течение 1 минуты.
- Воздействие на точку фэн-чи, находящуюся на ширине двух пальцев от сосцевидных отростков черепа.
- Воздействие в течение 1-1,5 минут на точку я-мэнь (находится на расстоянии ширины трех пальцев от точки фэн-фу).
- Седативное воздействие 1-1,5минуты на точку да-чжуй (7-ой шейный позвонок).
После точечного массажа необходимо полежать несколько минут, так как может возникнуть небольшое головокружение.
Мануальная терапия помогает справиться как с острыми, так и хроническими болями, также увеличивает объем движений и хорошо поправляет осанку.
Основные приемы мануальной терапии при остеохондрозе шейного отдела позвоночника:
- Расслабляющий и сегментарный массаж. Применяется для разогрева мышц и снятия напряжения.
- Мобилизация — воздействия, направленные на восстановление функций суставов. методом вытяжения.
- Манипуляция — резкий толчок, направленный на патологические зоны пациента. Процедура сопровождается характерным хрустом (возвращение сустава в нормальное положение).
Специалист, практикующий мануальную терапию должен владеть этими приемами в совершенстве. В противном случае любая ошибка может привести к травматизму.
Иглоукалывание способствует выбросу в кровь кортизола. Это гормон обладает ярко выраженным противовоспалительным действием. акупунктура Иглоукалывание проводится воздействием на точки возле внутреннего края лопатки.
Иглы вводятся на глубину 1 – 2 см и оставляются для воздействия на 10 — 30 минут.
Народные средства лечения
Методы народной медицины широко применяются для терапии остеохондроза шеи, при этом наиболее эффективным будет сочетание их с традиционными:
- Для снятия отека и воспаления используют следующий состав: смешать порошок горчицы (100 г.) с 100 мл. керосина и 200 г. соли. После тщательного перемешивания нанести средство на кожу в области позвоночника, а через 15 минут смыть.
- Создать тепловой эффект и уменьшить болевые ощущения поможет маска из голубой глины и соли. Равные пропорции обоих компонентов немного развести водой, после чего обильно смазать шею и обернуть пленкой и теплой тканью. Через 2 часа можно смыть маску теплой водой.
- Для массажа можно использовать свежий мед вместо крема. Хорошо размяв область плеч и шеи, далее больную область укутывают полотенцем и выдерживают 1 час, после чего смывают.
- Втирать в область сильной боли можно такую настойку: цветы одуванчика (50 штук) залить водкой (0,5 л.), настоять 1 месяц.
- Хорошо снимают отеки и воспаления, а также способствуют улучшению местного кровообращения компрессы из сока алоэ (70 мл.), водки (200 мл.) и 120 г. меда. Перемешав средство, можно оставить его на шее и плечах под пленкой на всю ночь.
- В летний период для лечения остеохондроза можно применять такой рецепт: листья хрена немного разминаются в руках, а затем привязываются к шее при помощи отреза ткани. Держать на теле нужно столько, столько сможет терпеть кожа, но не менее часа.
- Перекрутить на мясорубке 2 лимона, 100 г. чеснока, после чего долить 1,5 литра кипятка. Принимать средство внутрь по 0,5 ст. в день. Такой метод поможет справиться с отложениями солей, улучшает кровообращение и состояние мышц.
- Заварить по 20 г. корней валерианы, листьев мать-и-мачехи 0,3 л. воды, настоять некоторое время, а затем принимать 3 раза/день по 100 мл. Противовоспалительное и успокаивающее действие трав поможет справиться с болью, неврозами.
Для улучшения общего состояния рекомендуется ежедневно потреблять настои трав мелиссы, зверобоя, тысячелистника, плодов боярышника и шиповника, настой гриба чаги.
Возможные осложнения

Типичный шейный остеохондроз характеризуется хроническим течением – его симптомы периодически возникают, а затем угасают в течение нескольких недель, проявляясь вновь при наличии провоцирующих факторов. Но чаще всего симптоматика постепенно нарастает, каждый раз настойчиво напоминая о себе более выраженной болью в спине, сосудистыми и неврологическими нарушениями, для снижения которых уже нужны не недели, а месяцы. Последствия остеохондроза — грыжа диска и сдавливание нерва.
Постепенно состояние межпозвоночных дисков ухудшается. Сначала формируется протрузия – выпячивание пульпозного ядра диска без разрушения его фиброзного кольца. При этом в шейном отделе даже выбухание на 1 мм чревато серьезными нарушениями, в то время как в других отделах это явление, может быть, осталось бы незамеченным.
Разрушение фиброзного кольца неизбежно приводит к следующей стадии дегенеративного процесса – грыже межпозвоночного диска. В этот период все нарушения и сопровождающие их симптомы достигают своего апогея.
Одновременно формирующиеся костные разрастания тел позвонков, отложения солей, склеротические бляшки внутри сосудов – все это лишь усугубляет общую и локальную клиническую картину.
Сосудистые нарушения – самое опасное последствие шейного остеохондрозаВероятно, самым опасным последствием остеохондроза многие врачи назовут сдавливание позвоночных артерий, которые на 30% обеспечивают питание головного мозга.
За счет этих сосудистых стволов, проходящих справа и слева от позвоночного столба, снабжается кровью ствол мозга, продолговатый мозг, мозжечок, затылочные доли, внутренне ухо, а также верхние отделы спинного мозга.
В продолговатом мозге и стволе находятся важнейшие центры регуляции жизнедеятельности организма – это сосудодвигательный центр, отвечающий за нормальное кровяное давление,центр регуляции сердечного ритма, центры дыхания и глотания, а также гипофизарно-гипоталамическая система.
Опасность остеохондроза шейного отдела — нарушение кислородного питания головного мозга.Понятно, что нарушение кровоснабжения этих зон приведет к многочисленным осложнениям, как со стороны сердечно-сосудистой и дыхательной системы, так и зрения, слуха, координации и многого другого.
Верхние отделы позвоночника сегментарно отвечают за моторику, чувствительность и трофику шеи, плечевого пояса, рук, всех суставов этой зоны, а также за функцию внутренних органов – средостения и верхнего отдела брюшной полости.
И нарушения возникают не только в ответ на сдавливание сосудов, но и в результате раздражения самого спинного мозга и нервных сплетений, находящихся вокруг позвоночника.
Строение шейного отдела позвоночника

Позвоночник человека — это опора и остов всего организма. Если какая-либо функция позвоночного столба нарушена, последствия могут быть плачевными. Общее количество позвонков в теле человека 34, из них 7 – шейные позвонки.
Позвонки шейного отдела – самая подвижная и наименее нагруженная часть всего позвоночного столба, поэтому их размеры значительно меньше других. Такая у них анатомия. Однако не стоит недооценивать значение шейного отдела позвоночника.
В строении каждого позвонка выделяются так называемые «тело» и «дуга», замыкающая позвоночное отверстие. На дуге располагаются всевозможные, по своей форме, позвоночные отростки:
- парные суставные (верхние и нижние)
- парные поперечные
- остистый (он не имеет пары), выступающий от основания
Дуга у самого основания снабжается позвоночными вырезками – верхними и нижними. А межпозвоночное отверстие, образующееся вырезками двух смежных позвонков, позволяет достигнуть позвоночного канала со всех сторон.
Отличаются шейные позвонки от собратьев из других отделов следующими параметрами:
- Наличием отверстия в поперечных отростках.
- Увеличенным треугольным поперечным отверстием.
- Формой и размером тела – у шейных позвонков оно меньше и имеет овальную форму, вытянутую поперечно. Исключение составляет атлант, который не имеет тела.
Если наклонить голову вперед, то можно нащупать остистый отросток 7-го шейного позвонка.
Первый шейный позвонок называется Атлант, второй – Аксис иначе Эпистрофей. Именно эти два «брата» выполняют функцию соединения черепа и позвоночного столба, при помощи, атлантоаксиально-затылочного соединения.
Анатомия и форма первого и второго позвонков отлична от других. Меж ними расположились три сустава – из них два парных, а один разместился там, где зубовидный отросток, отходящий от эпистрофея, соединяется с дугой позвонка, именуемого атлант.
Если произошло нарушение позвонка № 1, то последствия не заставят себя ждать и атлант срастется с черепным основанием. Допускать этого ни в коем случае нельзя.Хотя бытует мнение, будто атлант поврежден от самого рождения, что якобы во время прохождения ребенка через родовые пути происходит смещение, принимать это на веру не следует. Ведь у детей, которые родились на свет через кесарево сечение, атлант имеет аналогичное строение и расположение, как и у деток, рожденных естественным образом.
Начиная с 3 и до 7 позвонки, имеющие однотипное строение, выполняют функции опоры и подвижности, а также защиты спинного мозга. В каждом позвонке, в поперечном отростке есть отверстие, сквозь которое проходит позвоночная артерия.
Такие особенности дают возможность для совершения следующих движений:
- сгибания и разгибания
- боковых наклонов
- ротационных движений
- круговых движений
- движений по вертикальной оси
А помогают в этом эластичные шейные мышцы и связки, анатомия которых позволяет гармонично соединить такие особенности шейного отдела позвоночника, как стабильность и мобильность.
Шестой позвонок заслуживает отдельного внимания и носит имя сонный бугорок. Назван он так неспроста. Сонный бугорок действительно, самый выдающийся из всех и именно к нему прижимается сонная артерия. Поэтому при травмировании этой части шеи, можно ненароком повредить важную артерию.
Дабы постараться защитить от таких последствий природа распорядилась так, что бугорок под номером шесть лучше остальных развит и подвижен. Каждый позвонок, будь то атлант, грудной или шестой сонный бугорок, несет определенную нагрузку и выполняет свою функцию, а вкупе они дают целую микрокосмическую систему взаимодействия и защиты.
Профилактика заболевания
Для предотвращения шейного остеохондроза рекомендуется соблюдать следующие правила:
- сон должен быть на твердом матрасе и на невысокой подушке
- угол сгибания шеи не должен быть больше 15 градусов
- принимайте горячий душ каждый день как минимум 10 минут
- как можно чаще посещайте сауну и баню: тепло помогает снять спазмы шеи
- давайте себе аэробные нагрузки и регулярные прогулки в низком темпе
- занимайтесь плаванием
- после 25 лет избегайте ударной нагрузки на позвоночник (прыжки, бег)
- при сидячей работе обязательно делайте пятиминутные перерывы каждый час
- регулярные занятия йогой могут предупредить любые проявления шейного остеохондроза
- откажитесь от посещения тренажерного зала, так как занятия бодибилдингом могут спровоцировать возникновение протрузии шейного диска
- физические упражнения как профилактика при остеохондрозе шеи помогают укрепить шейные мышцы, снять напряжение
Нужно спать на ровной, жесткой кровати с ортопедическим матрацем. Рекомендуемое и самое удобное положение это, лежа на боку, когда плечо опирается на матрац, а голова покоится на небольшой подушке.
Применение ортопедической подушки способствует расслаблению мышц в шейном отделе, уменьшает раздражение нервных окончаний, что предотвращает головную боль и бессонницу.
Источник:
"osteohondrosy.net; grizhy.ru; sustavok.ru; osteohondroza.net; mypozvonok.ru; ruback.ru; spine5.com; etospina.ru" Остеохондроз шейного отдела 2 степени: лечение и симптомы
Остеохондроз — плата человека за прямохождение, поскольку оно создаёт избыточную нагрузку на позвоночник. Животным несвойственна такая болезнь, потому что они передвигаются на четырёх конечностях, и это позволяет распределить нагрузку равномерно. У большинства людей уже к сорокалетнему возрасту появляются не только начальные проявления данной болезни, но и возникают проявления остеохондроза 2 степени шейного отдела.
 Стадии остеохондроза шейного отдела
Стадии остеохондроза шейного отделаЧто такое шейный остеохондроз?
Остеохондроз — это дистрофический процесс, происходящий в хрящах межпозвоночных дисков и костной ткани позвонков.
Межпозвоночный диск выполняет функцию прокладки, которая предотвращает трение позвонков. При остеохондрозе он теряет эту способность.

Дегенеративно-дистрофические изменения, возникающие при остеохондрозе, приводят к следующим последствиям:
- снижение амортизационных свойств хряща;
- его деформация;
- повреждение фиброзного кольца;
- уменьшение высоты диска;
- появление остеофитов (острых шипов на краях позвонков). В простонародье их называют отложениями солей.
В зависимости от степени выраженности изменений выделяется остеохондроз шейного отдела позвоночника первой, второй и третьей степени. В наибольшей степени от него страдает нижний шейный отдел, потому что он сильнее всего подвергается нагрузке.
Особенности шейного остеохондроза 2 степени
Остеохондроз шейного отдела позвоночника 2 степени имеет те же проявления, но более выраженные. На данном этапе развития заболевания появляются яркие признаки, которые говорят о его переходе на вторую стадию, однако многие пациенты путают их с признаками других болезней и направляются не на приём невролога, а к другим специалистам.
 Поражение позвоночника
Поражение позвоночникаГлавное отличие шейного остеохондроза 2 степени — это возникновение дискогенных изменений. К ним приводят дегенеративные и дистрофические процессы в фиброзной ткани и в ядре диска. Результатом является защемление корешков шейных нервов, что влечёт появление многочисленных симптомов.
Симптомы
Проявления патологии многочисленны.
Боль в шейном отделе позвоночника
Жгучая, режущая или сдавливающая боль возникает из-за воздействия остеофитов на мягкие ткани. Она может носить постоянный характер или проявляться как прострел, например, при резком изменении положения головы. Боль локализуется в шее, затылке, лопатках, плечах и усиливается при длительном нахождении в одном положении, при физических нагрузках, после пребывания в неудобном положении. Часто наблюдается ее иррадиация (отдача) в руку.
При развитии болезни появляются боли постоянного характера.

Последствиями болевого синдрома могут стать изменения в позвоночнике: лордоз, кифоз или сколиоз. Они носят приспособительное происхождение: пытаясь приноровиться к существующему положению, позвоночник ищет и находит относительно безболезненное положение, которое временно избавляет его от боли, однако способствует возникновению новых нарушений.
Неврологические нарушения
В районе поражения наблюдается нарушение чувствительности, в зоне иннервации соответствующих корешков — функциональные нарушения, например, онемение языка или снижение слуха. Это происходит из-за воздействия на нервы, управляющие работой органов, расположенных на уровне пораженных остеохондрозом участков.
Интересно! Зачастую пациенты безрезультатно посещают лора, окулиста и других врачей, пытаясь найти причину подобных нарушений и не подозревая, что они вызваны не патологиями данных органов, а изменениями в шейном отделе позвоночника. То же самое происходит и при грудном остеохондрозе: великое множество его болевых проявлений было принято за симптомы инфарктов, которых на самом деле не было.

Позвоночные артерии подвергаются воздействию остеофитов, особенно при поворотах головы. Это вызывает их спазмирование, в результате чего ухудшается кровоснабжение головного мозга, он не получает достаточное количество кислорода, поэтому возникает головокружение и неустойчивость при ходьбе.
Крайним проявлением данного состояния является синдром позвоночной артерии. Остеофиты способны воздействовать на нее рефлекторным образом настолько сильно, что вызывают мощный спазм, и объем крови, поступающей к головному мозгу, резко снижается. Это может привести к потере сознания и падению человека.
Нейрососудистые расстройства рефлекторного происхождения
Они проявляются в ощущении зябкости, ползании мурашек по спине, груди и рукам, отечности и побледнении верхних конечностей. Симптомы остеохондроза шейного отдела позвоночника 2 степени редко проявляются в полном объёме — чаще это случается в период обострения болезни.

Причины
Медицина не располагает точными сведениями о причинах возникновения остеохондроза, поэтому принято считать, что его вызывают следующие факторы:
- физиологические особенности — прямохождение;
- возраст;
- чрезмерные нагрузки на шею;
- травмы;
- индивидуальная предрасположенность;
- нарушение кровообращения в соответствующем сегменте.
 На второй стадии болезни симптомы становятся ярко выраженными
На второй стадии болезни симптомы становятся ярко выраженнымиПричиной появления шейного остеохондроза 2 степени является прогрессирование заболевания.
Последствиями развития данной патологии служат ограничения в работе шейного отдела позвоночника, вплоть до утраты возможности выполнять привычную работу, например, связанную с длительным нахождением в статичном положении.
Диагностика
Неврологическое обследование
Это осмотр врача-невролога. Он проверяет рефлексы с помощью молоточка и координаторных проб, например, пациент должен сохранить положение тела в пробе Ромберга.
 Положение тела в пробе Ромберга
Положение тела в пробе РомбергаИнструментальные исследования
Медицина располагает несколькими методами.
Рентгенография
Сейчас ей отведена вторая роль в диагностике остеохондроза шейного отдела позвоночника, поскольку метод уступает в точности современным способам исследования.
Необходимо сделать не только стандартные снимки (вид спереди и сбоку), но и снимки с функциональными пробами. Помимо того, что они повышают точность обследования, появляется возможность провести дифференциальную диагностику остеохондроза с нестабильностью позвонков, которая может проявиться на снимках лишь при наклонах или поворотах головы.

Компьютерная томография
Это разновидность рентгеновского обследования, дающая более точные результаты, поскольку исследуемая область видна как будто под микроскопом. Метод позволяет получить ее детальные срезы.
Магнитно-резонансная томография
Современный метод исследования, очень точный, позволяющий получать детальные срезы исследуемой области, более того — в объемном виде. Единственный недостаток КТ и МРТ — высокая цена, однако она полностью оправдана.
УЗИ позвоночных артерий
Метод позволяет определить наличие изменений в вертебральных артериях, скорость кровотока, состояние шейного отдела позвоночника. В настоящее время достоверность этого метода ставится под вопрос, однако не стоит забывать о его былых заслугах: в свое время он помогал ставить правильные диагнозы.
 УЗИ позвоночных артерий
УЗИ позвоночных артерийТрадиционное лечение
Основой терапии является применение лекарств, которые лечащий врач подбирает с учётом степени заболевания, его стадии (ремиссия или обострение) и противопоказаний.
Медикаментозное лечение
Обезболивающие препараты
Постоянное присутствие боли выматывает организм, поэтому допускается приём обезболивающих лекарств. При отсутствии противопоказаний можно использовать недорогие средства:

- «Катадалон».
- «Спазмалгон».
- «Темпалгин».
- «Солпадеин».
Противовоспалительные средства
Изменения в позвоночнике, вызванные остеохондрозом во 2 стадии, вызывают, в свою очередь, воспалительные процессы. Для их устранения применяются нестероидные противовоспалительные препараты:
- «Найз».
- «Диклофенак».
- «Нурофен».
- «Индометацин».
- « Мотрин».

Лекарства этой группы выпускаются в таблетках и в растворах для инъекций, а также в виде наружных средств — мазей и гелей.
Хондропротекторы
Это лекарственные средства, защищающие хрящ от дегенеративно-дистрофических изменений и в некоторой степени восстанавливающие его. Группу представляют эффективные препараты:
- «Терафлекс».
- «Хондролон».
- «Артра».
- «Хонда».
- «Структум».
- «Хондроксид».

Хирургическое лечение
В случае сдавления спинного мозга и появлением грыж определенных видов появляются основания для оперативного вмешательства. Однако оно рекомендуется нечасто: слишком велика опасность повреждения артерий и спинного мозга.
Лечебная гимнастика ЛФК
В период ремиссии полезно выполнение упражнений, способствующих расслаблению и укреплению мышц шеи. Однако их комплекс подбирается врачом исключительно после выполнения рентгенографии с функциональными пробами. В противном случае существует высокий риск смешения позвонков и сдавления позвоночных артерий.
 Упражнения для шеи при остеохондрозе
Упражнения для шеи при остеохондрозеФизиопроцедуры и массаж
Шейный остеохондроз 2 степени требует улучшения кровообращения в пораженной области и расслабления мышц. Этих целей можно достичь, используя простые методы физиотерапии:
- электрофорез, диадинамотерапия, гальванизация;
- лазеротерапия;
- лечение магнитными полями;
- ультрафонофорез.
Самым эффективным средством является массаж, который можно проводить только в кабинете опытного массажиста, поскольку шея является хрупким местом и доверить её можно далеко не любому специалисту.
Народное лечение
Пациенту помогут охранительный режим и тепло — этому способствуют компрессы и обертывания.
 Применение согревающего компресса
Применение согревающего компрессаМедовый компресс
Липовый мёд нагреть и равномерно распределить по марле, сложенной в несколько слоёв. Обернуть шею и надеть шину Шанца. Расслабляющее тепло и разгрузка шейного отдела в течение часа помогут снизить интенсивность боли и улучшает подвижность позвонков.
Профилактика
С возрастом у всех людей обнаруживаются признаки остеохондроза, поэтому профилактика данного заболевания сводится к уменьшению нагрузки на позвоночник, в особенности на те отделы, которые в наибольшей степени подвергаются перегрузкам.
Для этого необходимо выполнять простые правила.
- Соблюдение режима труда и отдыха. Нагрузка обязательно должна чередоваться с расслаблением. Его можно добиться путём выполнения специальных упражнений или за счёт смены вида занятий: например, после работы за компьютером можно погулять с собакой или помыть пол.
- Использование продуктов, содержащих вещества, полезные для хряща. Это холодец, желе,
- Физическая нагрузка. Для сохранения свойств хряща и улучшения кровообращения важно много двигаться. Для этого необязательно покупать дорогой абонемент в ненавистный фитнес-клуб. Надо выбрать вид спорта, доставляющий удовольствие, и заниматься на свежем воздухе до появления приятной усталости.
С возрастом требуется более бережное отношение к своему организму, поэтому важно видеть его потребности и удовлетворять их. Наградой будет хорошее самочувствие и возможность жить полноценной, гармоничной жизнью, без ограничений.
Чем опасен остеохондроз - Семейная клиника ОПОРА г. Екатеринбург
Остеохондроз представляет собой заболевание, при котором поражаются межпозвоночные диски и окружающие их структуры. Деструктивный процесс затрагивает фиброзно-хрящевую ткань дисков, которая подвергается значительному сдавливанию позвонками. Постепенно диски утрачивают эластичность, их амортизационная функция снижается, и происходит защемление спинномозговых нервов. Все это порождает болевой синдром и воспаление.
Грозные последствия
Чем опасен остеохондроз и насколько серьезными могут быть его последствия? Опасность номер один – это осложненная диагностика и отсутствие специфических симптомов заболевания на ранних стадиях. Пациенты могут жаловаться на недомогание и дискомфорт, которые нередко путают с другими болезнями.
Чаще всего первым сигналом о неблагополучии является боль в спине после физической нагрузки или долгого пребывания в статичной позе. Это всегда легко объяснить переутомлением, усталостью или тяжелыми условиями труда. Поэтому выявить проблему с позвоночником удается лишь при случайном обследовании, когда человек делает рентген или МРТ.
Наиболее опасен шейный остеохондроз, поскольку он может маскироваться под мигрень, гипертоническую болезнь или бессонницу. На самом деле все эти признаки вторичны, и настоящей причиной является мышечный спазм, защемление нервных окончаний и кровеносных сосудов.
Опасность номер два – это самолечение, которым предпочитают заниматься люди вместо того, чтобы обратиться к врачу. Результат обычно неутешительный, так как развитие болезни не прекращается, и вскоре болевой синдром заставляет серьезно заняться своим здоровьем.
Грудной остеохондроз сопровождают симптомы, которые сложно отличить от признаков сердечных недугов. Вследствие сдавливания сосудов на уровне сердца возникает типичная картина стенокардии. Заподозрить ошибку можно после приема сердечного препарата, не оказавшего должного эффекта, а результаты электрокардиограммы будут, как у здорового человека.

Межреберная невралгия – крайне болезненное явление, нередко сопровождающее остеохондроз грудного отдела
Однако разница все же есть, и предположить остеохондроз можно по следующим признакам:
- боль и жжение ощущается между лопатками;
- болезненность в области сердца и ребер долго не проходит;
- опоясывающая боль появляется после сна или долгого сидения.
Истинная межреберная невралгия сопровождается интенсивным болевым синдромом кинжального типа. Боль усиливается при малейшем движении, включая неглубокий вдох. Причиной этого состояния может быть инфекция или травма.
Остеохондроз поясничного отдела способствует нарушению работы внутренних органов, вызывает отеки и боль в нижних конечностях, расстройство мочеиспускания, люмбаго и ишиас.
Сопутствующие заболевания
Неприятные последствия шейного остеохондроза обусловлены строением данного отдела позвоночника. Кроме спинномозгового канала, здесь проходят артерии, снабжающие кровью головной мозг. Деструктивные процессы в позвоночнике провоцируют рефлекторные сосудистые спазмы в шейной зоне.
Костные разрастания, остеофиты суставных отростков позвонков, которые появляются на фоне остеохондроза, могут сдавливать артерии. Кроме того, с возрастом артерии сужаются (атеросклероз), что нередко становится причиной развития синдрома позвоночной артерии.
Синдром позвоночной артерии - это серьезное осложнение, которое приводит к нарушению мозгового кровообращения. Патология проявляется невнятностью речи, параличом конечностей, и может быстро прогрессировать. Нередки случаи стремительного протекания синдрома, когда в течение нескольких часов артерии перекрываются, и развивается инсульт.

Работа сосудов и артерий напрямую зависит от состояния позвоночника, поэтому при сужении канала внутри позвонков или костных выростов кровоток нарушается
Сегменты верхней части позвоночного столба отвечают за чувствительность, двигательную способность шеи и плечевого пояса, а также участвуют в регуляции работы органов брюшной полости. Повреждение элементов шейного отдела оказывает крайне негативное влияние на соответствующие органы и структуры.
Остеохондроз шейного отдела опасен тем, что способствует развитию следующих состояний:
- патологии щитовидной железы;
- перепады артериального давления, гипертония, гипотония;
- головокружение, шум в ушах;
- вегетососудистая дистония;
- нарушения мозгового кровообращения, вплоть до инсульта.
Коварство грудного остеохондроза
Грудной отдел поражается остеохондрозом наименее часто, поскольку позвоночник в этой области имеет поддержку в виде реберного каркаса. Поэтому нагрузка на позвонки и диски минимальна. Возникновение стойкого болевого синдрома требует проведения тщательного обследования, чтобы исключить инфекционные и опухолевые процессы, травмы, желудочные патологии и пр.

Гастрологический синдром при остеохондрозе имеет те же проявления, что и некоторые болезни желудочно-кишечного тракта. Отличие в том, что при остеохондрозе не прослеживается взаимосвязи между съеденными продуктами или их качеством, а также сезонностью (весенне-осенние обострения).
Однако обратная взаимосвязь все же существует, поскольку при отсутствии лечения остеохондроза симптомы со стороны ЖКТ усиливаются. При обследовании выявляется пониженная кислотность желудка, которая нормализуется только после терапии основного заболевания.
Хондроз грудного отдела может осложняться сердечными недугами, особенно в запущенных случаях. Так происходит из-за травмирования остеофитами спинномозговых корешков, отвечающих за иннервацию соответствующих органов. Болевой синдром возникает в груди и усиливается при кашле, смехе или чихании. По мере прогрессирования болезни коронарные сосуды сужаются, что может стать причиной серьезных патологий, вплоть до инфаркта.
«Грудные прострелы», на которые часто жалуются пациенты с грудным остеохондрозом, провоцируют также заболевания нижних дыхательных путей.
Риски поясничного остеохондроза
Отличительным признаком остеохондроза поясницы является выраженный болевой синдром, который усиливается при любом движении. На ранних стадиях болевые ощущения возникают при физической нагрузке либо беспокоят пациента постоянно. Спровоцировать болезненность может переохлаждение или хроническая патология внутренних органов.
Люмбаго – одно из осложнений остеохондроза, которое возникает вследствие раздражения и компрессии нервных корешков в поясничной области. Приступ люмбаго может начаться внезапно и длиться от получаса до нескольких часов. Острая боль в пояснице при этом сопровождается мышечными спазмами и ограничением двигательной способности в поясничном отделе.

Конский хвост – это пучок спинномозговых нервов, который проходит вертикально в пояснично-крестцовом отделе. Своим названием данное сплетение обязано внешнему сходству с конским хвостом
Постепенно болевые ощущения стихают, но возвращаются ночью и не прекращаются еще неделю. Приступ люмбаго может сопровождаться синдромом «конского хвоста», который вызывает онемение и слабость в одной или обеих ногах.
В пояснично-крестцовом сегменте расположен самый крупный нерв – седалищный. При его защемлении возникает настолько сильный болевой синдром, что человек не способен сидеть, ходить и даже спать.
Ишиас – это компрессия и воспаление седалищного нерва, имеющее характерные признаки:
- боль стреляющего характера, усиливающаяся при движениях;
- потеря чувствительности в нижних конечностях;
- скованность и спазмы мышц тазовой области;
- затруднения при вставании, поворотах туловища, наклонах, ходьбе и отведении прямой ноги;
- при разрыве нервных волокон возможен частичный либо полный паралич конечности.
Грыжи и протрузии
Местом локализации протрузии и грыжи может быть любой позвоночный сегмент, однако чаще всего поражается поясничный отдел. Межпозвонковый диск состоит из внешнего фиброзно-коллагенового кольца и внутреннего пульпозного ядра, которое принимает на себя основную нагрузку при движениях человека.
Фиброзное кольцо служит своеобразным ограничителем, предотвращающим смещение внутреннего ядра. В результате патологических изменений при остеохондрозе фиброзное кольцо не выдерживает давления, и диск смещается: формируется грыжа.

Процесс образования грыж проходит в два этапа:
- протрузия. Внутренние волокна фиброзного кольца повреждены, но целостность оболочки сохраняется. Диск утрачивает стабильность, при этом пульпозное ядро удерживается;
- энтрузия. Происходят разрывы оболочки фиброзного кольца, и студенистое ядро выдвигается за пределы фиброзного кольца.
Очень опасен остеохондроз шейного отдела, поскольку при образовании грыжи нарушается питание мозга. Пациенты жалуются на то, что часто болит и кружится голова, повышается артериальное давление, немеют руки. Самым грозным последствием грыжи является инсульт.
На грудной отдел позвоночника приходится 31% случаев, большинство из которых развиваются на фоне сколиоза. Образование грыжи может приводить к компрессии спинного мозга, развитию сердечных патологий и нарушению функции поджелудочной железы.
В 65% случаев наблюдаются грыжи поясничного отдела, которые сопровождаются следующими симптомами:
- корешковый синдром, или радикулопатия. Проявляется онемением и снижением чувствительности в нижних конечностях, а также мышечной слабостью. Мышцы слабеют настолько, что человек не может поднять ногу даже на небольшую высоту или встать на носки. Пораженная конечность становится тонкой, и страдают кожные покровы, особенно на стопе;
- дискогенная миелопатия. Ведущим симптомом является прогрессирование неврологического дефицита двигательной и чувствительной функций. Постепенно снижается мышечная сила (парез), меняются сухожильные рефлексы. Двигательные расстройства преобладают над чувствительными – резко снижаются или отсутствуют коленные и стопные рефлексы, иногда наблюдается синдром перемежающейся хромоты, нарушается работа мочевыводящих путей.

Корешковый синдром возникает не сразу, к его развитию приводит продолжительный дегенеративный процесс в межпозвонковых дисках
Подводя итоги
Таким образом, отсутствие адекватной терапии на ранних стадиях остеохондроза может приводить к весьма плачевным последствиям. Болевой синдром, который вначале беспокоил изредка, становится постоянным спутником пациента. Вследствие защемления нервных корешков искажаются нервные сигналы, кровь не поступает к тканям в необходимом количестве.
Особенно опасен шейный остеохондроз: при значительных повреждениях и наличии множественных костных наростов шея может полностью утратить подвижность. При повреждении спинного мозга частью разрушенного позвонка высока вероятность летального исхода.
Прогрессирующий остеохондроз позвоночника неизбежно приводит к необратимым последствиям. Все осложнения лечатся долго и существенно осложняют жизнь, ограничивая двигательную активность и трудоспособность. Чтобы сохранить функции позвоночного столба в полном объеме, обращаться к врачу следует при появлении первых признаков заболевания. Будьте здоровы!м
Рассекающий остеохондрит локтевого сустава
Поиск Поиск Поиск Переключить навигацию- pPhysiopedia
- пPhysiopedia
- Около
- Новости
- Способствовать
- Курсы
- Магазин
- Связаться с нами
- Пожертвовать
- Авторизоваться
- Около
- Новости
- Способствовать
- Курсы
- Магазин
- Связаться с нами
В чем разница между убийством 1-й степени, убийством 2-й степени и непредумышленным убийством?
Канадский закон различает убийство по закону, случайное убийство и убийство по вине. Смерть считается виновным в убийстве, как правило, если есть вина.
Наиболее распространенными видами виновных убийств являются:
Убийство первой степени
Определение: Убийство, которое является как спланированным, так и преднамеренным. Примером этого является заказное убийство.
Некоторые убийства автоматически считаются убийствами первой степени:
- Убийство дежурного полицейского или сотрудника тюрьмы.
- Убийство, совершенное во время угона, сексуального нападения, похищения, захвата заложников, терроризма, запугивания, уголовного преследования. Любое преступление, совершенное от имени преступной организации.
Приговор: Убийство первой степени автоматически карается пожизненным заключением без возможности условно-досрочного освобождения сроком на 25 лет.
Убийство 2-й степени
Определение: Как правило, умышленное убийство, совершенное без планирования и не подпадающее ни под одну из категорий убийств первой степени.
Приговор: Минимальное наказание - пожизненное заключение без права досрочного освобождения в течение 10 лет, но приговоры могут быть такими же длительными, как пожизненное заключение без права досрочного освобождения в течение 25 лет.
Неумышленное убийство
Определение: Убийство, совершенное без намерения, хотя могло иметь место намерение причинить вред. Есть две широкие категории непредумышленного убийства:
Незаконное действие - когда одно лицо совершает преступление, которое непреднамеренно приводит к смерти другого человека.Например, кто-то, кто небрежно стреляет из пистолета на публике и непреднамеренно убивает прохожего.
Уголовная халатность - когда убийство явилось результатом действия или бездействия, которое продемонстрировало бессмысленное или безрассудное пренебрежение к жизни других.
В некоторых случаях обвинение в убийстве может быть сокращено до непредумышленного убийства, если умственные способности преступника были нарушены или если убийство было совершено в пылу страсти.
Приговор: Убийство не влечет за собой минимального наказания, за исключением случаев, когда оно совершено с применением огнестрельного оружия, и в этом случае минимальный срок наказания составляет четыре года тюремного заключения.
.Ситуационное задание на терапию 1 Мужчина, 57 лет, поступил в поликлинику
Ситуационное задание на терапию 1Мужчина 57 лет поступил в клинику с жалобами на кашель с мокротой, прожилками крови, боли в правом боку при вдохе, повышенное потоотделение, слабость, повышение температуры до 37,40 ° С.
Из анамнеза: 10 лет назад перенес очаговый туберкулез легких и снят с учета.
Состояние удовлетворительное. Кожа нормального цвета.При аускультации в обоих легких выслушивается жесткое дыхание, единичные сухие хрипы, а в межлопаточном пространстве - мелкопузырчатые хрипы после кашля.
Анализ крови: э - 4,8х1012, НВ - 142 г / л, л - 9,2х109, р - 2, с - 78, л - 12, м - 8, СОЭ - 25 мм / час.
В мокроте МБТ бактериоскопически не обнаружено.
Задача ситуационной задачи терапии
1. Установите предварительный диагноз.
2. Составьте план дополнительного обследования.
3. Выполните дифференциальную диагностику.
4. Назначить лечение.
Эталон ответов на ситуационное задание терапии
1. Предварительный диагноз: подострый диссеминированный туберкулез легких.
2. План дополнительного обследования: en. мокрота и моча на МБТ посевом, общий анализ мочи, консультация отоларинголога, томографическое исследование легких, туберкулиновые пробы, бронхоскопия.
3. В пользу туберкулезной этиологии процесса свидетельствуют: легкие проявления клинической симптоматики, характерная рентгенологическая картина: наличие очагов полиморфного характера в обоих легких, умеренные изменения картины крови.
4. Больному показано лечение антибактериальными препаратами: изониазид, стрептомицин, этамбутол, тизамид через день.
Задача ситуационной терапии 2
Больной П., 35 лет, в 16 лет перенес экссудативный плеврит, через 20 лет у него развился диссеминированный туберкулез легких в фазе распада. ОБТ +. Лечился 14 месяцев в больнице и санатории. Отмечено прекращение бактериовыделения, рассасывания и уплотнения очагов в легких, но во 2-м сегменте справа образовалась полость с толстыми стенками.Пациент отказался от хирургического лечения.
Состояние удовлетворительное. Кожа нормального цвета. Периферические лимфатические узлы не пальпируются. При перкуссии справа над правой верхушкой легкого сзади определяется притупление легочного звука: в этой же зоне при кашле определяются стойкие влажные хрипы среднего калибра. Со стороны других систем и органов при физикальном осмотре отклонений не обнаружено.
Анализ крови: эр.- 4,5 х 109, НВ - 130 г / л, л - 8,0 х 109, р - 0, с / я - 75, лимф. - 20, м - 5, СОЭ - 12 мм / час.
Задание ситуационной задачи терапии
1. Поставьте клинический диагноз и обоснуйте его.
2. Определить тактику фтизиатра после отказа пациента от операции.
3. Тактика участкового врача общей практики по отношению к данному пациенту.
Стандарт ответов на ситуационную задачу терапии
1. Прежде всего, в данной ситуации необходимо составить дифференциально-диагностическую серию наиболее часто встречающихся заболеваний.К ним относятся: фиброзно-кавернозный туберкулез легких, хронический абсцесс, распадающийся рак легких.
2. Больной фиброзно-кавернозный туберкулез легких. Об этом свидетельствуют:
1) экссудативный плеврит в анамнезе и
в анамнезе14 месяцев назад диссеминированный туберкулез легких с aba
путем циклирования;
2) формирование финального процесса в результате длительного неэффективного лечения в стационаре и санатории препаратами АБ;
3) характерный рентгеновский снимок:
4) локализация полости в 11 сегменте
5) характер полости - толстые стенки
6) полость расположена на фоне фиброза легких
7) наличие плотных очагов бронхогенной диссеминации
3.Пациент будет наблюдаться при 1 A g. ДУ (ВК +). Продолжит амбулаторный основной курс лечения двумя АД интермиттирующим методом и каждые 3 месяца будет проводить рентгенологический мониторинг.
4. У участкового терапевта есть информация о наличии выделительной палочки на месте у этого пациента.
5. Указано количество контактов в эпид. вспышка, и когда они обращаются в клинику, проявляет настороженность по поводу туберкулеза.
6. Вместе с эпидемиологом и врачом фтизатор посещает эпидемиолог.очаг сразу после его выявления и участвует в составлении плана его восстановления.
Задача ситуационной терапии 3
Больной М., 27 лет, две недели назад появились слабость, потливость, субфебрильная температура, одышка, боли в груди слева. Лечилась с диагнозом ОРЗ без улучшения. Усилилась одышка, температура тела повысилась до 39,00С, хотя боли в груди слева уменьшились.
Объективно: состояние удовлетворительное.Кожа влажная, нормальной окраски. Левая половина грудной клетки отстает в акте дыхания. Перкуторно слева ниже 1-го ребра определяется притупление. Дыхания в этой зоне не слышно. Органы брюшной полости не изменены.
Анализ крови: эр. - 4,2х1012, НВ - 140 г / л, л - 12х109, п - 2, с - 80, л - 12, м - 6, СОЭ - 38 мм / час.
В мокроте МБТ не обнаружено.
Задание ситуационной задачи терапии
1. Установить предварительный диагноз с учетом этиологии заболевания.
2. Составьте план дальнейшего изучения с указанием возможных результатов.
3. Выполните дифференциальную диагностику.
4. Назначить лечение.
Стандарт ответов на ситуационную задачу терапии
1. Предварительный диагноз: левосторонний экссудативный плеврит туберкулезной этиологии.
2. План обследования:
1) плевральная пункция; клеточный состав экссудата может быть лимфоцитарным, содержание белка более 30 г / л;
2) туберкулиновые пробы могут быть гиперчувствительными к туберкулину;
3) Рентгеновская томография после эвакуации экссудата;
4) плевроскопия может выявить макроскопические и микроскопические данные в пользу предварительного диагноза.
3. Дифференциальный диагноз проводится с неспецифическим плевритом. В пользу туберкулезной этиологии свидетельствуют:
- постепенное развитие заболевания с симптомами интоксикации туберкулезом;
- юный возраст больного;
- отсутствие эффекта от неспецифического лечения;
- характер гемограммы.
4. До получения первых результатов обследования назначить лечение антибиотиками широкого спектра действия.
Задача ситуационной терапии 4
Больной 52-х лет жалуется на одышку, кашель с зеленой мокротой, слабость, потливость. Считает себя больной много лет. Заболевание протекало волнообразно, сначала с редкими, а затем с более частыми обострениями. В последнее время ухудшился аппетит, заметили похудание, усилилась одышка. При осмотре отмечалось укорочение перкуторного звука на верхушке правого легкого. Здесь также можно услышать резко ослабленное дыхание с бронхиальным оттенком, скудные сухие хрипы.Выше нижних легких дыхание ослаблено, вдох удлинен. Границы сердца четко не определены из-за рамочного оттенка.
Анализ крови: эр. - 3,5х1012, НВ - 100 г / л, л - 9,0х109, с / я - 2, с / я - 82, лимф. - 10, м - 6, СОЭ - 30 мм / час.
Общий анализ мочи: патологии нет.
В анализе мокроты большое количество лейкоцитов, эластических волокон. После обнаружения БК методом Циля-Нильсона.
Задание ситуационной задачи терапии
1.Составить дифференциально-диагностическую серию.
2. Обоснуйте предварительный диагноз.
3. Составьте план дополнительного обследования.
4. Определить тактику лечения.
Стандарт ответов на ситуационную задачу терапии
1. Дифференциально-диагностическая серия:
- хронический абсцесс легкого
- поликистоз легких
- бронхоэктатическая болезнь
- фиброзно-кавернозный туберкулез легких.
2. Предварительный диагноз: фиброзно-кавернозный туберкулез легких. Для этого диагноза указывают:
- наличие отделения в мокроте;
- отсутствие катаральных явлений в легких в области выраженной притупления легочного звука и нарушения дыхания;
- умеренные изменения общего анализа крови, в частности умеренный лейкоцитоз;
- Рентгенограмма - верхняя доля уменьшена за счет фиброза, в зоне которого определяются кольцевидные тени с толстыми стенками.
3. Для уточнения диагноза необходимо:
МБТ посев мокроты
для проведения диагностической бронхоскопии с забором содержимого бронхов для бактериологического исследования в кабинете;
по возможности компьютерная томография легких.
4. Лечебная тактика:
- больной должен быть госпитализирован в стационар противотуберкулезного диспансера;
- требуется антибактериальная терапия - не менее 3 АД;
- при отсутствии рентгенологической динамики через два месяца консервативного лечения пациенту должно быть предложено хирургическое лечение - резекция верхней доли правого легкого.
Ситуационное задание на терапию 5
Больной К., 29 лет, работает на ЯМЗ. За последние три месяца я стал замечать периодические повышения температуры до 38,00С, усиление слабости, сонливости, похудание и чрезмерное потоотделение. Пациент продолжал работать, но два дня назад появилось кровохарканье, что заставило его обратиться к врачу.
Объективно: состояние удовлетворительное. Кожа бледная, влажная. Периферические лимфатические узлы не увеличены. Правая половина грудной клетки задерживает дыхание.При перкуссии глухой звук в верхней доле правого легкого. Дыхание в этой зоне резкое; после кашля выслушиваются мелкопузырчатые влажные хрипы.
Пульс - 92 в мин., Ритмичный, удовлетворительного наполнения. Тоны сердца чистые. Живот при пальпации безболезненный. Печень не увеличена.Гемограмма: e - 3,8 x 1012, HB - 134 г / л, l - 11,2 x 109, p - 2, s - 78, l - 16, m - 4, СОЭ - 28 мм / час.
Задание к ситуационной задаче терапии
1. Поставить предварительный диагноз.
2. Составьте план дополнительного обследования.
3. Выполните дифференциальную диагностику.
4. Назначить лечение.
Стандарт ответов на ситуационную задачу терапии
1. Предварительный диагноз: инфильтративный туберкулез верхней доли правого легкого.
2. План обследования:
1) анализ мокроты на МБТ с помощью бактериоскопии и посева
2) общий анализ мочи
3) коагулограмма
4) боковая рентгенограмма и томограммы
5) туберкулиновые пробы
6) в отсутствие противопоказаний, бронхоскопия.
3. Дифференциальная диагностика проводится с пневмонией и центральным раком легкого. В пользу туберкулеза свидетельствует постепенное развитие болезни с симптомами локализации туберкулеза, характером аускультативных данных, рентгенологической картиной и гемограммой.
4. Лечение: изониазид, стрептомицин, этамбутол, гемостатическая терапия витамином Е.
Ситуационная задача на терапию 6
У 40-летнего пациента с клиническим минимумом в клинике обнаружена округлая тень с заливным распадом в центре, 3.5 см размером в третьем сегменте правого легкого. Окружающая легочная ткань не изменена.
Обратился к врачу в связи с продолжительным сухим тянущим кашлем, недавно сопровождавшимся кровохарканьем (полосы крови в мокроте), похуданием, слабостью, снижением аппетита.
Над легкими выслушиваются единичные сухие хрипы, тоны сердца четкие, ритмичные. Пульс - 80 в мин., Ритмичный. АД - 140/90 мм рт. Изобразительное искусство.
Анализ крови; НВ - 95 г / л, эр.- 3,6х1012 / л, л - 5,18х109 / л, СОЭ - 44 мм / час.
Задание ситуационной задачи терапии
1. Назовите и обоснуйте предварительный диагноз, составив предварительную дифференциально-диагностическую серию.
2. Создайте план обследования для проверки диагноза.
3. Определить лечебную тактику.
Стандарт ответов на ситуационную задачу терапии
1. Предварительный диагноз: в данной клинической ситуации можно предположить, что у пациента следующие заболевания:
распадающийся рак легкого
- деструктивная пневмония
- распавшаяся тубуркулема
- аспергиллома.
2. Дополнительные сведения о наличии пациента с распадающейся опухолью (первичный рак полости). Для этого диагноза указывают:
- наличие продолжительного сухого раздражающего кашля
- кровохарканье (прожилки крови в мокроте)
- наличие астенического синдрома
- анемия средней степени
- высокая СОЭ
- наличие округлой тени с заливным затуханием в центре
- расположение образования в третьем сегменте.
3. План обследования: для верификации диагноза необходимо провести:
- фибробронхоскопию с биопсией при наличии патологии в B3 и забором содержимого бронхов на атипичные клетки и MBT
- катетеризация биопсия с гистологическим и бактериоскопическим исследованием материала
- компьютерная томография
- подкожная проба с туберкулином (Коха).
4. Лечебная тактика: для подтверждения диагноза опухоли необходима срочная радикальная операция - удаление (резекция) верхней доли справа с ревизией регионарных лимфатических узлов.
Задача ситуационной терапии 7
Больной 18 лет при прохождении флюорографии (до этого много лет не обследовался) был вызван на дообследование. Оказалось, что в детстве (6 лет) он контактировал со старшим братом, больным туберкулезом. С этого возраста проба Манту стала положительной (ранее отрицательной): 5 мм, 9 мм, 12 мм, 11 мм.
Прошел один курс химиопрофилактики, потом семья переехала в другой город и мальчик не был зарегистрирован (брат жил отдельно).Заметных отклонений в самочувствии не отмечено.
При исследовании мокроты при БК были обнаружены розоватые «палочки» на синем фоне в мазке Циля-Нильсона, последующая обработка спиртом 960 привела к исчезновению палочки.
Проба Коха - для подкожного введения 50 Т.Е. - местных, общих и очаговых реакций не наблюдалось.
Задание ситуационной задачи терапии
1. Поставьте клинический диагноз.
2. Причины однократного обнаружения палочки в мокроте.
3. Определите группу диспансерного учета.
Стандарт ответов на ситуационную задачу терапии
1. Клинический диагноз: первичный туберкулезный комплекс в фазе окаменения.
2. Сапрофиты
Диспансерная учетная группа Y11-B
Задача ситуационной терапии 8
Пациент, 51 год. После перенесенного гриппа субфебрильная температура сохраняется 3 недели. Я снова пошел в клинику. Жалобы на слабость, упадок сил, кашель со скудной мокротой, одышку в покое.При аускультации справа в верхнем отделе легкого выслушивается ослабленное дыхание.
Анализ крови: эр. - 4,1х1012 / л, гемоглобин - 112 г / л, л. - 3,8 х 109 / л, СОЭ - 40 мм / час.
Задание к ситуационной задаче терапии
1. Ваш предварительный диагноз.
2. С какими дополнительными исследованиями следует проводить дифференциальную диагностику.
3. Какие методы лечения указаны при верификации диагноза.
Эталон ответов на ситуационное задание терапии
1.Предварительный диагноз: рак верхней доли бронха справа.
2. Первая задача - подтвердить или исключить рак. Необходимо: полное диспансеризация, бронхоскопия с взятием материала для морфологического исследования, томография легких, УЗИ брюшной полости.
3. При морфологической верификации диагноза, местного (локализация, гистологические характеристики опухоли, анатомический тип роста, стадия заболевания) и общего (функциональное состояние дыхательной и сердечно-сосудистой деятельности и других сопутствующих заболеваний, иммунный статус) определены критерии заболевания.
На основании полученных данных выбрать метод лечения:
1) радикальный - хирургический (лобэктомия, пневмонэктомия), комбинированный (операция + лучевая терапия), химиотерапия, комплексный (удаление первичного очага + химиотерапия).
2) паллиативный.
Ситуационное задание на терапию 9
К Вам (на амбулаторном приёме) обратился пациент 57 лет с жалобами на боли в груди, неприятный кашель, одышку. Мокрота отделяется редко, с трудом, скудная.Иногда отмечает прожилки крови в мокроте. В анамнезе ОРЗ грипп, как правило, переносился на ногах. 8 лет проработал строителем в Ярославле, до этого 26 лет строил промышленные объекты в Семипалатинской области. Больна 2 месяца. За это время отмечает быструю утомляемость, нарастающую слабость. Температура повысилась только в первую неделю болезни. Во время осмотра температура в норме. При аускультации в легких везикулярное дыхание справа несколько жестче.Периферические узлы не увеличены.
Задача ситуационной задачи терапии
1. О каком заболевании можно думать.
2. Список дифференцируемых болезней.
3. Какие данные дополнительных исследований позволят уточнить диагноз.
4. При обнаружении рака укажите клиническую группу.
5. Какие документы заполнять.
Стандарт ответов на ситуационное задание терапии
1. Предварительный диагноз: рак легкого.
2. Дифференцируемые заболевания: рак легких, туберкулез, бронхит, пневмония.
3. Дополнительное обследование: панорамная рентгенография в 2-х проекциях, томография грудной клетки, трахеобронхоскопия с биопсией, общий анализ крови, туберкулиновые пробы, УЗИ брюшной полости, лимфатических узлов шеи.
4. Пятая клиническая группа при отсутствии отдаленных метастазов.
Контрольная карточка диспансерного наблюдения (онко), форма 030-6 / у. «Амбулаторная медицинская карта» - 025-6 / у.Уведомление о впервые выявленном пациенте со злокачественной опухолью (F. 090 / y) направляется в онкологический диспансер, онкологический кабинет по месту жительства пациента в течение трех дней.
Задача ситуационной терапии 10
Больной Г., 61 год, находится в поликлинике на обследовании. Общее состояние удовлетворительное. В эпигастрии плотное образование умеренное, умеренно болезненное. При ФГС патологии пищевода, желудка и двенадцатиперстной кишки не обнаруживается. При лапароскопии в левой доле печени обнаружен единичный опухолевый узел размером 5 х 6 см, выступающий над капсулой печени на 2 см.
Задание к ситуационной задаче терапии
1. Ваши рекомендации для дальнейшего изучения.
2. После постановки диагноза определите клиническую группу.
3. План лечения.
Стандарт ответов к заданию по терапии
1. Необходимо сделать: полное клиническое обследование, УЗИ брюшной полости, включая матку и придатки, фиброколоноскопию, рентген грудной клетки.
2. После обнаружения первичного очага опухоли определить местные и общие критерии заболевания.В случае резектабельности опухоли с единичным отдаленным метастазом - вторая клиническая группа.
3. План лечения: хирургическое удаление первичной опухоли, резекция левой доли печени (комбинированная операция), последующая химиотерапия, если опухоль чувствительна к цитостатикам. При обнаружении множественных отдаленных метастазов лечение носит паллиативный характер.
.Как долго Земля может поддерживать жизнь?
На Земле может существовать жизнь еще как минимум 1,75 миллиарда лет, если не вмешаются ядерный холокост, сбившийся с пути астероид или какое-то другое бедствие, подсчитано в новом исследовании.
Но даже без таких драматических сценариев конца света астрономические силы в конечном итоге сделают планету непригодной для жизни. Новое исследование показывает, что где-то между 1,75 миллиарда и 3,25 миллиарда лет спустя Земля выйдет из обитаемой зоны Солнечной системы в «горячую зону».
Эти зоны определяются водой. В обитаемой зоне планета (будь то в этой солнечной системе или в чужой) находится как раз на правильном расстоянии от своей звезды, чтобы иметь жидкую воду. Ближе к Солнцу, в «горячей зоне», океаны Земли испарялись бы. Конечно, условия для сложной жизни - включая человека - станут неприемлемыми до того, как планета войдет в горячую зону. [10 лучших способов уничтожить Землю]
Но главной заботой исследователей был поиск жизни на других планетах, а не предсказание сроков конца жизни на этой.
Эволюция сложной жизни на Земле предполагает, что этот процесс требует много времени.
Простые клетки впервые появились на Земле почти 4 миллиарда лет назад. «У нас были насекомые 400 миллионов лет назад, динозавры 300 миллионов лет назад и цветущие растения 130 миллионов лет назад», - говорится в заявлении ведущего исследователя Эндрю Рашби из Университета Восточной Англии в Соединенном Королевстве. «Анатомически современные люди имеют только существовали последние 200000 лет - так что вы можете видеть, что для развития разумной жизни требуется действительно много времени.
Рашби и его коллеги разработали новый инструмент для оценки количества времени, доступного для эволюции жизни на других планетах: модель, которая предсказывает время, которое планета проведет в своей обитаемой зоне. В опубликованном сегодня исследовании ( 18 сентября) в журнале Astrobiology они применили эту модель к Земле и восьми другим планетам, которые в настоящее время находятся в обитаемой зоне, включая Марс.
Они подсчитали, что время жизни Земли в обитаемой зоне составляет 7,79 миллиарда лет.(Возраст Земли оценивается примерно в 4,5 миллиарда лет.) Между тем, другие планеты имели время жизни в обитаемой зоне от 1 миллиарда до 54,72 миллиарда лет.
«Если нам когда-нибудь понадобится перебраться на другую планету, Марс, вероятно, станет нашим лучшим выбором», - говорится в заявлении Рашби. «Это очень близко и останется в зоне обитания до конца жизни Солнца - через 6 миллиардов лет».
Хотя для Земли были разработаны другие модели, они не подходят для других планет, добавил он.
Следуйте за нами @livescience , Facebook или Google+ . Оригинальная статья опубликована на LiveScience.
.Сколько людей может поддержать Земля?
Философ конца 18 века Томас Мальтус написал эти зловещие слова в эссе о том, что он считал ужасным будущим человечества. Неутолимое стремление людей к воспроизводству, утверждал Мальтус, в конечном итоге приведет нас к перенаселению планеты, поеданию всех ее ресурсов и гибели от массового голода.
Но какова максимальная «способность Земли производить средства к существованию» и когда наши цифры подтолкнут планету к ее пределу? Что еще более важно, было ли видение будущего Мальтусом правильным?
Вместимость Земли
Многие ученые считают, что максимальная пропускная способность Земли составляет от 9 до 10 миллиардов человек.[Как вы считаете 7 миллиардов человек?]
Один из таких ученых, выдающийся социобиолог Гарвардского университета Эдвард О. Уилсон, основывает свои оценки на расчетах доступных ресурсов Земли. Как отметил Уилсон в своей книге «Будущее жизни» (Knopf, 2002), «ограничения биосферы неизменны».
Помимо ограниченной доступности пресной воды, действительно существуют ограничения на количество пищи, которую Земля может производить, как и утверждал Мальтус более 200 лет назад.Даже в случае максимальной эффективности, когда все выращенное зерно предназначено для кормления людей (вместо домашнего скота, что является неэффективным способом преобразования энергии растений в энергию пищи), все еще существует предел тому, насколько далеко доступные количества могут растянуться. . «Если бы все согласились стать вегетарианцами, оставив мало или ничего для скота, нынешние 1,4 миллиарда гектаров пахотных земель (3,5 миллиарда акров) могли бы прокормить около 10 миллиардов человек», - написал Уилсон.
На 3,5 миллиарда акров земли будет производиться около 2 миллиардов тонн зерна ежегодно, пояснил он.Этого достаточно, чтобы накормить 10 миллиардов вегетарианцев, но можно накормить только 2,5 миллиарда всеядных в США, потому что в Соединенных Штатах так много растительности предназначено для домашнего скота и птицы.
Итак, 10 миллиардов человек - это верхний предел населения, если речь идет о продуктах питания. Поскольку крайне маловероятно, что все согласятся отказаться от мяса, Уилсон считает, что максимальная пропускная способность Земли, основанная на пищевых ресурсах, скорее всего, не достигнет 10 миллиардов. [Когда у Земли кончится еда?]
По словам популяционного биолога Джоэла Коэна из Колумбийского университета, другими факторами окружающей среды, ограничивающими несущую способность Земли, являются азотный цикл, доступные количества фосфора и концентрации углерода в атмосфере, но есть большая неопределенность во влиянии всех этих факторов.«По правде говоря, никто не знает, когда и на каком уровне будет достигнута пиковая численность населения», - сказал Коэн «Маленьким загадкам жизни».
Замедление роста
К счастью, мы можем избежать вступления в последнюю фазу перенаселения и голода, которую предвидел Мальтус. По данным Отдела народонаселения ООН, 31 октября или примерно 31 октября человеческое население достигнет 7 миллиардов человек, и, если его прогнозы верны, мы приближаемся к численности населения в 9 миллиардов к 2050 году и 10 миллиардов к 2100 году.Однако ученые думают, что где-то на пути между этими вехами мы развернемся.
По оценкам ООН глобальных демографических тенденций, семьи становятся меньше. «Эмпирические данные из 230 стран с 1950 года показывают, что в подавляющем большинстве наблюдается снижение рождаемости», - сказал Герхард Хайлиг, руководитель отдела демографических оценок и прогнозов ООН.
В глобальном масштабе коэффициент фертильности падает до «уровня воспроизводства» - 2,1 ребенка на женщину, скорость, с которой дети заменяют своих родителей (и компенсируют тех, кто умирает молодым).Если к концу века глобальный коэффициент рождаемости действительно достигнет уровня воспроизводства, то численность населения стабилизируется на уровне от 9 до 10 миллиардов. Что касается емкости Земли, мы продвинемся настолько далеко, насколько сможем, но не дальше.
Эта история предоставлена Life's Little Mysteries, сайтом-партнером LiveScience. Следите за сообщениями Натали Вулчовер в Twitter @nattyover. Следите за «Маленькими загадками жизни» в Twitter @llmysteries, а затем присоединяйтесь к нам на Facebook.
.Как долго коронавирус сохраняется в организме, воздухе и в пище?
Новый коронавирус SARS-CoV-2 легко передается от человека к человеку. Понимание того, как долго вирус сохраняется в организме и как долго он может оставаться живым на поверхности или в воздухе, может помочь предотвратить передачу.
В этой статье исследуются имеющиеся исследования о том, как долго новый коронавирус сохраняется в организме и как долго он остается активным в различных ситуациях.
Все данные и статистика основаны на общедоступных данных на момент публикации.Некоторая информация может быть устаревшей. Посетите наш центр по коронавирусу и следите за нашими обновлениями на странице , чтобы получить самую свежую информацию о пандемии COVID-19.
Новый коронавирус SARS-CoV-2 является вирусом, вызывающим болезнь COVID-19. Большинство людей, у которых развиваются симптомы COVID-19, улучшаются без лечения в течение 2–6 недель. Однако это не обязательно отражает, как долго сам вирус остается активным в организме.
COVID-19 имеет инкубационный период, то есть могут пройти дни, прежде чем человек заметит симптомы.В случае SARS-CoV-2 человек может передать вирус за 48 часов до появления симптомов.
Многие люди испытывают легкие симптомы, в то время как некоторые не испытывают никаких симптомов. Это может затруднить определение того, у кого есть вирус.
Как долго вирус сохраняется в организме, зависит от человека и тяжести заболевания. Центры по контролю и профилактике заболеваний (CDC) рекомендуют людям с положительным результатом теста на COVID-19 изолировать себя в течение следующего периода времени:
Эти цифры представляют, когда человек подвергается наибольшему риску передачи SARS-CoV-2. другие.
Однако вирус может оставаться в организме на низком уровне до 3 месяцев после постановки диагноза. Это может означать, что некоторые люди получают второй положительный результат теста даже после выздоровления, хотя это не обязательно означает, что вирус все еще передается.
По состоянию на октябрь 2020 года нет доказательств того, что человек с легкими или умеренными симптомами может передавать SARS-CoV-2 более чем через 10 дней после первого положительного результата теста.
Как долго длятся симптомы?
В начале пандемии COVID-19 организации здравоохранения сообщили, что для большинства людей симптомы сохранятся недолго.Однако с тех пор люди сообщают, что их симптомы длятся намного дольше, чем это.
Отчет CDC за июль 2020 года показал, что 35% людей, у которых были легкие случаи COVID-19, не вернулись к своему обычному состоянию здоровья через 14–21 день после положительного результата теста. Среди людей в возрасте 18–34 лет без хронических заболеваний каждый пятый не вернулся к своему обычному состоянию здоровья.
Это говорит о том, что у некоторых людей симптомы COVID-19 длятся дольше, чем предполагалось, даже в легких случаях.Для сравнения, более 90% людей, заболевших гриппом или гриппом, выздоравливают примерно через 2 недели после получения положительного результата теста.
Люди, которым требуется стационарное лечение или которые переживают «длительный период COVID», также могут иметь более продолжительные симптомы. Длительный COVID или пост-COVID-синдром - это название набора симптомов, которые некоторые люди продолжают испытывать спустя месяцы после их первоначального заболевания.
Симптомы пост-COVID-синдрома могут включать, но не ограничиваются ими:
- сильная усталость
- проблемы со сном
- одышка
- головные боли
- мышечная слабость
- учащенное сердцебиение
- субфебрильная температура
- проблемы с концентрацией внимания
- провалы в памяти
- изменения настроения
- кожные высыпания
- тошнота или рвота
- диарея
Исследователи все еще изучают, что вызывает длительные симптомы и как лучше их лечить.
Узнайте больше о долгосрочных последствиях COVID-19.
В исследовании New England Journal of Medicine было изучено, как долго SARS-CoV-2 будет выживать на различных поверхностях, включая пластик, нержавеющую сталь, медь и картон. Результаты показывают, что вирус может выжить в течение:
- 4 часа на меди
- 24 часа на картоне
- 72 часа на пластике и стали
Однако исследователи могут обнаружить SARS-CoV-2 на различных поверхностях в лабораторных условиях. условиях, неясно, соответствует ли это риску заражения при нормальных обстоятельствах.
Исследование, проведенное в сентябре 2020 года в The Lancet , показало, что, когда исследователи протирали различные поверхности в крупной больнице Италии, только один элемент защитного снаряжения дал положительный результат на SARS-CoV-2. Они пришли к выводу, что до тех пор, пока люди следуют стандартным процедурам очистки, риск заражения с поверхностей невелик.
Исследование поверхностей также показало, что SARS-CoV-2 может выжить в форме аэрозоля в течение 3 часов. Аэрозоль - это тонкий туман жидкости, взвешенный в газе, например в воздухе.
Поскольку эксперимент закончился через 3 часа, общее время, в течение которого SARS-CoV-2 выживает в воздухе, могло быть больше. Однако некоторые факторы, такие как температура и влажность воздуха, также могут играть важную роль.
В обзоре за июнь 2020 года отмечается, что другие коронавирусы дольше выживают в более холодном и менее влажном воздухе. Это может означать, что SARS-CoV-2 станет более сезонным вирусом в некоторых климатических условиях. При исследовании поверхностей также не рассматривалось, как вирус может распространяться по воздуху в повседневных ситуациях.
SARS-CoV-2 распространяется через респираторные капли, которые представляют собой крошечные капли жидкости, попадающие в воздух, когда человек кашляет, чихает или разговаривает. Исследование, проведенное в мае 2020 года, показало, что во время громкого разговора в воздух могут быть выброшены тысячи капель, которые остаются в воздухе в течение 8–14 минут в замкнутом пространстве.
Поскольку капли речи не остаются в воздухе надолго в помещении, близость человека к человеку с SARS-CoV-2 является важным фактором риска развития COVID-19.
В настоящее время нет прямых доказательств того, что человек может заразиться SARS-CoV-2 через пищу.Всемирная организация здравоохранения (ВОЗ) заявляет, что коронавирусам для выживания необходимо живое животное или человек-хозяин, и что они не могут размножаться на поверхности упаковки пищевых продуктов.
ВОЗ рекомендует мыть фрукты и овощи как обычно и тщательно мыть руки перед едой. Люди также должны следить за тем, чтобы они не делились столовыми приборами или тарелками с теми, кто может заразиться COVID-19.
Если человек считает, что у него есть симптомы COVID-19 или он, возможно, подвергся воздействию вируса, который его вызывает, ему следует самоизолироваться у себя дома и вызвать врача.Не посещайте медицинское учреждение, не позвонив заранее.
По данным CDC, симптомы COVID-19 могут включать:
- лихорадку
- кашель
- одышку
- усталость
- новая потеря вкуса или запаха
- головная боль
- боли в теле
- тошнота или рвота
- диарея
Врач может определить, есть ли у человека COVID-19, и если да, то что делать дальше. Если симптомы у человека быстро ухудшаются, ему следует позвонить в службу 911 или в ближайшее отделение неотложной помощи.
Некоторые признаки тяжелого COVID-19 включают:
- проблемы с дыханием
- боль или давление в груди
- чувство замешательства
- неспособность проснуться или бодрствовать
- синие губы или лицо, которые могут казаться белыми или серыми у людей с более темной кожей
Лучший способ предотвратить COVID-19 и остановить передачу другим людям - это избежать контакта с вирусом, который его вызывает. CDC рекомендует:
- часто мыть руки водой с мылом в течение не менее 20 секунд.
- использовать дезинфицирующее средство для рук, содержащее не менее 60% спирта, если мыло и вода недоступны.
- избегать прикосновения к лицу, особенно к носу. глаза или рот с немытыми руками
- находиться на расстоянии не менее 6 футов или 2 метров от людей, находящихся за пределами домашнего хозяйства
- в маске в общественных местах, рядом с людьми из других домашних хозяйств или в ситуациях, когда трудно дистанцироваться
- прикрывать кашель и чихание салфеткой или внутренней стороной локтя и сразу же вывозить использованные салфетки в мусор
- Ежедневно очищать и дезинфицировать предметы и поверхности, к которым часто прикасаются
Люди могут передавать SARS-CoV- 2, даже если они не чувствуют себя плохо, поэтому важно всегда и везде следовать этим рекомендациям.
CDC рекомендует людям носить тканевые маски для лица в общественных местах, где трудно поддерживать физическое дистанцирование. Это поможет замедлить распространение вируса от людей, которые не знают, что они заразились, включая тех, у кого нет симптомов. Люди должны носить тканевые маски для лица, продолжая практиковать физическое дистанцирование. Инструкции по изготовлению масок в домашних условиях доступны здесь. Примечание : Очень важно, чтобы хирургические маски и респираторы N95 предназначались для медицинских работников.
Новый коронавирус или SARS-CoV-2 активен в организме в течение как минимум 10 дней после появления у человека симптомов. У людей с тяжелым заболеванием это может длиться до 20 дней. У некоторых людей низкий уровень вируса обнаруживается в организме на срок до 3 месяцев, но к этому времени человек не может передать его другим.
В настоящее время нет доказательств того, что вирус может выжить в пище, но первые данные свидетельствуют о том, что он может длиться несколько часов на меди, 24 часа на картоне и до 72 часов на пластике и стали.Однако это не обязательно означает, что вирус, обнаруженный на этих материалах, может вызвать инфекцию.
Ученые все еще изучают, как долго SARS-CoV-2 может сохраняться на поверхностях и одежде и как он может перемещаться по воздуху. Следование инструкциям по чистке, мытью рук и маскам может помочь снизить риск передачи инфекции.
.