Тройничный нерв и остеохондроз
Шейный остеохондроз и нервы | ipozvonochnik.ru
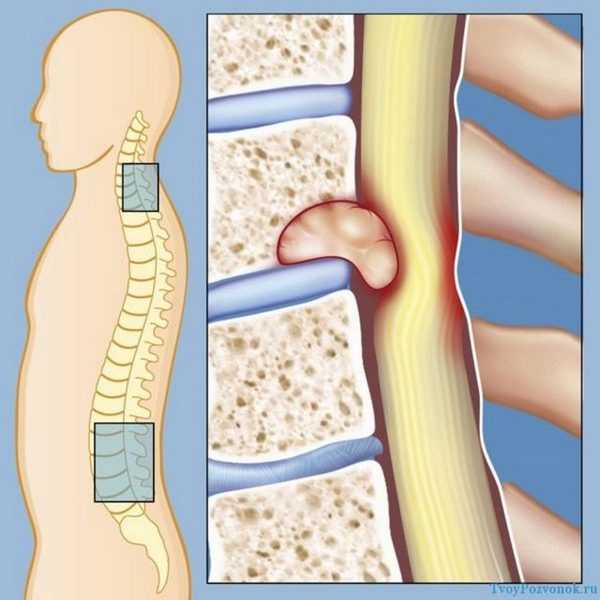
Шейный остеохондроз и нервы тесно связаны между собой. Позвонки в данном отделе расположены плотно один к другому и при небольшом смещении могу сдавливать сосуды. Вследствие деформации дисков позвоночника может развиться радикулопатия.
Психологические травмы могут стать прямой причиной обострения остеохондроза. Данные поражения шейного отдела вызваны расстройствами нервов, которые связаны с заниженной самооценкой, постоянным напряжением.Шейный остеохондроз и нервы: есть ли связь?
Шейный отдел – слабая, уязвимая часть позвоночного столба. Данная часть имеет особое строение, несет излишнюю нагрузку за счет слабого мышечного комплекс. Смещенные позвонки могут пережать нервы и сосуды.
Данный симптом остеохондроза опасен тем, что в отверстиях, расположенных в зоне поперечных отростков, проходят важнейшие для функционирования организма артерии. Они участвуют в снабжении мозга кровью. Пережатие нервов в данной зоне может привести к тяжелым последствиям для здоровья, поражению сразу нескольких систем организма.
Каждый из участков шейного отдела по разному подвержен остеохондрозу. Наиболее подвижные позвонки быстрее изнашиваются.
Из-за разрушающего воздействия на нервы у больного постепенно начинают проявляться корешковые симптомы. Среди них наблюдаются неприятные проявления в шейном отделе:
- слабость мышц;
- заметное нарушение чувствительности;
- боли;
- понижение или выпадение рефлексов.
Основные симптомы защемления
Защемление нерва в шейной области называют радикулопатией. Заболевание проявляется выраженной болью, которую легко отличить. Неприятное ощущение распространяется по всем близлежащим отделам, может отдавать в плечи, руки, лопатки.
Дополнительными проявлениями защемления при остеохондрозе может стать резкое онемение верхних конечностей.
По статистике заболеванием верхних отделов позвоночника чаще всего страдают мужчины и женщины в возрасте около 50 лет. Проблемам подвержены люди, которые занимаются тяжелым трудом, в котором ведущую роль занимает физическая нагрузка – разнорабочие, спортсмены. Особую опасность возникновения защемленных шейных нервов при остеохондрозе представляет малоподвижный образ жизни.
Симптомы, которые проявляются при радикулопатии, могут быть индивидуальными. Они зависят от того, какой из нервных корешков вовлечен.
Нервы при шейном остеохондрозе играют ключевую роль при проявлении первых признаков заболевания:
- Боль может возникать в разных участках отдела: от шеи до кисти руки.
- В любом месте, которое затрагивает нерв, ощущается тупое болезненное ощущение или онемение.
- Верхние конечности могут заметно слабеть.
- При определенных движениях боль в шейном отделе чаще всего усиливается. Если поднять руку и завести ее за голову, дискомфорт уменьшается за счет снижения давления на спинной мозг.
Тройничный нерв при шейном остеохондрозе
Тройничные нервы у человека располагаются справа и слева головы. Их главная задача – обеспечивать чувствительность всех участков лица. Нарушение работы называется невралгией и провоцирует нестерпимую боль в разных участках лица.
Часто возникновению невралгии при остеохондрозе предшествует фактор разрушения оболочки нерва, что приводит к оголению его окончаний и их дальнейшей реакции внезапной болью на любое воздействие на верхний отдел позвоночника. Из-за данной патологии к лицу невозможно прикоснуться без неприятных ощущений.
Среди причин возникновения невралгии тройничного нерва при шейном виде остеохондроза врачи выделяют целый комплекс проблем:
- расширения сосудов мозга;
- атеросклероза;
- инсультов;
- опухолей головного мозга или лицевой области;
- травмы отделов позвоночника;
- сотрясений;
- воспалений;
- бактериальных инфекций бронхов и трахей;
- повышенного внутричерепного давления в результате поражения шейного отдела позвоночника.
Тройничный нерв при остеохондрозе с защемлением имеет ярко выраженный признак в виде дискомфорта в шейной области. Больной может ощущать зубную боль, которая усиливается в процессе пережевывания еды, при перемерзании, во время разговора.
Неприятное ощущение может резко проявляться при прикосновении к области лица. Периодичность возникновения боли при остеохондрозе у каждого пациента разная. Иногда дискомфорт при остеохондрозе присутствует постоянно, захватывает большую часть лица, создавая чувство, что болит вся голова. Данная шейная невралгия сложнее поддается лечению.
Среди проявлений воспаления лицевого тройничного нерва можно наблюдать слюнотечение, слезоточивость, онемение или повышенную чувствительность тканей, отек, непроизвольное сокращение мышц лица.
При отсутствии грамотной терапии патология шейных нервов при остеохондрозе приводит к серьезным последствиям:
- неполный паралич лицевых мышц;
- слух и зрение могут ухудшиться;
- возникновение гематомы мозжечка;
- нарушение согласованности движений мышц в верхних отделах опорно-двигательной системы.
По причине частых и резких приступов боли в нервах у пациента с шейным остеохондрозом развивается угнетенное состояние, он испытывает постоянный стресс, худеет, поскольку не может стабильно питаться, страдает иммунитет.
Обязательно посмотрите это полезное видео о специальной гимнастике для лечения остеохондроза:
Обострение остеохондроза на нервной почве
Да, шейный остеохондроз от нервов может проявляться при стрессах.
Течение заболевания в шейном или плечевом отделе может усложняться и выходить на новые стадии. Если на этой почве у человека часто возникали головокружения, при прогрессировании патологии они могут вызвать обмороки.
Профилактика шейного остеохондроза
Профилактика остеохондроза в шейном участке позвоночника сводится к следующему:
- Специалисты рекомендуют с раннего детства не игнорировать консультации ортопеда еще со школьной скамьи, следить за тем, чтобы не допустить искривления позвоночного столба или искажения осанки.
- Большую роль играет укрепление шейных мышц, поддерживающих отдел позвоночника – мышечного корсета. Во избежание защемления нервов, нужно регулярно заниматься спортом, укреплять тело, держать его в тонусе.
- Полезное воздействие в качестве профилактики остеохондроза имеет и правильное питание, содержащее достаточное количество кальция и магния, витаминов.
Важно выполнять все рекомендации врачей по поддержанию здорового образа жизни, не носить и не поднимать тяжести, стараться избегать сидячего образа жизни. При поражении шейного или плечевого отдела позвоночника остеохондрозом необходимо следить за весом, соблюдать режим сна и отдыха. Если заболевание запустить, оно может привести к серьезным последствиям — грыже диска или протрузии, защемлению нервов.
Статья источник: //pozvonochnikpro.ru/osteohondroz/shejnyj/nervy.html
Нерв или остеохондроз??? - Неврология
анонимно (Мужчина, 31 год)
Проблемы с нервами или ЮМЭЗдравствуйте доктор, меня зовут Олег, живу я в Туркмении так уж сложилось я постоянно работаю за компьютером и работа моя тоже в большей степени связанна с компьютерами. Родился я 1988...
анонимно (Женщина, 26 лет)
Нерв или что-то другоеЗдравствуйте. У меня появилась проблема, около месяца замечаю что будто что-то давит на глаз снизу. Ощущение, что одно глазное яблоко больше другого. Причем наощупь тоже. Возможно так было всегда, но...
анонимно (Мужчина, 27 лет)
Остеохондроз ли этоДоброе время суток. Надеюсь на Вашу помощь! Парень, 27 лет. Вот моя история: Всю жизнь вел активный образ жизни: карате, армия, милиция, парашютист. И вот решил стать программистом. По порядку:...
анонимно (Женщина, 42 года)
Нервы или заболеваниеДобрый день! Все началось летом, шум в ухе, очень переживала, была у невролога сделали аудиограмма, в норме, врач предположила остеохондроз. Шум продолжался, я очень нервничала, по описанию понимала, что психологический,...
нина турко (Женщина, 39 лет)
ВСД или остеохондрозЗдравствуйте. Помогите решить проблему и правильно поставить диагноз. Меня зовут Нина,мне 39 лет. Все началось год назад. Я работаю в большом супермаркете старшим кассиром. Работа тяжелая физически,морально и эмоционально,т.к. связана...
анонимно
Болит нерв или мыщцаЗдравствуйте. Мне 18 лет. У меня имеется кифосколиоз 1 ст. и остеохондроз. Всё было более менее хорошо, пока не освободили от спец. группы по физкультуре, перестал заниматься спортом. 3 месяца...
Марина Лукина
неврит локтевого нерва? или из-за грыжи диска?Добрый день! У меня уже больше недели немеет мизинец на левой руке, причем постоянно.В анамнезе остеохондроз шейного отдела позвоночника и грыжа диска с5/с6.Беспокоят периодические головокружения , ощущения тяжести головы и...
Описание невралгии тройничного нерва и ее лечение
Под тригеминальной невралгией подразумевают поражение тройничного нерва, которое проявляется интенсивной болью по ходу волокна. Это довольно распространенное явление, хорошо поддающееся лечению при своевременном начале терапии и адекватном воздействии на область воспаления. Зарегистрированные случаи заболевания указывают на то, что от него чаще всего страдают женщины старше 50 лет. Отказ от лечения патологии грозит ее переходом в более опасную форму – неврит, при которой происходит разрушение нервной ткани. В запущенных случаях тригеминальной невралгии консервативными методами терапии обойтись не удается. Для облегчения состояния пациента приходится прибегать к хирургическому вмешательству.
 Если не лечить болезнь она может перейти в тяжелую форму.
Если не лечить болезнь она может перейти в тяжелую форму.
Описание и особенности патологии
Тройничный нерв – это парный орган периферической нервной системы, который имеет три обособленных ветви и самый крупный в черепе нервный узел. Массивное образование отвечает за мимику и работу нижней челюсти, обеспечивает чувствительность кожи лица. Его деятельность регулируется головным и спинным мозгом. Оно берет свое начало у варолиева моста, проходит по височным зонам, после чего разделяется на глазничную, верхне- и нижнечелюстную ветви. Те в свою очередь имеют еще несколько более мелких ответвлений, за счет чего площадь иннервации распространяется на все лицо.
Поражение части тройничного нерва способно привести к самым разным последствиям от мучительной боли до снижения чувствительности участка кожи. В случае его повреждения нарушается передача импульса по нервным окончаниям, что нередко приводит к провисанию одной половины лица, ухудшению ее подвижности. В зависимости от того, какой части тройничного нерва коснулось заболевание, клиническая картина может значительно меняться. Подобные проблемы возникают на фоне деформации или передавливания нервного волокна окружающими структурами, а также в результате воспаления самой ткани.
Локализация и виды воспалений
Прежде чем приступать к лечению невралгии или нейропатии (неврита) тройничного нерва, надо установить форму болезни. По происхождению она может быть первичной или вторичной. Первичная (истинная) невралгия возникает на фоне сдавления или проблем с кровоснабжением окончания, а также прилегающих к нему тканей. Вторичная патология считается симптомом, возникшим на фоне другого заболевания.
Болезнь может возникнуть из-за сдавливания нерва.
В зависимости от того, какую часть тройничного нерва лица поразило воспаление, недуг может приобретать одну из трех форм или иметь смешанную картину:
- глазничная – страдает чувствительность верхнего века, самого глаза, переносицы;
- верхнечелюстная – проблемы затрагивают нижнее веко, скулу, верхнюю челюсть, гайморову пазуху, крыло носа;
- нижнечелюстная – болят ротовая полость и нижняя часть лица, могут наблюдаться непроизвольные движения челюстью, как при неврозе, возникают проблемы с жеванием.
Пациенты нередко путают поражение лицевого и тройничного нервов, часто считают это одним и тем же. На самом деле, эти образования никак не связаны, обладают разными характеристиками, выполняют отличные функции. Тройничный нерв является и двигательным и чувствительным, поэтому его поражение сопровождается болью. Лицевой же выполняет двигательную функцию, из-за чего снижение его функциональности сопровождается асимметрией лица.
Подходы к лечению состояний требуются различные, поэтому диагностикой и проведением терапии должен заниматься врач.
Причины и симптомы воспаления тройничного нерва
Точные причины развития невралгии тройничного нерва пока не установлены, но врачи выделяют ряд факторов, действие которых способно повысить потенциальные риски. В ситуации, когда они влияют на организм комплексом, вероятность негативных последствий особенно высока. Для проведения эффективного лечения их важно выявить и устранить, иначе проблема будет регулярно возвращаться.
 Одна из причин болезни забитые холестерином сосуды.
Одна из причин болезни забитые холестерином сосуды.
К воспалению или защемлению тройничного нерва способны привести такие моменты:
- сдавление нервного окончания – это может произойти в самой черепной коробке или уже после его выхода из полости. Частыми причинами явления оказываются травмы, рубцы, опухоли и другие новообразования. Опасность представляют врожденные аномалии развития структур черепа. Риски сопряжены с патологическим расширением сосудов головного мозга, негативными последствиями инсульта. Невралгия часто оказывается результатом внутричерепной гипертензии на фоне шейного остеохондроза;
- атеросклероз сосудов – приводит к нарушению кровоснабжения самого окончания или окружающих его тканей, торможению обменных процессов, кислородному голоданию структур;
- проблемы с зубами – отказ от лечения больных зубов или нарушения прикуса, перенесенные травмы челюстей, флюс. Невралгия тройничного нерва способна возникнуть на фоне неудачно проведенного хирургического вмешательства, пломбирования. Иногда она становится специфической реакцией на использованный анестетик;
- расстройства в работе нервной системы – в качестве факторов повышенного риска врачи называют ДЦП, рассеянный склероз, эпилепсию, различные формы энцефалопатий;
- действие инфекционных факторов – особенно опасны в этом плане герпес, туберкулез, менингит, энцефалит, полиомиелит, нейро-СПИД. Риски сопряжены с хроническими или острыми не до конца вылеченными синуситами;
- метаболические сбои – поражение щитовидной железы, подагра, сахарный диабет;
- пребывание на сквозняке, переохлаждение тканей лица – одновременно создает вероятность повреждения нервного волокна в результате мышечного спазма и воспалительного процесса;
- наличие гнойников, поражающих кости черепа – например, остеомиелит;
- тяжелое течение аллергии – сопровождается отечностью тканей, их повышенной чувствительностью, сбоем в течении обменных процессов.
Причиной болезни может быть нарушение работы щитовидки.
По статистике, от заболевания чаще страдают женщины старше 50 лет. Поражение нервного окончания в подавляющем большинстве случаев имеет одностороннюю локализацию. Клиническая картина, характерная для заболевания, возникает циклически, а обострения обычно приходятся на смену погоды весной и/или осенью.
Симптомы невралгии тройничного нерва
Основным проявлением заболевания становится болевой синдром. Ощущения интенсивные, жгучие и простреливающие, напоминающие удар электрического разряда. Они обычно сохраняются в течение 3-15 секунд, после чего неожиданно проходят. Максимальная продолжительность приступа не превышает 2 минут.
Локализация боли зависит от ветви и места поражения образования, обычно она не меняется месяцами и даже годами. В сутки у пациента может возникать до трех сотен приступов.
Особенности клинической картины тригеминальной невралгии:
- имеются триггерные факторы и зоны, раздражение которых обычно провоцирует обострение – в качестве провокаторов выступают бритье, прием пищи, чистка зубов, нанесение макияжа, использование мимики, даже восприятие резких запахов;
- пациент ведет себя определенным образом – когда болят окончания тройничного нерва, человек не плачет и не жалуется, он старается замереть и не двигаться в ожидании облегчения;
- на пике боли отмечается подергивание лицевой мускулатуры со стороны поражения;
- промежутки между приступами в среднем составляют от 5 минут до часа;
- по мере прогрессирования патологии возникают вегетативно-трофические симптомы – слезотечение, ринит, обильное слюноотделение, покраснение или бледность кожи в зоне пораженного нерва, отечность тканей. На ранней стадии заболевания симптомы отсутствуют или имеют слабую степень выраженности.
Если вовремя не начать лечить тревожный симптом, может развиться неврит тройничного нерва. При этом состоянии происходит поражение структуры волокна, из-за чего клиническая картина приобретает большую выраженность, а борьба с патологией вызывает сложности. Также существует вероятность формирования в головном мозге точки болевой патологической активности. Такое состояние лечению не поддается, что заметно снижает качество жизни пациента.
Методы диагностики
Болевой синдром на фоне поражения нервного окончания может протекать по сценарию, характерному для ряда других патологических состояний. Для постановки диагноза больной должен пройти полную неврологическую диагностику, обследование мозга, посетить невролога и дополнительных специалистов.
Методы диагностики для подтверждения невралгии тройничного нерва:
- осмотр невролога – врач устанавливает особенности клинической картины, выявляет предрасполагающие к болезни факторы, оценивает степень поражения ткани;
- посещение стоматолога – позволяет исключить или подтвердить связь проблемы с зубными заболеваниями, некачественно проведенными работами, применением анестезии;
- рентген – делается панорамный снимок черепа, благодаря которому можно выявить некоторые причины защемления корешка;
- МРТ – информативный подход, указывающий на наличие и расположение новообразований, состояние тканей и нервов, сосудистых патологий;
- электромиография – специальное исследование, в ходе которого оценивается качество прохождения импульса по нервному волокну;
- исследование крови – необходимо для исключения инфекционного происхождения проблемы, подтверждения наличия воспалительного процесса.
 При появлении первых симптомов заболевания, нужно пройти обследование.
При появлении первых симптомов заболевания, нужно пройти обследование.
Прохождение обязательных этапов диагностики позволяет отличить невралгию тройничного нерва от синусита, глаукомы, отита, паротита, заболеваний зубов. Своевременная постановка правильного диагноза и срочное начало терапии повышают шансы пациента на благоприятный исход.
Методы лечения невралгии тройничного нерва
В большинстве ситуаций невралгия тройничного нерва становится хронической.
Лечение состояния позволяет облегчить самочувствие пациента, снизить реактивность организма в ответ на раздражители, сократить частоту приступов. В крайнем случае прибегают к применению радикальных методов терапии, но и они не гарантируют стойкого результата. Практика показывает, что, если профессионально и комплексно лечить возникшую невралгию тройничного нерва, можно рассчитывать на сохранение у пациента привычного уровня жизни.
Медикаменты
Перечень таблеток и средств местного применения подбирается индивидуально для каждого больного, исходя из особенностей клинической картины. Терапия не ограничивается назначением пациенту обезболивающих, в схему обязательно включают препараты, чье действие направлено на устранение причины состояния. Независимо от специфики случая практически всегда лечение подразумевает прием «Карбамазепина». Это противосудорожное средство, тормозящее развитие болезненного возбуждения в нервных клетках. Продолжительность терапии иногда доходит до 2 месяцев.
В помощь больному могут быть назначены витамины группы Б.
Также врач может лечить воспаление или защемление тройничного нерва такими препаратами:
- спазмолитики;
- миорелаксанты;
- антиконвульсанты;
- седативные или транквилизаторы;
- нейролептики;
- венотоники, если имеет место поражение сосудов головного мозга;
- витамины – группы В и аскорбиновая кислота;
- комбинированные нестероидные противовоспалительные средства, обладающие свойствами анальгетиков;
- гиполипидемические продукты для устранения холестериновых бляшек и нормализации обменных процессов в тканях.
Средства местного действия применяют при поражении нервного окончания с разрешения врача. Такие продукты, как «Меновазин», «Релиф», «Долобене» хорошо борются со спазмами, болезненностью, снимают воспаление и стимулируют кровоток на пораженном участке.
 Меновазин поможет убрать некоторое количество симптомов.
Меновазин поможет убрать некоторое количество симптомов.
Хирургическое вмешательство
Ситуации, когда боль сохраняется в состоянии покоя, а проводимая консервативная терапия не дает нужного результата, надо задуматься над применением радикальных приемов. В ходе хирургического воздействия удаляются либо ткани, оказывающие давление на нерв, либо разрушается само окончание для купирования боли.
Многие современные операции проводят с применением малоинвазивных методик, что снижает риски развития осложнений.
Способы хирургического лечения невралгии тройничного нерва:
- микроваскулярная декомпрессия – давление с нервного окончания снимается путем воздействия на патологически измененный или расширенный сосуд;
- баллонная компрессия – снижение функциональности нервного волокна и блокировка его болевой пульсации за счет сдавления посредством баллона. Манипуляция проводится через кожу, устройство подается по катетеру;
- стереотаксическая ризотомия – разрушение тканей части поврежденного нерва путем воздействия на него электрическим током. Процедура проводится через кожу, электрод подводится к нужному нерву с помощью иглы;
- использование ионизирующего излучения – малоинвазивный подход, при котором пораженная часть нерва разрушается путем ее облучения;
- уколы глицерина – вещество вводится в участки разветвления нерва, что приводит к разрушению волокон;
- хирургическое удаление новообразования – методика применяется для ликвидации опухолей, кист, инородных тел;
- радиочастотная абляция – нервные волокна разрушают путем воздействия на них с помощью высокой температуры.
Одним из способов лечения болезни является воздействие на нерв высокой температуры.
Ранее многие из таких операций проводились только за границей, сегодня подобные услуги предоставляются частными и коммерческими медицинскими учреждениями. Чем раньше манипуляция будет проведена, тем выше шансы пациента вернуться к привычному образу жизни. В одних случаях облегчение наступает сразу после процедуры, в других приходится подождать до нескольких недель.
Массаж
Классическое мануальное воздействие направлено не на чувствительные волокна, а на окружающие их мышцы. Проработка начинается со здоровой стороны, постепенно врач переходит к пораженному участку. Такой подход не избавит от приступа невралгии, но его систематическое применение снизит частоту появления боли и ее силу. Манипуляции не рекомендуется проводить самостоятельно, лучше обратиться за помощью к профессионалу.
Сторонники восточной медицины считают, что на теле человека есть несколько точек, стимуляция которых избавляет от болевого приступа при невралгии тройничного нерва. Некоторым такие приемы также помогают, но и к их применению можно приступать только с разрешения специалиста.
 Массаж можно делать если разрешит врач.
Массаж можно делать если разрешит врач.
Чем лечить в домашних условиях
Лицам с хроническим течением поражения тройничного нерва рекомендуется взять на вооружение несколько народных средств. Они не справятся с острым периодом боли, но их систематическое курсовое применение снизит частоту приступов. Действие подходов направлено на купирование воспаления, устранение отечности тканей, восстановление обменных процессов на пораженном участке.
Средства нетрадиционной медицины в борьбе с невралгией тройничного нерва:
- березовый сок – это должен быть натуральный весенний напиток. Его можно каждый день принимать внутрь, использовать для протирания лица;
- согревающий компресс из черной редьки – в сок овоща добавить три капли эфирного масла лаванды, размешать. Полученный состав использовать для компресса, который накладывают на больное место, накрывают шарфом и оставляют на полчаса;
- грелка из гречки – на сухой сковороде разогреть зерна гречки, пересыпать в хлопковый мешочек, использовать для прогревания проблемного участка;
- расслабляющие ванны – в теплую воду ванны добавить отвар осиновой коры, что позволит снять напряжение с мимических мышц.
Сок берёзы поможет вылечиться.
Перед тем, как лечить невралгию тройничного нерва с помощью таких подходов, следует согласовать их с врачом. Особую осторожность важно соблюдать в отношении согревающих процедур. Их применение в остром периоде может принести временное облегчение, но при этом осложнить течение заболевания.
Возможные последствия
Запущенное поражение тройничного нерва грозит развитием перманентного болевого синдрома из-за изменений в нервных клетках определенного участка таламуса. При таком состоянии боль охватывает всю половину лица, появляется и усиливается от любого прикосновения к проблемной стороне.
Клиническая картина обострения может возникнуть даже в ответ на действие звукового или светового фактора.
Иногда одни лишь воспоминания о мучительной боли приводят к ее зарождению. Вегетативно-трофические признаки патологии многократно усиливаются.
Осложнения невралгии тройничного нерва могут быть самыми разными:
- снижение функциональности лицевых мышц вплоть до их полного пареза или паралича;
- ухудшение качества слуха;
- появление признаков асимметричности лица;
- возможно развитие психосоматических расстройств, психических заболеваний.
Осложнение заболевания может быть выражено асимметрией лица.
В запущенных случаях поражения тройничного нерва у пациента возможно развитие инвалидности. На таком фоне болезнь уже не поддается лечению. Врачу остается подобрать манипуляции, с помощью которых образ жизни больного будет максимально приближен к нормальному.
Профилактика рецидивов
Невралгия тройничного нерва является хроническим заболеванием.
Даже полностью избавившись от симптоматики патологии, пациенту рекомендуется ввести ряд изменений в привычный образ жизни.
Это позволит избежать рецидивов болевого синдрома, снизить чувствительность организма к триггерам.
Профилактика обострений тригеминальной невралгии:
- предупреждение охлаждения лица, отказ от косметических процедур с использованием низких температур;
- отказ от видов активности, повышающих риск получения травмы головы;
- своевременное и профессиональное лечение патологий, способных спровоцировать поражение тройничного нерва;
- переход на здоровое питание, регулярный прием поливитаминных комплексов по совету врача;
- систематическое посещение стоматолога с целью санации ротовой полости;
- ведение здорового образа жизни, который будет поддерживать функциональность сосудов и обмен веществ в организме на должном уровне.
Соблюдение приведенных правил считается обязательным для всех лиц, хотя бы раз перенесших невралгию тройничного нерва. Такая профилактика является пожизненной. В случае необходимости лечащий врач может дополнить ее рядом индивидуальных рекомендаций.
Невралгия тройничного нерва хоть и не представляет прямой угрозы для жизни человека, способна доставить ему немало неприятных минут, стать причиной осложнений. При появлении любых симптомов, указывающих на патологию, следует немедленно посетить невролога и пройти диагностику.
Загрузка...Воспаление тройничного нерва - Неврология
По Вашим жалобам - очень и очень сомнительно, что у Вас невралгия или невралго-неврит тройничного нерва. Больше похоже на остеохондроз шейного отдела позвоночника, с синдромом краниоцервикалгии. тем более, что назначенное лечение перекликается с лечением остеохондроза и дало эффект. Либо гемикраническая форма мигрени. Мне кажется стоит поменять противовоспалительный препарат - апгикей - это кеторолак (НПВС 2 группы), а сейчас уже давно используют 3-4 группы - вольтарен, мовалис, амелотекс, мелоксикам, мелофлекс,. Одновременно применяется миорелаксанты (сирдалуд, мидокалм). дополнительно используют мильгамму, никот. кислоту. Остеохондроз не лечат без физиотерапии. Т.е. нужно поделать СМТ, ДДТ, амплипульс на шейный отдел, лёгкий массаж воротниковой зоны, о, чтобы эффект был лучше - проводится иммобилизация шейного отдела воротником Шанца дней 6-7. Попробуйте таким образом поменять подход к своей проблеме. P.S. при появлении головных болей, тем более неясного генеза рекомендуется выполнить МРТ головного мозга. Подумайте над этим. Удачи.Шейный остеохондроз и невралгия тройничного нерва (Н. Б. Ласкова, Р. А. Майоров, г. Москва)Изучение остеохондроза шейного отдела позвоночника продолжает оставаться актуальной проблемой неврологии. Одним из клинических проявлений его считаются прозопальгии, патогенез которых представляется недостаточно выясненным. Литература, посвященная этиологической и патогенетической роли шейного остеохондроза в отношении типичной невралгии тройничного нерва, немногочисленна. Так, Л. Я. Лившиц и С. А. Капустин (1966) высказались в пользу известной роли патологии цервикального отдела позвоночника в возникновении тригеминальной невралгии. Вебер (1969) с помощью артериографии выявил при невралгии тройничного нерва различного рода нарушения в бассейне позвоночной артерии, по мнению Пихлера (1963) и Кунерта (1966), патология вертебро-базилярной области различного характера является этиологическим моментом развития невралгии тройничного нерва. Шейный же остеохондроз служит одной из причин развития как острой, так и хронической недостаточности в системе позвоночных артерий. Из 113 наблюдавшихся нами больных тригеминальной невралгией, 35 страдали шейным остеохондрозом, предшествовавшим во времени развитию невралгии у 23 из них. Возраст больных колебался от 40 до 83 лет, продолжительность заболевания – от 1 месяца до 4 лет. Остеохондроз был диагностирован 1 год – 6 лет тому назад у 23 больных, у 12 человек был выявлен нами в стационаре при обращении по поводу невралгии тройничного нерва, однако у некоторых из них анамнестически удалось установить наличие отдельных признаков шейного остеохондроза задолго до появления прозопальгии. Болевой тригеминальный синдром был односторонним и у всех больных характеризовался пароксизмами острейших болей тикообразного характера в зоне иннервации одной или двух ветвей тройничного нерва, продолжавшихся от нескольких секунд до 1 – 1,5 минут. Приступы сопровождались в той или иной степени выраженными вегетативными нарушениями в виде гиперемии кожных покровов и отека мягких тканей лица преимущественно в зоне пораженной ветви, слезотечения, анизокории, ринорреи на стороне невралгий, гиперсаливаций (реже ксеростомии). В ряде случаев имела место лишь часть перечисленных симптомов. У 25 больных во время пароксизмов отмечались вегетативные сдвиги общего порядка сердцебиения, боли в области сердца, подъемы артериального давления и т. д. У всех наблюдавшихся больных имелись триггерные (“курковые”) зоны на коже лица и (или) в полости рта неотъемлемый и наиболее достоверный признак заболевания (Н. К. Боголепов и Л. Г. Ерохина, 1969). Следует отметить, что во время обострения невралгии (31 чел.) или при первичном ее возникновении (4 чел.) у всех больных практически отсутствовали жалобы, характерные для шейного остеохондроза, очевидно за счет доминирования на данном этапе заболевания симптомов тригеминальной невралгии как более ярких и мучительных для больного. Все больные были подвергнуты многоплановому комплексному исследованию, включавшему в себя методы изучения состояния вегетативной нервной системы, некоторые биохимические методики, позволившие выявить выраженную вегетативную дисфункцию. Однако нам представляется, что наибольший интерес представляют результаты исследования гемодинамики в бассейнах позвоночных артерий с помощью реоэицефалографии. В межприступном периоде острой стадии заболевания у всех исследованных была выявлена выраженная асимметрия, при сопоставлении амплитуды реографических кривых, полученных на стороне невралгии по сравнению со “здоровой” в пределах от 11 до 75%. Реографический индекс на стороне невралгии колебался в пределах от 0,9 до 0,1, то есть отмечалось выраженное снижение кровенаполнения. Признаки изменения тонуса исследованных сосудистых бассейнов имели место в виде повышения его у 15 больных, понижения – у 10, то есть в ряде случаев снижение кровенаполнения сочеталось с понижением тонуса, что, как известно, свидетельствует о нарушениях иннервации сосудов. Заслуживает внимания тот факт, что у 32 исследованных была выявлена патология венозного кровообращения, проявлявшаяся наиболее достоверным признаком венозного застоя – венозной волны (рис. 1).
Обнаруженные нарушения в системе позвоночных артерий свидетельствовали о нарушении васкуляризации ядер и корешков тройничного нерва, которые, как установлено, К. А. Сажиной (1961), Кунертом, 1961, и другими авторами, кровоснабжаются позвоночными артериями. На так называемой здоровой стороне у 14 больных на реоэнцефалограммах отмечалось некоторое повышение тонуса сосудов без значительных изменений кровенаполнения Применение нитроглицерина не приводило к полной нормализации рисунка реографических кривых, отражающих гемодинамику в бассейнах сосудов, питающих ядра и корешки тройничного нерва на стороне невралгии, что свидетельствовало о стойком характере выявленных сосудистых нарушений. Всем больным проводилось лечение, направленное на купирование болевого синдрома и улучшение кровообращения в бассейнах позвоночных артерий (антиконвульсанты, соответствующие вегетотропные и сосудистые препараты, массаж воротниковой зоны, тракционный метод и т. д.). Проведенное повторно спустя 2 – 3 недели на фоне прекращения болей реографическое исследование свидетельствовало о тенденции к улучшению гемодинамических показателей – исчезли или значительно уменьшились признаки затруднения венозного оттока, увеличилось кровенаполнение, несколько нормализовался тонус сосудов на стороне невралгии, однако полного восстановления реографических кривых не наступало, что также подтверждало стойкий характер нарушений. Как мы склонны полагать, шейный остеохондроз играет значительную роль в этиологии и патогонезе невралгии тройничного нерва. Хроническая прогрессирующая недостаточность питания ядер данного нерва приводит (под влиянием провоцирующих моментов – инфекция, травма, интоксикация и т. д.) к развитию невралгии, возникновение которой вследствие выраженной вегетативной дисфункции, способствует усилению гемодинамических сдвигов в бассейнах позвоночных артерий, что, в свою очередь, ведет к усугублению тяжести течения невралгии. В том же случае, когда шейный остеохондроз развивается на фоне уже существующей тригеминальной невралгии, он способствует ее неуклонному прогрессированию. Таким образом, рентгенологическое изучение состояния цервикального отдела позвоночника должно стать неотъемлемым компонентом в комплексе параклинического исследования больного невралгией тройничного нерва. В число лечебных мероприятий, проводимых больным тригеминальной невралгией, страдающим шейным остеохондрозом, необходимо включать и разнообразную терапию, применяемую при остеохондрозе, ибо лишь комплексное лечение может дать у таких больных хороший эффект. Логично полагать, что своевременная диагностика и правильное лечение шейного остеохондроза может явиться методом профилактики тригеминальной невралгии и позволит в известной мере уменьшить количество больных, страдающих этим тяжелым и мучительным заболеванием. |
Шейный остеохондроз и невралгия тройничного нерва (Н. Б. Ласкова, Р. А. Майоров, г. Москва)Изучение остеохондроза шейного отдела позвоночника продолжает оставаться актуальной проблемой неврологии. Одним из клинических проявлений его считаются прозопальгии, патогенез которых представляется недостаточно выясненным. Литература, посвященная этиологической и патогенетической роли шейного остеохондроза в отношении типичной невралгии тройничного нерва, немногочисленна. Так, Л. Я. Лившиц и С. А. Капустин (1966) высказались в пользу известной роли патологии цервикального отдела позвоночника в возникновении тригеминальной невралгии. Вебер (1969) с помощью артериографии выявил при невралгии тройничного нерва различного рода нарушения в бассейне позвоночной артерии, по мнению Пихлера (1963) и Кунерта (1966), патология вертебро-базилярной области различного характера является этиологическим моментом развития невралгии тройничного нерва. Шейный же остеохондроз служит одной из причин развития как острой, так и хронической недостаточности в системе позвоночных артерий. Из 113 наблюдавшихся нами больных тригеминальной невралгией, 35 страдали шейным остеохондрозом, предшествовавшим во времени развитию невралгии у 23 из них. Возраст больных колебался от 40 до 83 лет, продолжительность заболевания – от 1 месяца до 4 лет. Остеохондроз был диагностирован 1 год – 6 лет тому назад у 23 больных, у 12 человек был выявлен нами в стационаре при обращении по поводу невралгии тройничного нерва, однако у некоторых из них анамнестически удалось установить наличие отдельных признаков шейного остеохондроза задолго до появления прозопальгии. Болевой тригеминальный синдром был односторонним и у всех больных характеризовался пароксизмами острейших болей тикообразного характера в зоне иннервации одной или двух ветвей тройничного нерва, продолжавшихся от нескольких секунд до 1 – 1,5 минут. Приступы сопровождались в той или иной степени выраженными вегетативными нарушениями в виде гиперемии кожных покровов и отека мягких тканей лица преимущественно в зоне пораженной ветви, слезотечения, анизокории, ринорреи на стороне невралгий, гиперсаливаций (реже ксеростомии). В ряде случаев имела место лишь часть перечисленных симптомов. У 25 больных во время пароксизмов отмечались вегетативные сдвиги общего порядка сердцебиения, боли в области сердца, подъемы артериального давления и т. д. У всех наблюдавшихся больных имелись триггерные (“курковые”) зоны на коже лица и (или) в полости рта неотъемлемый и наиболее достоверный признак заболевания (Н. К. Боголепов и Л. Г. Ерохина, 1969). Следует отметить, что во время обострения невралгии (31 чел.) или при первичном ее возникновении (4 чел.) у всех больных практически отсутствовали жалобы, характерные для шейного остеохондроза, очевидно за счет доминирования на данном этапе заболевания симптомов тригеминальной невралгии как более ярких и мучительных для больного. Все больные были подвергнуты многоплановому комплексному исследованию, включавшему в себя методы изучения состояния вегетативной нервной системы, некоторые биохимические методики, позволившие выявить выраженную вегетативную дисфункцию. Однако нам представляется, что наибольший интерес представляют результаты исследования гемодинамики в бассейнах позвоночных артерий с помощью реоэицефалографии. В межприступном периоде острой стадии заболевания у всех исследованных была выявлена выраженная асимметрия, при сопоставлении амплитуды реографических кривых, полученных на стороне невралгии по сравнению со “здоровой” в пределах от 11 до 75%. Реографический индекс на стороне невралгии колебался в пределах от 0,9 до 0,1, то есть отмечалось выраженное снижение кровенаполнения. Признаки изменения тонуса исследованных сосудистых бассейнов имели место в виде повышения его у 15 больных, понижения – у 10, то есть в ряде случаев снижение кровенаполнения сочеталось с понижением тонуса, что, как известно, свидетельствует о нарушениях иннервации сосудов. Заслуживает внимания тот факт, что у 32 исследованных была выявлена патология венозного кровообращения, проявлявшаяся наиболее достоверным признаком венозного застоя – венозной волны (рис. 1).
Обнаруженные нарушения в системе позвоночных артерий свидетельствовали о нарушении васкуляризации ядер и корешков тройничного нерва, которые, как установлено, К. А. Сажиной (1961), Кунертом, 1961, и другими авторами, кровоснабжаются позвоночными артериями. На так называемой здоровой стороне у 14 больных на реоэнцефалограммах отмечалось некоторое повышение тонуса сосудов без значительных изменений кровенаполнения Применение нитроглицерина не приводило к полной нормализации рисунка реографических кривых, отражающих гемодинамику в бассейнах сосудов, питающих ядра и корешки тройничного нерва на стороне невралгии, что свидетельствовало о стойком характере выявленных сосудистых нарушений. Всем больным проводилось лечение, направленное на купирование болевого синдрома и улучшение кровообращения в бассейнах позвоночных артерий (антиконвульсанты, соответствующие вегетотропные и сосудистые препараты, массаж воротниковой зоны, тракционный метод и т. д.). Проведенное повторно спустя 2 – 3 недели на фоне прекращения болей реографическое исследование свидетельствовало о тенденции к улучшению гемодинамических показателей – исчезли или значительно уменьшились признаки затруднения венозного оттока, увеличилось кровенаполнение, несколько нормализовался тонус сосудов на стороне невралгии, однако полного восстановления реографических кривых не наступало, что также подтверждало стойкий характер нарушений. Как мы склонны полагать, шейный остеохондроз играет значительную роль в этиологии и патогонезе невралгии тройничного нерва. Хроническая прогрессирующая недостаточность питания ядер данного нерва приводит (под влиянием провоцирующих моментов – инфекция, травма, интоксикация и т. д.) к развитию невралгии, возникновение которой вследствие выраженной вегетативной дисфункции, способствует усилению гемодинамических сдвигов в бассейнах позвоночных артерий, что, в свою очередь, ведет к усугублению тяжести течения невралгии. В том же случае, когда шейный остеохондроз развивается на фоне уже существующей тригеминальной невралгии, он способствует ее неуклонному прогрессированию. Таким образом, рентгенологическое изучение состояния цервикального отдела позвоночника должно стать неотъемлемым компонентом в комплексе параклинического исследования больного невралгией тройничного нерва. В число лечебных мероприятий, проводимых больным тригеминальной невралгией, страдающим шейным остеохондрозом, необходимо включать и разнообразную терапию, применяемую при остеохондрозе, ибо лишь комплексное лечение может дать у таких больных хороший эффект. Логично полагать, что своевременная диагностика и правильное лечение шейного остеохондроза может явиться методом профилактики тригеминальной невралгии и позволит в известной мере уменьшить количество больных, страдающих этим тяжелым и мучительным заболеванием. |
Травматический неврит тройничного нерва
Долгое время одной из центральных проблем неврологии являются заболевания периферической нервной системы. Причем периферический неврит травматического тройничного нерва является наиболее частым осложнением травм, хирургических вмешательств и стоматологических манипуляций на челюстях и наблюдается в 85% случаев, а неврит нижних и верхних луночковых нервов диагностируется у 15% пациентов.
Травматический неврит тройничного нерва
Неврит тройничного нерва травматического происхождения, обычно развивается в результате травмы зоны иннервации тройничного нерва, а именно по адресу:
- Переломы основания черепа
- Переломы верхней и нижней челюсти
- Операции на костях челюсти
- Операции на гайморовой пазухе
- комплексные вытяжки
- Неправильно проведенная блок-анестезия
- неправильное протезирование зубов
- Наличие инородных тел, травматических нервных стволов или нервных окончаний (пломбировочный материал, имплантаты)
Место травмы тройничного нерва, если неправильно проведена проводниковая анестезия.
После травмы лицевых костей морфологически нервный ствол при травматическом неврите тройничный нерв может находиться в следующих состояниях:
- Непрерывность нервного ствола тройничного нерва не нарушена
- Нервный ствол тройничного нерва с повреждением костных отломков
- избыточное растяжение ствола тройничного нерва
- Разрыв ствола тройничного нерва
Диагностика неврита тройничного нерва
Для установления типа поражения тройничного нерва необходима четкая диагностика уровня его поражения.Потребуется:
Клинически травматический неврит тройничного нерва проявляется в нарушении чувствительности зоны иннервации пораженных ветвей тройничного нерва, парестезии, постоянной ноющей боли разной интенсивности. При поражении нижнеальвеолярного нерва при травматическом неврите наблюдается нарушение моторики тройничного нерва.
Диагностика уровня повреждения нерва при травматическом неврите тройничного нерва, как и любого другого нерва, произведенного ENG.
При травматическом неврите тройничного нерва может наблюдаться потеря или снижение всех видов чувствительности в области иннервации тройничного нерва, а также боль при перкуссии некоторых зубов. Электровозбудимость пульпы зуба при травматическом неврите тройничного нерва снижена или отсутствует.
Иногда встречаются отдельные ветви неврита тройничного нерва: подбородочный, язычный, щечный, верхний луночковый, небный нерв.
Иннервируется чувствительной зоной тройничного нерва на коже лица.
Для неврита подбородочного нерва характерны парестезия, боль и нарушение чувствительности нижней губы и подбородка.
Для верхних луночковых невритов нервы характерны длительно стойкие. Для неврита небного нерва характерно жжение и сухость в области половины неба с пораженной стороны. Может быть отсутствие или потеря чувствительности в области иннервации небного нерва.
Лечение неврита тройничного нерва
Лечение неврита тройничного нерва подбирается индивидуально в каждом конкретном случае.Включает набор консервативных процедур:
Использование акупунктуры очень эффективно при лечении неврита тройничного нерва.
Известно, что акупунктура, применяемая при травматическом неврите тройничного нерва, направлена на:
- оказывает противовоспалительное действие
- снятие отека и отека нервного ствола
- достижение сенсибилизирующего эффекта
- Повышение общей резистентности организма
- включение приспособительных и компенсаторных реакций
- Наиболее полное восстановление утерянных импульсов проводимости по нервному стволу
Продолжительность лечения и его частота при травматическом неврите тройничного нерва определяется будущим состоянием нерва и восстановлением чувствительности кожи лица и слизистой оболочки полости рта.
Устранение парестезий и боли (невралгии) на лице и зубах при лечении неврита тройничного нерва ускоряется с помощью физиотерапии.
Если у Вас возникли вопросы по диагностике или лечению неврита тройничного нерва, Вы можете уточнить их у нашего нейрохирурга или невролога по телефону: (499) 130–08–09
.
МИН Невралгия тройничного нерва, диагностика невралгии тройничного нерва, диагностированная невралгия тройничного нерва, лечение невралгии тройничного нерва в Москве, лечение невралгии тройничного нерва, цена и стоимость лечения в клинике, блокада при невралгии тройничного нерва новокаином и алкоголем, разрушение тройничного нерва нерв, симптом болезни, симптом болезни, симптомы воспаления, симптомы, симптомы болезни, симптомы, синдром, болезнь, симптомы болезни.
Внимание! Чтобы не путать, пожалуйста, диагностирована невралгия тройничного нерва, описанная в этой статье с диагнозом «неврит тройничного нерва» и «неврит лицевого нерва».
Невралгия тройничного нерва
Невралгия тройничного нерва - хроническое заболевание позвоночника, основными симптомами которого являются приступообразные боли в области иннервации одной, двух или всех ветвей нерва. Боль при невралгии тройничного нерва часто достигает ярко выраженной степени. Часто во время приступа боли в тройничном нерве на пораженной стороне лица наблюдаются вегетативные симптомы в виде потливости, покраснения, отека, слезотечения, выделения слюны. Иногда при невралгии тройничного нерва возникает резкое сокращение лицевых мышц с клоническим ее сокращением.
Между приступами невралгии тройничного нерва боль отсутствует или умеренная. Стимуляция определенных участков при разговоре или приеме пищи соответственно анатомической направленности ветвей тройничного нерва провоцирует приступ боли, поэтому пациента опасаются вызвать раздражение этой области.
В тех случаях невралгия тройничного нерва, которая может четко идентифицировать патологический процесс, локализуется в головном мозге, полости черепа, экстракраниально в окружающих тканях или в нерве в нерве и вызывает раздражение нерва, что говорит о форме симптоматической невралгии тройничного нерва. .
Симптоматическая невралгия тройничного нерва - это проявление опухоли внутричерепной локализации, воспаление придаточных пазух носа, заболевания зубов и челюстей. Однако чаще всего встречается так называемая идиопатическая (эссециальная) форма невралгии тройничного нерва, при которой иногда можно предположить воспалительную этиологию заболевания, но зачастую этиологический фактор выявить не удается.
Лечение невралгии тройничного нерва
При симптоматической невралгии тройничного нерва следует стремиться к искоренению основного заболевания.В невыясненных случаях невралгии тройничного нерва или если есть основания полагать воспалительный характер заболевания, сначала прибегают к медикаментозному лечению и физиотерапии.
Хирургические методы лечения невралгии тройничного нерва должны прерывать проводимость нервного ствола и могут быть разделены на две группы: экстракраниальные и внутричерепные. К методам хирургического лечения экстракраниальной невралгии тройничного нерва относятся перерезка (нейротомия) или перекручивание периферических ветвей тройничного нерва и их алкоголизм.
Иннервируется чувствительной зоной тройничного нерва на коже лица.
Нейротомия тройничного нерва (перерезка периферических ветвей) - легко выполнимая операция, ведущая к прекращению боли, связанной с невралгией тройничного нерва. Однако после невротомии тройничного нерва часто наблюдается относительно быстрая регенерация нерва с восстановлением чувствительности и повторяющимися приступами боли.
Наилучшие результаты при невралгии тройничного нерва дает операция скручивания нерва, называемая невроэкзерезис, при которой возможно иссечение части периферической ветви длиной 2-4 см, однако после операции скручивания нерва (невроэкзерезис) обычно Через 6-12 месяцев после регенерации нерва боли вернулись.
Для предотвращения регенерации тройничного нерва после неврекзересов прибегают к пломбированию отверстий костных каналов, через которые проходят нервные ветви, с помощью дерева, кости, металла, тугих штифтов, мышц, воска, парафина и т. Д., но это часто не приводит к окончательному излечению, а через определенное время нередко возникают рецидивы боли.
Для доступа к ветвям первой ветви тройничного нерва проводят разрез в медиальной надорбитальной области. Чтобы обнаружить подглазничный нерв (ветвь второй ветви тройничного нерва), применяют экстраоральный доступ, делая разрез мягких тканей в медиальном отделе под нижним краем орбиты, избегая при этом повреждения ветвей лицевого нерва, иннервирующего нижнее веко и внутриротовой доступ, который рассекается до кости немного ниже складки перехода от клыка к первому коренному зубу, а после отделения распаторной слизистой оболочки вместе с надкостницей обнажается и выделяется нерв, который захватывается пинцетом Пеана, периферический конец он отсекается, и центральный медленно выходит из подглазничного канала к кости, пока он не оторвется.
Фотография пирсинга языка, вызвавшего атипичную невралгию тройничного нерва.
Сенсорные отделы тройничного нерва.
При нервекрозе подбородочного нерва (ветвь третьей ветви тройничного нерва) через ротовой разрез производят от клыка до первого моляра на 0,5–0,75 см ниже края десны, то есть немного выше подбородочного отверстия.Большинство нейрохирругов отрицательно относятся к операциям по рассечению или перекручиванию периферических ветвей при невралгии тройничного нерва и отдают предпочтение простому и зачастую высокоэффективному лечебному мероприятию в виде алкоголизма нервного ствола, которое широко распространено.
Нарушение проводимости нервного ствола с помощью стойки анестезии при невралгии тройничного нерва достигается путем химической блокады нерва инъекциями интраневральной 1-2 мл 80% спирта с новокаином. Блокада при невралгии тройничного нерва новокаиновым спиртом чаще всего проводится амбулаторно и без осложнений.
При введении иглы в нервный ствол тройничного нерва первоначально вводят 2,1 мл 2% раствора новокаина. Через несколько минут после проведения проводниковой анестезии убедившись в правильности иглы, производят алкоголизацию тройничного нерва.
Ветви тройничного нерва.
Вирус ветряной оспы повторно активируется в офтальмологическом отделе тройничного нерва.Осложнения от этого типа офтальмологического опоясывающего герпеса могут быть критическими. Вирус опоясывающего герпеса может вызвать заметный отек век или кожные раны вокруг глаз. Роговица или другие части глаза могут быть изменены. Другие осложнения включают глаукому, некроз сетчатки и слепоту, а также повышенный риск инсульта.
При невралгии второй ветви тройничного нерва данная инъекция в зависимости от расположения триггерной зоны может быть произведена через подглазничное, резцовое и большое небное скулолицевое отверстия.При невралгии третьей ветви тройничного нерва в зависимости от локализации инъекционной боли делают либо подбородочное отверстие, либо прибегают к нижнечелюстной, язычной или буккальной анестезии.
Наилучшие результаты наблюдались при блокаде алкогольной невралгии второй и третьей ветвей тройничного нерва. Нередко при отсутствии болевого синдрома невралгия тройничного нерва длится 0,5-1 год и более. По истечении этого срока боли при повторном алкоголизме тройничного нерва не проявляются. Алкоголизм при невралгии первой ветви тройничного нерва в большинстве случаев малоэффективен.
При тяжелой невралгии тройничного нерва после неудачных попыток медикаментозного лечения и физиотерапии, экстракраниальных новокаиновых и алкогольных блокад, иногда принимаемых перерезок и экзерезов периферических ветвей возникают показания к внутричерепным операциям.
Инъекции различных веществ в ганглий Гассера или во внутричерепные ветви отделов тройничного нерва, или пункция гассерова узла коагуляции через кожу, проводящую иглу через овальное отверстие при невралгии тройничного нерва, были достаточно распространены.
Введение новокаина или алкоголя непосредственно в ганглии Гассера при невралгии тройничного нерва часто дает хороший результат, но при возвращении боли вводят повторно. Однако этот метод сопряжен с риском повреждения соседних структур головного мозга, так как инъекционный алкоголь распространяется в полости черепа. Даже после удачно произведенной инъекции спирта в ганглий Гассера в его окружности может образоваться шов, при необходимости внутричерепные операции вызывают большие затруднения у нейрохирурга.
Глубокие инъекции спирта в стволы второй и третьей ветвей тройничного нерва в круглые и овальные отверстия применяли некоторые хирурги, но точное попадание в стволы требует тщательной предварительной подготовки на трупах и даже у опытных руками, потому что индивидуальные особенности скелета черепа иногда невозможны.
Для гидротермального разрушения чувствительного корешка тройничного нерва прибегают к чрескожной пункции овального отверстия (по принципу стереотаксической нейрохирургии).После иглы под рентгенологическим контролем в полость черепа до чувствительного тройничного нерва позвоночника производят его термическое разрушение путем введения горячей воды в небольшой дозе в меккелевой синус тройничной цистерны.
Чрескожная радиочастотная ризотомия у пациентов с невралгией тройничного нерва, выполняемая под легкой седацией.
Электрокоагуляция гассерова узла путем введения иглы через овальное отверстие применила еще в 1931 г. Кирхнер с помощью специально сконструированного аппарата.В 1936 г. этот автор сообщил, что при лечении этим методом 250 больных невралгией тройничного нерва рецидив боли произошел лишь в 4% случаев. Shmehel (1951) сообщил о результатах электрокоагуляции гассерова участка по Киршнеру у 118 пациентов: у половины пациентов с невралгией тройничного нерва боль исчезла после однократной электрокоагуляции, в то время как у остальных удалось добиться успеха после многократного или многократного применения метода.
Hensess (1957) рекомендует использовать электрокоагуляцию гассерова узла при невралгии тройничного нерва у пожилых пациентов: у 229 коагуляцию провели 171 больной, у 62.Отмечено выздоровление на 5%, улучшение у 15,8%, летальных исходов не было. Только 25 пациентам с невралгией тройничного нерва пришлось прибегнуть к внутричерепной хирургии.
Идея удаления гассерова узла при тяжелой невралгии тройничного нерва была осуществлена Роузом (1890 г.), который после резекции верхней челюсти проник через овальное отверстие на основании черепа и соскоблился частями Гассерова узла. Метод не получил распространения. из-за своей сложности и нерадикальности. Внутричерепной доступ к гассеровому участку для его удаления при невралгии тройничного нерва описали Hartley (1882) и Kruse (1882).После костно-пластической трепанации чешуек и височной кости, отслоения твердой мозговой оболочки от основания средней черепной ямки и подъема височной доли может быть получен обширный доступ к гассерову участку. Однако экстирпация гассерова узла, дающая удовлетворительный результат в плане избавления от боли, является трудным и опасным вмешательством, особенно с учетом тонкости стенки кавернозной пазухи, прилегающей к участку, и в настоящее время уже не применима.
На место этой операции была произведена менее травматичная, более легко выполнимая и наименее эффективная операция по пересечению чувствительного корня за гассеровым участком, которую впервые успешно выполнили Spiller и Frazier (1901).
Эта операция была предложена после того, как эксперименты на собаках показали, что после пересечения дорзального корешка волокна тройничного нерва не проявляют признаков регенерации. Суть данной операции заключается в том, что после образования небольшого трепанационного окна в височной области поднимают твердую мозговую оболочку основания черепа и достигают гассерова участка. После вскрытия меккелевой капсулы разрубают узел за чувствительной частью корешка тройничного нерва, оставляя нетронутой его двигательную часть.
Эта операция является по насоящему времени самым безопасным и надежным из всех хирургических методов лечения невралгии тройничного нерва. Фрейзер обнаружил, что три части гассерова ретрогассерального чувствительного участка в позвоночнике выходят отдельно друг от друга тремя группами волокон, соответствующими трем периферическим ветвям тройничного нерва, при этом пучки волокон более или менее параллельны и только несколько анастомозируют.
Среди различных усовершенствований височной ризотомии при невралгии тройничного нерва - сохранение основного моторного корня и частичное пересечение чувствительного корня, то есть сохранение первой ветви при отсутствии ее вовлечения в патологический процесс с целью предотвращения кератита нервов.Если после тотальной перерезки корешка тройничного нерва кератит в отдельных случаях заканчивается смертью глаза, наблюдается у 16,7%, то после частичной перерезки позвоночника наблюдается у 4,4% больных.
Пересечение чувствительных ветвей корешка тройничного нерва непосредственно в мосту задней черепной ямки было впервые успешно выполнено Dandy (1925), который подчеркнул преимущества этого подхода по сравнению с височным. При пересечении корешка тройничного нерва в мосту отключается болевая чувствительность, но в большинстве случаев сохраняется тактильная, чем устраняется неприятное ощущение онемения на стороне операции, часто наблюдаемое в височной области.
В этой операции нейрохирург Денди дал хорошие результаты. Имея в 1921 году опыт проведения 200 операций, расслоения позвоночника с затылочной невралгией, он сказал, что недавняя серия из 150 операций не привела ни к одному летальному исходу. Однако опубликованные дополнительные материалы других авторов показывают, что доступ из задней черепной ямки имеет более высокий уровень смертности (3-5%) по сравнению с временным доступом (0,8-1,9%).
Рецидивы боли после ретрогассеральной перерезки корешка тройничного нерва, по данным разных авторов, колеблются в пределах 5-18%.Довольно часто (по данным разных авторов, в 10-20% случаев) у пациентов, перенесших операцию Спиллера-Фрейзера, на тройничном нерве в анестезированной области лица появляются парестезии, иногда достигающие болезненной степени.
Учитывая, что при темпорально-экстрадуральном доступе для выполнения ретрогассеральной ризотомии возник ряд осложнений, связанных с повреждением гассерова хозяйской поверхности по большому каменистому нерву, глазодвигательному нерву, барабанной полости, средней оболочке артерии, предложен способ интрадурального доступа для ретрогассерального разреза тройничного нерва. нервный корешок, исключающий травматизм над образованием.После вскрытия твердой мозговой оболочки и подъема височной доли головного мозга выполнено вскрытие меккелевой полости и пересечение чувствительной части позвоночника. Так описанным выше способом был прооперирован 51 пациент с довольно хорошими результатами, но с двумя летальными исходами.
В литературе описаны случаи невралгии третьей ветви тройничного нерва у больных с эпидермоидами, расположенными в мосто-мозжечковом углу. Это позволило Таарнхою предположить, что хотя в нормальных условиях из-за анатомического расположения чувствительного корешка тройничного нерва компрессия быть не может, однако даже при развитии в слизистой оболочке головного мозга незначительных изменений сосудистых или воспалительных нарушений может происходить компрессия позвоночник в узком канале, образованном твердой мозговой оболочкой острого верхнего края скальной кости.
В 1952 году Таарнхой неожиданно для нейрохирургов сообщил, что боль при невралгии тройничного нерва исчезла после простой «декомпрессии» ганглия тройничного нерва, производящей широкий разрез твердой мозговой оболочки над гассеровым узлом и позвоночником. Для этого также подлежит дальнейшему расширению отверстие в тенториуме, через которое позвоночник выходит из задней ямки посередине. Из 10 оперированных этим методом пациентов с невралгией тройничного нерва у 7 пациентов не было боли, а у трех эффектов операция была неполной.
В 1954 году Taarnhoy еще раз сообщил о хороших результатах своих операций у 76 пациентов с невралгией тройничного нерва. Согласно Love and piles (1954), операция Таарнхойя была проведена в клинике Майо 100 пациентам. При этом полный успех сразу после вмешательства был достигнут в половине случаев невралгии тройничного нерва, но у 31 пациента рецидив произошел в течение 1-22 месяцев после операции.
Исторически сложилась общая тенденция смещения вмешательств по поводу невралгии тройничного нерва с периферии в центр.Начиная с резекции периферических ветвей, а затем переходя к перерезке позвоночника (непосредственно за первым гассеровым узлом, а затем у входа в мост), хирурги затем производили рассечение бульбо-спинномозгового тракта тройничного нерва. В 1931 году анатом Кунц предложил разрезать нисходящий тракт тройничного нерва в продолговатом мозге. В этом случае можно было бы ожидать от боли сохранения чувствительности лица и слизистой оболочки полости рта, а также двигательной части позвоночника.В 1936 г. Н. Н. Бурденко доказал возможность пересечения путей в продолговатом мозге человека, выполнявшего бульботомию с гиперкинезом.
Лечение невралгии тройничного нерва подбирается индивидуально в каждом конкретном случае. Включает набор консервативных процедур:
Операция трактотомия при невралгии тройничного нерва была впервые произведена Шиквистом (1937) и проводится на пересечении чувствительного тракта тройничного нерва на боковой поверхности продолговатого мозга. Возле нижнего угла 4 желудочка в непосредственной близости от нервных пучков 10 трактотом вводят на глубину 2-3,5 мм и производят разрез 2,5-4 мм.
Согласно сводной статистике, охватывающей 583 трактотомии по Шоквисту по поводу невралгии тройничного нерва, послеоперационная летальность составила 1,5%. На 124 трактотомии отмечено большое количество рецидивов (37%), что в 5 раз превышает количество рецидивов при ретрогассеральной перерезке позвоночника из височного доступа. Это обстоятельство вынуждает отказаться от трактотомии по поводу невралгии тройничного нерва с ограниченными доказательствами.
Данная операция показана в случаях невралгии, при которой ранее произведенная ретрогассеральная перерезка позвоночника оказалась неэффективной или спустя некоторое время после рецидива боли.Сэм Шоквист (1957) считал эту операцию более показанной при невралгии первого отделения у молодых людей (чтобы избежать постоянной тактильной анестезии в более позднем возрасте) и «большой» невралгии тройничного нерва в сочетании с болью, вызванной рассеянным склерозом, невралгией и противопоказана при ней. третья ветвь, так как в ее зоне иннервации анестезия не может быть гарантирована.
Использование иглоукалывания является дополнительным лечением невралгии тройничного нерва.
По данным Dalessio (1982), 25-50% пациентов с невралгией тройничного нерва не реагируют на обезболивающие. Таким пациентам с лекарственно-устойчивой невралгией тройничного нерва необходимо прибегать к хирургическому вмешательству, чтобы облегчить страдания. По словам Татли (2008). Различные хирургические методы лечения боли при невралгии тройничного нерва имеют как свои преимущества, так и ограничения. Микроваскулярная декомпрессия тройничного нерва в области его выхода в мостоможечковом углу признана на сегодняшний день наиболее долговременной и устраняет болевой синдром при невралгии тройничного нерва.
Таким образом, в настоящее время существует два основных хирургических доступа к интракраниальным отделам тройничного нерва
- Временный доступ к позвоночнику и гассеровому узлу в средней черепной ямке
- Субокципитальный доступ через заднюю черепную ямку, при котором может быть выполнено рассечение чувствительной части корня или нисходящего тракта тройничного нерва
- Микрососудистая декомпрессия тройничного нерва в области его выхода в мостоможечковом углу
Следует отметить, что по мере поступления новых эффективных лекарственных средств показания к хирургическому лечению невралгии тройничного нерва у некоторых пациентов сокращаются.В частности, мы отметили выраженный лечебный эффект при этом заболевании Тигретол, Лирика, Суксилеп.
Устранение жжения и боли (невралгии) на лице и зубах при лечении невралгии тройничного нерва ускоряется с помощью физиотерапии.
Позвоните сейчас и запишитесь на диагностику или лечение невралгии тройничного нерва по телефону: +7 (926) 988-14-23 (нейрохирург, невролог)
.
Невралгия тройничного нерва - Диагностика и лечение
Диагноз
Ваш врач диагностирует невралгию тройничного нерва на основании вашего описания боли, в том числе:
- Тип. Боль, связанная с невралгией тройничного нерва, внезапная, шоковая и непродолжительная.
- Расположение. Части вашего лица, которые страдают от боли, сообщат вашему врачу, если поражен тройничный нерв.
- Триггеры. Боль, связанная с невралгией тройничного нерва, обычно возникает из-за легкого раздражения щек, например, от еды, разговора или даже от прохладного ветра.
Ваш врач может провести множество тестов для диагностики невралгии тройничного нерва и определения основных причин вашего состояния, в том числе:
- Неврологический осмотр. Прикосновение и осмотр частей лица может помочь вашему врачу точно определить, где возникает боль и - если у вас невралгия тройничного нерва - какие ветви тройничного нерва могут быть поражены.Рефлекторные тесты также могут помочь вашему врачу определить, вызваны ли ваши симптомы сдавленным нервом или другим заболеванием.
- Магнитно-резонансная томография (МРТ). Ваш врач может назначить вам МРТ-сканирование головы, чтобы определить, является ли рассеянный склероз или опухоль причиной невралгии тройничного нерва. В некоторых случаях ваш врач может ввести краситель в кровеносный сосуд, чтобы увидеть артерии и вены и выделить кровоток (магнитно-резонансная ангиограмма).
Ваша лицевая боль может быть вызвана множеством различных состояний, поэтому важен точный диагноз.Ваш врач может назначить дополнительные тесты, чтобы исключить другие условия.
Лечение
Лечение невралгии тройничного нерва обычно начинается с приема лекарств, и некоторым людям не требуется дополнительное лечение. Однако со временем некоторые люди с этим заболеванием могут перестать реагировать на лекарства или у них могут возникнуть неприятные побочные эффекты. Для этих людей инъекции или хирургическое вмешательство предоставляют другие варианты лечения невралгии тройничного нерва.
Если ваше состояние вызвано другой причиной, например рассеянным склерозом, ваш врач лечит основное заболевание.
Лекарства
Для лечения невралгии тройничного нерва ваш врач обычно прописывает лекарства, которые уменьшают или блокируют болевые сигналы, посылаемые в ваш мозг.
-
Противосудорожные препараты. Врачи обычно назначают карбамазепин (Тегретол, Карбатрол и др.) При невралгии тройничного нерва, и было показано, что он эффективен при лечении этого состояния. Другие противосудорожные препараты, которые можно использовать для лечения невралгии тройничного нерва, включают окскарбазепин (Трилептал), ламотриджин (Ламиктал) и фенитоин (Дилантин, Фенитек).Также могут использоваться другие препараты, в том числе клоназепам (Klonopin) и габапентин (Neurontin, Gralise и др.).
Если противосудорожное средство, которое вы используете, начинает терять эффективность, ваш врач может увеличить дозу или перейти на другой тип. Побочные эффекты противосудорожных средств могут включать головокружение, спутанность сознания, сонливость и тошноту. Кроме того, карбамазепин может вызвать серьезную лекарственную реакцию у некоторых людей, в основном азиатского происхождения, поэтому перед началом приема карбамазепина может быть рекомендовано генетическое тестирование.
- Спазмолитики. Средства, расслабляющие мышцы, такие как баклофен (Габлофен, Лиорезал), можно использовать отдельно или в комбинации с карбамазепином. Побочные эффекты могут включать спутанность сознания, тошноту и сонливость.
- Инъекции ботокса. Небольшие исследования показали, что инъекции онаботулинтоксина А (ботокса) могут уменьшить боль от невралгии тройничного нерва у людей, которым лекарства больше не помогают. Тем не менее, необходимо провести дополнительные исследования, прежде чем это лечение будет широко использоваться для этого состояния.
Хирургия
Хирургические варианты невралгии тройничного нерва включают:
-
Микроваскулярная декомпрессия. Эта процедура включает перемещение или удаление кровеносных сосудов, которые контактируют с корешком тройничного нерва, чтобы предотвратить нарушение работы нерва. Во время микроваскулярной декомпрессии врач делает разрез за ухом на стороне боли. Затем через небольшое отверстие в черепе ваш хирург отодвигает все артерии, которые контактируют с тройничным нервом, от нерва и помещает мягкую подушку между нервом и артериями.
Если вена сдавливает нерв, ваш хирург может удалить его. Врачи могут также разрезать часть тройничного нерва (неврэктомия) во время этой процедуры, если артерии не давят на нерв.
Микроваскулярная декомпрессия может успешно устранить или уменьшить боль в большинстве случаев, но у некоторых людей боль может повторяться. Микроваскулярная декомпрессия сопряжена с некоторыми рисками, включая снижение слуха, слабость лица, онемение лица, инсульт или другие осложнения. У большинства людей, перенесших эту процедуру, онемение лица после нее не наблюдается.
-
Стереотаксическая радиохирургия мозга (Гамма-нож). Во время этой процедуры хирург направляет сфокусированную дозу излучения на корень тройничного нерва. В этой процедуре используется облучение для повреждения тройничного нерва и уменьшения или устранения боли. Облегчение наступает постепенно и может занять до месяца.
Стереотаксическая радиохирургия головного мозга успешно устраняет боль у большинства людей. Если боль возобновится, процедуру можно повторить.Онемение лица может быть побочным эффектом.
Для лечения невралгии тройничного нерва можно использовать другие процедуры, например ризотомию. При ризотомии ваш хирург разрушает нервные волокна, чтобы уменьшить боль, и это вызывает некоторое онемение лица. Типы ризотомии включают:
-
Глицерин для инъекций. Во время этой процедуры ваш врач вводит иглу через ваше лицо в отверстие в основании черепа. Ваш врач вводит иглу в тройничную цистерну, небольшой мешочек спинномозговой жидкости, который окружает ганглий тройничного нерва, где тройничный нерв делится на три ветви, и часть его корня.Затем врач введет небольшое количество стерильного глицерина, который повреждает тройничный нерв и блокирует болевые сигналы.
Эта процедура часто снимает боль. Однако у некоторых людей боль рецидивирует позже, и многие испытывают онемение или покалывание лица.
-
Баллонное сжатие. При сжатии баллоном врач вводит полую иглу в лицо и направляет ее к части тройничного нерва, проходящей через основание черепа.Затем ваш врач продевает тонкую гибкую трубку (катетер) с баллоном на конце через иглу. Ваш врач надувает баллон с давлением, достаточным для повреждения тройничного нерва и блокирования сигналов боли.
Сжатие воздушным шаром успешно снимает боль у большинства людей, по крайней мере, на время. Большинство людей, проходящих эту процедуру, испытывают, по крайней мере, временное онемение лица.
-
Радиочастотное термическое поражение. Эта процедура выборочно разрушает нервные волокна, вызывающие боль.Пока вы находитесь под седативным действием, ваш хирург вводит полую иглу через ваше лицо и направляет ее к части тройничного нерва, которая проходит через отверстие в основании черепа.
После установки иглы хирург ненадолго разбудит вас от седации. Ваш хирург вводит электрод через иглу и пропускает через кончик электрода слабый электрический ток. Вас попросят указать, когда и где вы чувствуете покалывание.
Когда ваш нейрохирург обнаруживает часть нерва, вызывающую вашу боль, вы возвращаетесь к седации.Затем электрод нагревают до тех пор, пока он не повредит нервные волокна, создав область травмы (поражения). Если боль не исчезнет, врач может создать дополнительные поражения.
Радиочастотное термическое поражение обычно приводит к временному онемению лица после процедуры. Боль может вернуться через три-четыре года.
Дополнительная информация
Показать дополнительную информациюАльтернативная медицина
Альтернативные методы лечения невралгии тройничного нерва, как правило, не так хорошо изучены, как лекарства или хирургические процедуры, поэтому часто мало доказательств в поддержку их использования.
Однако некоторые люди достигли улучшения с помощью таких методов лечения, как иглоукалывание, биологическая обратная связь, хиропрактика, а также витаминная или диетическая терапия. Обязательно проконсультируйтесь с врачом, прежде чем пробовать альтернативное лечение, потому что оно может взаимодействовать с другими методами лечения.
Помощь и поддержка
Жизнь с невралгией тройничного нерва может быть трудной. Расстройство может повлиять на ваше взаимодействие с друзьями и семьей, вашу производительность на работе и общее качество вашей жизни.
Вы можете найти поддержку и понимание в группе поддержки. Члены группы часто знают о последних методах лечения и обычно делятся своим опытом. Если вам интересно, ваш врач может порекомендовать группу в вашем районе.
Подготовка к приему
Запишитесь на прием к лечащему врачу, если у вас есть симптомы, общие для невралгии тройничного нерва. После первичного приема вы можете обратиться к врачу, имеющему опыт диагностики и лечения заболеваний головного мозга и нервной системы (неврологу).
Что вы можете сделать для подготовки
- Запишите все симптомы, которые у вас были, и как долго.
- Отметьте все триггеры , которые вызывают у вас приступы лицевой боли.
- Составьте список вашей ключевой медицинской информации, , включая любые другие состояния, от которых вы лечитесь, и названия любых лекарств, витаминов или добавок, которые вы принимаете.
- Возьмите с собой члена семьи или друга, , если возможно.Кто-то из ваших сопровождающих может вспомнить то, что вы пропустили или забыли.
- Запишите вопросы заранее , чтобы задать их врачу на приеме. Если вы заранее составите список вопросов, это поможет вам максимально эффективно проводить время с врачом.
При возможной невралгии тройничного нерва вам следует задать врачу следующие основные вопросы:
- Какая самая вероятная причина моей боли?
- Нужны ли мне диагностические тесты?
- Какой подход к лечению вы рекомендуете?
- Если вы рекомендуете лекарства, каковы возможные побочные эффекты?
- Потребуется ли мне лечение до конца моей жизни?
- Как вы думаете, насколько улучшатся мои симптомы после лечения?
- Можно ли сделать операцию?
В дополнение к вопросам, которые вы приготовились задать своему врачу, не стесняйтесь задавать вопросы во время приема в любое время, когда вы чего-то не понимаете.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов. Если вы будете готовы ответить на них, у вас будет больше времени, чтобы обсудить вопросы, которые вы хотите обсудить дальше. Ваш врач может спросить:
- Каковы ваши симптомы и где они находятся?
- Когда у вас впервые появились эти симптомы?
- Ваши симптомы со временем ухудшились?
- Как часто вы испытываете приступы лицевой боли и замечали ли вы, что что-то вызывает лицевую боль?
- Как долго обычно длится приступ лицевой боли?
- Насколько эти симптомы влияют на качество вашей жизни?
- Переносили ли вы когда-нибудь стоматологическую операцию или операцию на лице или рядом с ним, например операцию на пазухах?
- Были ли у вас какие-либо травмы лица, например, травма или несчастный случай, повлиявшие на ваше лицо?
- Пробовали ли вы до сих пор какое-либо лечение лицевой боли? Что-нибудь помогло?
- Какие побочные эффекты вы испытали в результате лечения?
МИН Остеохондроз, симптомы остеохондроза, диагностика остеохондроза, лечение симптомов остеохондроза позвоночника, диагностика остеохондроза, лечение остеохондроза, боли в шее при остеохондрозе, боли в спине при остеохондрозе, боли при остеохондрозе межпозвонкового межпозвоночного диска протрузия а, межпозвоночный диск, клиника
Общая характеристика остеохондроза
Остеохондроз - дегенеративно-дистрофическое заболевание позвоночника.При остеохондрозе поражаются межпозвонковые диски. Межпозвонковые диски при остеохондрозе деформируются, уменьшаются в высоту, отслаиваются.
Остеохондроз сам по себе не является заболеванием, он возникает из-за возрастных изменений соединительной ткани. Известно, что у людей в возрасте 40 лет и старше в большинстве случаев на рентгенограммах позвоночника выявляются признаки остеоартроза. Значит ли это, что они больны? Если следовать современному определению болезни, то, конечно, нет. Заболевание проявляется только симптоматическим остеохондрозом.Если остеохондроз обнаружен случайно при специальном обследовании, его нельзя отнести к заболеванию.
Анатомия позвонков и межпозвонкового диска (пульпозного ядра и фиброзного кольца).
Остеохондроз позвоночника - это чаще всего патологический процесс, который может быть заболеванием с соответствующими клиническими проявлениями. Современные методы исследования, в первую очередь компьютерная томография (КТ позвоночника) и магнитно-резонансная томография (МРТ позвоночника), в большинстве случаев способны выявить некоторые изменения (патологические процессы) у здорового человека.
Остеохондроз - дистрофический болезненный процесс, начинающийся с межпозвонкового диска с последующим поражением других отделов позвоночника, особенно шейного и поясничного, в некоторых случаях клинически проявляющийся различными неврологическими расстройствами. Шея и поясница страдают из-за своей регулярной и высокой подвижности, тогда как грудной отдел позвоночника у нас прочно закреплены ребрами.
В то же время следует отметить, что в 60–75% случаев остеохондроз поясничного диска даже протекает клинически без боли и других симптомов.Также нет строгой зависимости между степенью дегенерации межпозвонкового диска и тяжестью неврологических нарушений. Причем у пациентов пожилого и старческого возраста, у которых заболеваемость и распространенность остеохондроза достигает максимальной степени, радикулит возникает в 1,5-2 раза реже, чем у людей среднего возраста.
Различные аспекты остеохондроза и его неврологических проявлений у взрослых описаны в десятках монографий, справочников, руководств и бесчисленных статей в журналах.Клиническим проявлениям остеохондроза поясничного отдела у детей и подростков посвящено всего несколько книг, но в целом эта проблема в детском и подростковом возрасте во многом остается неизученной. Так что не нужно подробно останавливаться на причинах и механизмах развития остеохондроза. Это хорошо известные неврологи и ортопеды, хотя многое остается неизученным, но некоторые аспекты вызывают споры.
Компрессия нерва выпавшим межпозвонковым диском с появлением боли в ноге при остеохондрозе позвоночника.
Остеохондроз - многофакторное заболевание, имеющее как наследственные, так и врожденные особенности, а также ряд приобретенных факторов: статодинамические, аутоиммунные, метаболические и т. Д. При таком разнообразии этиологии и патогенеза остеоартроз важен для первичной медицинской помощи (в первую очередь фактор), который запускает сложную цепочку различных изменений, ведущих к развитию остеохондроза.
На основании клинических, патологических и экспериментальных исследований было выдвинуто положение о том, что исходным, пусковым механизмом остеохондроза является сосудистый (ишемический) фактор.Это подтверждают следующие патоморфологические данные, полученные при исследовании кровоснабжения позвоночника. Устанавливает четкий параллелизм между уменьшением общей площади эстуариев поясничной и средней крестцовой артерии и эффектами роста остеохондроза во всем поясничном отделе позвоночника.
Определяется как высокая частота аномалий развития сосудов области, снабжающей поясничные сегменты: неправильная разрядка, множественные изгибы, сужение, что приводит к недостаточному кровоснабжению поясничных позвонков, дисбалансу между синтезом и разрушением важнейших функциональных компонентов межпозвонковых диск.
В патогенезе неврологических проявлений остеохондроза поясничного отдела позвоночника важную роль играет и нарушение венозного оттока при частичном или полном блоке на уровне вздутия эпидуральных вен или грыжи межпозвоночного диска. Выявление венозных нарушений основано, прежде всего, на результатах специфических параклинических исследований - реокаудоспондилографии, реовазографии, радикулографии, веноспондилографии. Эти данные требуют разработки новых методов дифференциальной терапии, влияющих на региональную венозную гемодинамику, исключения широко используются в тепловых процедурах.
Разнообразие этиологических факторов остеохондроза и его неврологических проявлений в патогенезе заболевания. Ведущую роль играют аутоиммунные нарушения. Они возникают после появления в межпозвонковых дисках биохимических изменений, вызванных дисбалансом между процессами биосинтеза и разрушением важнейших функциональных компонентов соединительной ткани.
Аутоиммунная концепция патогенеза остеохондроза и его клинических последствий была разработана в будущем.Выявлено, что неврологические проявления поясничного остеохондроза нарушают функцию Т- и В-систем иммунитета, что приводит к усилению выработки антител к различным структурам межпозвонковых дисков в результате дефицита Т-супрессорных клеток. Эти и другие данные позволили объяснить многие механизмы развития остеохондроза, в том числе стадии морфологических изменений межпозвонковых дисков, чередование ремиссий и рецидивов, а также реактивные изменения нервных корешков и окружающих тканей.
При оценке роли аутоиммунных заболеваний в остеохондрозе позвоночника следует также иметь в виду, что они являются универсальной реакцией на повреждение любого органа и любой ткани.
Сколиоз с защитным спазмом мышц поясницы на фоне остеохондроза с грыжей или протрузией межпозвонкового диска.
Неврологические синдромы остеохондроза позвоночника
Неврологические синдромы остеохондроза позвоночника клинически подразделяются на:
Стадия и степень остеохондроза
Выделите только стадии остеохондроза:
- Остеохондроз начальная стадия
- стадия разрыва фиброзного кольца межпозвонкового диска
- Стадия исхода и остаточных явлений остеохондроза
Выраженность остеохондроза на рентгенограмме:
- выпрямление поясничного лордоза, небольшое уплощение межпозвонкового диска, небольшие экзостозы, разрастание крючковидных отростков
- Незначительное сужение межпозвонкового отверстия и позвоночного канала, уменьшение высоты диска, нестабильность позвоночника
- Значительное сужение межпозвонкового отверстия и позвоночного канала
При остеохондрозе позвоночника
При остеохондрозе позвоночника:
- Рецидивирующее течение остеохондроза
- Хронически рецидивирующее течение остеохондроза
- Хронический остеохондроз позвоночника
По типу течения остеохондроза:
- регредиентный вид течения остеохондроза
- непрогредиентное течение остеохондроза
- как прогрессирующее течение остеохондроза
Период течения остеохондроза:
- Дебют остеохондроза
- Обострение остеохондроза
- ремиссия (полная, неполная) остеохондроза
- Период относительной стабильности, остаточный период остеохондроза
Остеохондроз у детей и подростков
Долгое время существовало мнение, что остеохондроз развивается только в зрелом и пожилом возрасте.Даже в специальных руководствах по нервным болезням возможность поражения нервной системы позвоночником в детстве и подростковом возрасте не упоминается или обсуждается очень кратко.
Первое упоминание о возможности возникновения грыжи поясничного межпозвонкового диска у подростков принадлежит F. Jelsma (1944), который среди 150 прооперированных больных, но по этому поводу, был молодым человеком 17 лет. В 1946 г. H. Wahren дал подробное описание клиники потери люмбосакрального драйва у девочки 12 лет.Подобные результаты цитировались в дальнейшем и другими авторами. В 1954 г. Уэбб, Х.Дж. Свен, Р.Л.Дж. Кеннеди сообщил о результатах хирургического лечения, а также об утрате поясничных межпозвонковых дисков у 3 детей и 57 подростков. В 1946-1981 гг. в литературе описан 71 случай такой операции у пациентов в возрасте от 15 лет, общее количество операций у детей и подростков до 1974 г. до 158 (SE Borgesen, PS Vang, 1974).
Причины развития остеохондроза в детском и подростковом возрасте имеют разные точки зрения.Это в какой-то мере может выступать в качестве особенности привода кровоснабжения. Известно, что межпозвонковый диск питается за счет диффузии, поскольку все сосуды после 4 лет жизни претерпевают обратное развитие. Однако такая реконструкция возрастной ткани не обязательно означает патологию. Важное значение придается повышенной мышечной нагрузке, переутомлению (микро- и макротравматизация), особенно во время спортивных мероприятий. Однако маловероятно, что только травма может привести к потере ранее здорового диска. Об исследованиях JA Key (1950), S.Э. Боргессен, П.С. Vang (1974), D. Jaster (1974) частота травм в анамнезе у детей и подростков не отличается от таковой у взрослых. В этом случае происходит первичная дегенерация диска, а травма только ускоряет его потерю. Также указывается на роль врожденной неполноценности тканей межпозвонкового диска (P. Rottgen, 1951).
По данным I.E. O'Connell (1960) быстрый рост скелета в детстве и подростковом возрасте - это нагрузка, которая способствует дегенерации межпозвоночных дисков.Вторым этиологическим фактором автор считает недостаточность мышцы, которая встречалась у 10% больных. Это проявлялось в том, что некоторые пациенты с остеохондрозом позвоночника были очень высокого роста или, наоборот, имели жировое телосложение, мускулатура в некоторых случаях была ослаблена после длительного постельного режима по различным заболеваниям.
По мере изучения остеохондроза и связанных с ним неврологических расстройств все большее значение приобретают наследственные факторы. Ходосы и Окуева (1980) провели генеалогическое исследование 68 детей и подростков в возрасте от 8 до 18 лет с различными клиническими проявлениями остеохондроза.При этом 69,1% пробандов имели семейные случаи заболевания: аналогичными заболеваниями страдали родители, бабушки и дедушки, дяди, тети. СГ у взрослых по Г.К. Недзведя (1980), произошла в 53,3%, что значительно ниже, чем в детском и подростковом возрасте. Было показано, что при болезни обоих родителей пояснично-крестцовая боль у пробанда возникла в более молодом возрасте.
Также выявлены различные диспластические особенности у 75% пациентов детского и юношеского возраста с рефлекторными и корешковыми синдромами поражения позвонков пояснично-крестцовой локализации, что значительно выше, чем у взрослых (49%).Эти аномалии проявляются в виде светло-дисморфий лица (28%), аномалии в строении рук и ног (47%), пороки развития опорно-двигательного аппарата (8,8%), асимметричная структура тела (63 %), кожные и сосудистые аномалии (23 5%). Кроме того, 40,9% больных, по данным Дайны В.Ф. Кузнецовой и СР. Окунева (1979.1985), аномалии пояснично-крестцового отдела позвоночника:
- Расщепление дуги позвонка (19,7%)
- люмбосакральных переходных позвонков (14.6%)
- Нарушение тропизма суставных отростков (5,7%)
- спондилолистез (0,8%)
В большинстве случаев (60%) встречалось сочетание двух и более различных диспластических признаков, что значительно выше, чем у взрослых (10%).
При исследовании родственников пробандов также довольно часто встречаются аномалии: деформация простых родинок, расширение подкожных вен, аномальное строение тела, дисморфия лица, также прослеживается наличие племени костных аномалий пояснично-крестцового отдела позвоночника.Следует отметить, что роль последних в возникновении остеохондроза поясничного отдела позвоночника и его клинических проявлениях окончательно не установлена.
Бытует мнение, что врожденные изменения под влиянием экзогенных факторов вызывают статическое электричество в нижнем отделе позвоночника и тем самым способствуют развитию дегенеративного процесса в дисках. По данным Л.А. Бородиной (1970), остеохондроз развивается по соседству с аномалией диска. Приведенные выше данные указывают на роль генетической предрасположенности c неврологическими проявлениями поясничного остеохондроза.Он может передаваться как по аутосомно-доминантному, так и по аутосомно-рецессивному типу.
Наличие семейных случаев заболевания позвоночника пояснично-крестцовой периферической нервной системы, высокая частота диспластических особенностей у пробандов и их родственников (особенно со стороны пояснично-крестцового отдела позвоночника), по-видимому, определяет возможность развития остеоартроза пояснично-крестцового отдела позвоночника и его родственников. клинические последствия в детстве.
Диагностика симптомов остеохондроза
Диагностика симптомов остеохондроза начинается с неврологического и ортопедического осмотра врачом.При этом обследовании оценивается неврологический статус пациента, а также выявляются возможные отклонения в биомеханике позвоночника с обязательной оценкой мышц спины и ягодичной области. Уже на этом этапе можно диагностировать обследование пациентов с остеохондрозом позвоночника и болями в спине и пояснице и выбрать лечение.
По результатам неврологического и ортопедического обследования пациенту с болевыми симптомами на фоне остеохондроза могут быть назначены дополнительно следующие диагностические процедуры:
Магнитно-резонансная томография (МРТ) пояснично-крестцового отдела позвоночника при остеохондрозе, вид сбоку.
Лечение остеохондроза, грыжи и протрузии диска
В зависимости от выраженности симптомов и причин возникновения боли в спине и поясничного остеохондроза на фоне пациента возможно следующее терапевтическое действие:
При лечении болей в поясничном отделе позвоночника (спина и поясница) на фоне остеохондроза устранение отека, воспаления, боли, восстановление объема движений в суставах и мышцах поясницы требует применения физиотерапевтических процедур.
В межпозвонковых суставах поясничного, грудного или шейного отдела позвоночника (фасеточные суставы) также могут производиться лечебные блокады. Блокады местными анестетиками и гормональными препаратами предназначены для более быстрого снятия боли и воспаления и получения раннего положительного клинического эффекта.
Как правило, для лечебной блокады достаточно низких доз анестетика (новокаин, лидокаин) и кортизона вводят в просвет пораженного сустава.
Применение акупунктуры очень эффективно при лечении болей в спине и пояснице на фоне остеохондроза.
В сочетании с правильно подобранным режимом физиотерапии, терапевтическая блокада из них может дать хороший и длительный эффект при болях в пояснице и крестце при остеохондрозе пациентов.
При лечении корешковых болей в ноге и ягодице на фоне остеохондроза устранение боли, покалывания и восстановление чувствительности в ноге при неврите сдавления седалищного нерва в случае необходимости применения физиотерапевтических процедур.
При корешковой боли в голени и ягодице на фоне остеохондроза устранение боли, покалывания и восстановление чувствительности в голени при неврите сдавления седалищного нерва в случае необходимости применения физиотерапевтических процедур.
Вариант полужесткого пояснично-крестцового корсета (пояснично-крестцовый корсет) помогает при болях в спине и остеохондрозе поясничного отдела позвоночника на фоне грыжи межпозвонкового диска или протрузии межпозвонкового диска.
В таком корсете (поясничном бандаже) пациенты с остеохондрозом позвоночника могут самостоятельно передвигаться в помещении и на улице и даже сидеть в машине и на рабочем месте. Необходимость ношения корсета у больного остеохондрозом отпадает, как только появляются боли в спине.
Но нужно помнить, что в период острой боли в спине и остеохондроза поясничного отдела позвоночника на фоне позвоночника следует избегать нагрузок и соблюдать тишину.Это временное ограничение, но оно значительно сокращает время восстановления и на фоне лечения не развивает заболевание позвоночника.
Вариант полужесткого пояснично-крестцового корсета (поясничный корсет) помогает при болях в спине и пояснице на фоне остеохондроза.
Существует несколько видов полужестких пояснично-крестцовых корсетов (пояснично-спинной корсет).Все они подбираются индивидуально по размеру и могут использоваться повторно в случае рецидива болей в спине и пояснице на фоне остеохондроза, а также для предотвращения возможного обострения болевого симптома.
Вопросы о диагностике или лечении боли в спине при остеохондрозе вы можете уточнить у нашего нейрохирурга или невролога по телефону: (499) 130–08–09
См. Также:
- Анкилозирующий спондилит (болезнь Бехтерева)
- Боли в спине при беременности
- Кокцидиния (боль в копчике)
- Компрессионный перелом позвоночника
- Дегенеративная и наследственная миелопатия
- Эпидурит и абсцесс позвоночника
- Боль в пояснице, боль в ноге, болезни Шермана Мау
- Люмбаго, радикулит и люмбалгия
- Болезнь поясничного диска (грыжа межпозвоночного диска, выпуклость диска)
- Менинговаскулярный сифилис или сифилитическая миелопатия (tabes dorsalis)
- Шейно-краниальный синдром и хлыстовая травма шеи
- Боль в шее, плече
- Некомпрессивная онкологическая миелопатия
- Остеохондроз и его симптомы
- Остеохондроз грудного отдела позвоночника, межреберная невралгия
- Остеопороз (тела позвонка)
- Правила ухода за инвалидами с параличом мышц рук и ног (параплегия, квадриплегия)
- Остеоартроз крестцово-подвздошного сустава
- Боль в крестцово-подвздошном суставе (синдром дисфункции крестцово-подвздошного сустава)
- Боль в крестце
- Сколиоз позвоночника, сутулость
- Сирингомиелия, сирингобульбия
- Врожденные дефекты спинного мозга и позвоночника (синдром Клиппеля – Фейля, шейное ребро, расщелина позвоночника, менингоцеле, менингомилоцеле, диастематомиелия, сакрализация, люмбаризация, спондилолистез)
- Компрессия спинного мозга
- Болезни спинного мозга
- Гемангиомы спинного мозга и эпидурального пространства спинного мозга
- Инфаркт спинного мозга (ишемический инсульт)
- Стеноз позвоночного канала, остеофиты поясницы и шейки матки
- Спондилит (остеомиелитический, туберкулезный и др.))
- Спондилоартроз (остеоартроз межпозвонковых суставов)
- Спондилолистез (смещение и нестабильность позвоночника)
- Спондилез
- Гемангиома позвонка (позвоночная ангиома)
- Подвывих и вывих позвонков
.
Функция и анатомия, Диаграмма, тесты, причины боли
Тройничный нерв также может быть источником сильной боли для некоторых людей. Это часть хронического состояния, называемого невралгией тройничного нерва. Это случается, когда тройничный нерв находится под давлением или раздражен. Это может произойти, когда вена или артерия давят на нерв. Невралгия тройничного нерва чаще встречается у людей старше 50 лет.
Раздражение тройничного нерва может вызывать несколько факторов, в том числе:
Боль, связанная с невралгией тройничного нерва, может быть очень болезненной.Люди часто описывают это как стреляющую или колющую боль, которая длится от нескольких секунд до нескольких часов.
Боль также может быть ноющей или жгучей. Как правило, со временем это происходит чаще. Многие вещи могут вызвать боль, в том числе прикосновение к лицу, бритье, еда, зевота или разговор. Это может повлиять на одну или обе стороны лица.
Невралгия тройничного нерва обычно лечится с помощью лекарств, используемых при других состояниях, включая противосудорожные средства, антидепрессанты и миорелаксанты.Но некоторые люди со временем перестают реагировать на лекарства.
Иногда требуется операция, чтобы удалить то, что раздражает тройничный нерв. В других случаях может помочь введение в нерв обезболивающего.
Техники внимательности и расслабления, такие как медитация или йога, также могут помочь расслабить близлежащие мышцы и облегчить боль.
.Невралгия тройничного нерва: симптомы, причины и лечение
Невралгия тройничного нерва - это нервное заболевание лица. Это вызывает резкую, жгучую лицевую боль, особенно в нижней части лица и челюсти, а также вокруг носа, ушей, глаз или губ.
Также известное как tic douloureaux, это считается одним из самых болезненных состояний человека.
Невралгия - это сильная боль по ходу нерва, вызванная раздражением или повреждением нерва. Невралгия тройничного нерва поражает тройничный нерв, один из самых обширных нервов в голове.
В Соединенных Штатах (США) около 14 000 человек ежегодно заболевают этим заболеванием, и в настоящее время 14 000 человек живут с этим заболеванием. Считается, что от него страдают около миллиона человек во всем мире.
Краткие сведения о невралгии тройничного нерва
- Невралгия тройничного нерва - чрезвычайно болезненное состояние, которое поражает лицевой или тройничный нерв.
- От него страдают около 14 000 человек в Соединенных Штатах (США).
- Боль обычно бывает сильной и возникает на одной стороне лица.
- Невралгия тройничного нерва часто возникает из-за давления кровеносных сосудов на корень тройничного нерва.
- Лечится противосудорожными препаратами или проводится ряд операций.
Невралгия тройничного нерва - это тип не ноцицептивной боли.
Боль может быть ноцицептивной и не ноцицептивной.
- Ноцицептивная боль возникает, когда внешний раздражитель запускает определенные болевые рецепторы в нервной системе, например, боль, вызванная ожогом.
- Не ноцицептивная боль возникает в результате повреждения или раздражения нервов или неисправности нервной системы. Сами нервы посылают в мозг сообщения о боли.
Невралгия - это тип не ноцицептивной боли, а невралгия тройничного нерва - не ноцицептивная боль, вызванная тройничным или 5-м черепным нервом на лице.
Люди с невралгией описывают это как кратковременную, но сильную жгучую или колющую боль. Может возникнуть ощущение, будто боль пронзает пораженный нерв.Хотя боль непродолжительная, невралгия тройничного нерва - хроническое заболевание, которое со временем ухудшается.
Приступы боли могут длиться несколько минут, обычно на одной стороне лица.
Невралгия тройничного нерва встречается у женщин в два раза чаще, чем у мужчин, и более вероятна в возрасте после 50 лет.
Могут возникать один или несколько из следующих симптомов:
- прерывистые приступы легкой боли продолжительностью от нескольких секунд до нескольких минут
- сильные приступы жгучей, стреляющей, колющей боли, напоминающие электрошок
- внезапные приступы боли вызванные раздражителями, которые обычно не являются болезненными, такими как прикосновение к лицу, жевание, речь или чистка зубов
- спазмы боли, которые длятся от пары секунд до пары минут
- эпизодов кластерных атак, которые могут длятся намного дольше, но между ними может не быть боли
- боль везде, где может достигать тройничный нерв и его ветви, включая лоб, глаза, губы, десны, зубы, челюсть и щеку
- боль в одной стороне лицо или, реже, обе стороны
- боль, которая сосредоточена в одном месте или распространяется более широко
- приступы боли, которые возникают более регулярно и интенсивно с течением времени
- пощипывание нг или онемение лица до развития боли
В тяжелых случаях приступы боли могут происходить сотни раз в день.У некоторых пациентов между приступами симптомы могут отсутствовать в течение месяцев или лет.
У некоторых пациентов есть особые точки на лице, которые вызывают боль при прикосновении.
Область боли
Область боли будет основана на трех ветвях тройничного нерва:
- Офтальмологический : влияет на лоб, нос и глаза
- Maxillary : влияет на нижнее веко, сбоку носа, щеки, десен, губы и верхних зубов
- Нижняя челюсть : поражает челюсть, нижние зубы, десну и нижнюю губу
Невралгия тройничного нерва иногда поражает более одной ветви одновременно.
Атипичная невралгия тройничного нерва
Атипичная невралгия тройничного нерва является разновидностью типичной невралгии тройничного нерва. Боль может быть описана как жгучая, ноющая или схваткообразная, а не как острая или колющая.
Это может произойти на одной стороне лица, часто в области тройничного нерва, и может распространяться на верхнюю часть шеи или заднюю часть волосистой части головы. Боль может колебаться по интенсивности от легкой до давящей или жжения.
Атипичное проявление невралгии тройничного нерва диагностировать сложнее.
Основная причина невралгии тройничного нерва - давление кровеносных сосудов на корешок тройничного нерва.
Это заставляет нерв передавать болевые сигналы, которые воспринимаются как колющие боли. Давление на этот нерв также может быть вызвано опухолью или рассеянным склерозом (РС).
Другие причины могут включать:
- Рассеянный склероз: Это происходит из-за демиелинизации нерва. Невралгия тройничного нерва обычно возникает на поздних стадиях рассеянного склероза.
- Опухоль давит на тройничный нерв: это редкая причина.
- Физическое повреждение нерва: это может быть результатом травмы, стоматологической или хирургической процедуры или инфекции.
- Семейный анамнез: Образование кровеносных сосудов передается по наследству.
Иногда причина остается неизвестной.
Если симптомы человека указывают на невралгию тройничного нерва, врач осмотрит его лицо, чтобы определить пораженные участки.
Магнитно-резонансная томография (МРТ) может помочь устранить другие состояния с похожими симптомами, такие как кариес, опухоль или синусит.Однако МРТ вряд ли покажет точную причину раздражения нервов.
Основное лечение невралгии тройничного нерва включает прописанные лекарства и хирургическое вмешательство.
Лекарства
Существуют лекарства для лечения невралгии тройничного нерва, но со временем они могут стать менее эффективными.
Также существует риск нежелательных побочных эффектов. В этих случаях лучшим вариантом может быть операция.
Противосудорожные средства
Обезболивающие, такие как парацетамол, не снимают боль при невралгии тройничного нерва.Поэтому врачи прописывают противосудорожные препараты. Обычно они используются для предотвращения судорог, но они также могут уменьшить или заблокировать болевые сигналы, посылаемые в мозг. Они делают это, успокаивая нервные импульсы.
Наиболее распространенными противосудорожными средствами при невралгии тройничного нерва являются:
- карбамазепин (Тегретол, Карбатрол, Эпитол)
- фенитоин (Дилантин)
- габапентин (Нейронтин)
- топирамат (Топамакс-кислота) ак валид15 (Депамакс) ак валент15
- ламотриджин (ламиктал)
Иногда противосудорожное средство со временем теряет свою эффективность.В этом случае врач может увеличить дозировку или перейти на другой противосудорожный препарат.
Побочные эффекты противосудорожных средств включают:
Убедитесь, что у вас нет аллергии на эти лекарства, и проконсультируйтесь со своим врачом о любых аллергиях.
Антиспастические средства
Баклофен - это средство, расслабляющее мышцы. Его можно назначать отдельно или в сочетании с противосудорожными средствами. Побочные эффекты включают тошноту, сонливость и спутанность сознания.
Спирт для инъекций
Он обезболивает пораженные участки лица и обеспечивает временное облегчение боли.Врач вводит спирт в болезненную часть лица. Пациенту могут потребоваться дальнейшие инъекции или более постоянный раствор позже.
Хирургия
Операция по поводу невралгии тройничного нерва направлена на:
- остановить давление вены или артерии на тройничный нерв
- повредить тройничный нерв, чтобы прекратить неконтролируемые болевые сигналы
Повреждение нерва может привести к временному или постоянное онемение лица. Операция может принести облегчение, но симптомы могут вернуться спустя месяцы или годы.
Существует несколько вариантов хирургического лечения невралгии тройничного нерва.
Микроваскулярная декомпрессия
Микроваскулярная декомпрессия (МВД) включает перемещение или удаление кровеносного сосуда, давящего на корень тройничного нерва.
Хирург делает небольшой разрез за ухом на стороне головы рядом с местом боли. В черепе делается небольшое отверстие, и мозг приподнимается, обнажая тройничный нерв. Между нервом и соприкасающимися артериями помещается прокладка, эффективно перенаправляя их от нерва.
Если кровеносные сосуды не давят на нерв, нерв может быть перерезан.
МВД может быть эффективным для устранения или уменьшения боли, но иногда боль возвращается. Также существует небольшой риск потери слуха, слабости лица, онемения лица и двоения в глазах.
Процедура сопряжена с очень небольшим риском инсульта и летального исхода.
Чрескожная глицериновая ризотомия
Чрескожная глицериновая ризотомия (ЧГР) также известна как инъекция глицерина.Иглу вводят через лицо в отверстие в основании черепа. Методы визуализации направляют иглу к месту соединения трех ветвей тройничного нерва.
Вводится небольшое количество стерильного глицерина. В течение нескольких часов тройничный нерв повреждается, и болевые сигналы блокируются.
Большинство людей испытывают значительное облегчение боли с помощью ГРР, но позже боль может повториться. Многие пациенты испытывают покалывание или онемение лица.
Чрескожное сжатие тройничного нерва баллоном
Баллон направляется вниз по полой игле для надувания рядом с нервом.Это повреждает нерв и блокирует неконтролируемые сигналы.
Процедура эффективна, но боль может вернуться. Большинство пациентов испытывают некоторое онемение лица, а более половины испытывают временную или постоянную слабость мышц, используемых для жевания.
Чрескожная стереотаксическая радиочастотная термическая ризотомия
В этой процедуре используются электрические токи для разрушения специально выбранных нервных волокон, вызывающих боль.
Электрод прикрепляется к нервному корешку под действием седативных средств.Пациента просыпают от седации, чтобы определить, чувствуют ли он электрические импульсы, и снова кладут под него, пока электроды нагреваются и разрушают нерв.
Большинство пациентов, проходящих PSRTR, впоследствии будут испытывать некоторое онемение лица.
Частичная сенсорная ризотомия
Врач делает небольшое отверстие в черепе и перерезает нерв. Поскольку основание нерва перерезано, у пациента будет постоянное онемение лица. Иногда врач трет нерв вместо того, чтобы перерезать его.
Радиохирургия с гамма-ножом
Высокая доза радиации направлена на корень тройничного нерва, что постепенно приводит к повреждению нерва и уменьшению боли. Пациент почувствует постепенное уменьшение боли в течение нескольких недель. Первые преимущества могут проявиться через несколько недель.
ГКР эффективен для большинства пациентов. Тем не менее, у некоторых позже может возникнуть рецидив боли.
Нет никаких рекомендаций по предотвращению развития невралгии тройничного нерва.Однако следующие шаги могут помочь предотвратить приступы после диагностирования:
- употребление в пищу мягкой пищи
- отказ от слишком холодной или горячей пищи
- умывание лица теплой водой
- использование ватных дисков при умывании лица
- при чистке зубов вызывает приступ, полоскание рта теплой водой после еды
- , насколько это возможно, избегание известных триггеров
Невралгия тройничного нерва может быть изнурительной, но устранение симптомов может значительно улучшить качество жизни.
.